Infección sobreagregada en ventana pleural, por Pseudomonas aeruginosa
- Resumen
- Generalidades
- Consideraciones
fisiológicas - Fisiopatología de la
pleura - Derrame
pleural - Derrames Pleurales
Infecciosos Bacterianos y Empiemas - Derrame Pleural
Tuberculoso - Neumotórax
- Alteraciones
fisiopatológicas producidas por el
neumotórax - Tratamiento del
neumotórax - Infección de
heridas - Riesgo de sobreinfección
asociado con el uso de antibióticos - Multirresistencia a
antimicrobianos - Historia
clínica - Discusiones
y Conclusiones - Bibliografía
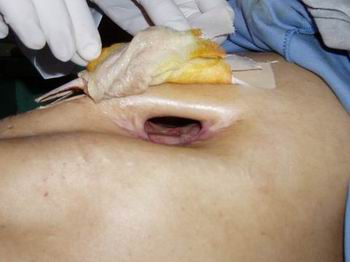
Hombre de 45 años de edad, fumador, que ingresa
al Instituto Nacional de Enfermedades Respiratorias y
del Ambiente
(INERAM), con una ventana pleural, región del
pulmón izquierdo, infección sobreagregada con
secreción amarillenta y múltiples miasis
pleuropulmonar. Refiere varios ingresos al
Hospital de Clínicas, con diagnóstico en el 2003 de tuberculosis y
tratamiento farmacológico antituberculoso, se le practica
en el 2004 una pleurostomía por derrame pleural, con
neumotórax como diagnóstico de ingreso.
Durante la hospitalización en el INERAM,
manifiesta su deterioro físico, con disnea a moderados
esfuerzos y sensación febril, tos expectorativa y
pérdida de peso; aislándose Pseudomonas
aeruginosa como responsable de la sobreinfección,
adquiriendo una sensibilidad disminuida a los antimicrobianos
administrados.
La infección es el resultado de las interacciones
dinámicas que ocurren entre un huésped, un
patógeno potencial y el entorno. Se produce cuando los
microorganismos consiguen superar con éxito
las estrategias de
defensa del huésped y sus resultados son un conjunto de
cambios nocivos para el mismo.
La infección de heridas quirúrgicas, por
gérmenes oportunistas, ya sean provenientes de la comunidad o
nosocomiales, es un tema candente, debido a la gran
morbimortalidad asociada a ella, diferentes trabajos
científicos hablan de la elevada prevalencia y la gravedad
de las consecuencias tanto clínicas como
epidemiológicas.
Una proporción importante de heridas
quirúrgicas que sufren sobreinfección, está
constituida por las patologías pleurales, dado que es un
problema clínico frecuente en el curso del fallo
respiratorio agudo y a menudo aparece en la evolución de los enfermos ingresados en las
unidades de cuidados intensivos y urgencias.
Una clasificación general de la patología
pleural, está marcada por los derrames pleurales,
neumotórax, hemotórax, quilotórax y tumores
pleurales.
Se ha sugerido que el tabaco
podría ser un factor predisponente para el desarrollo del
neumotórax espontáneo, se describe también
una elevada asociación con la tuberculosis. El
neumotórax en el área de urgencias debe ser drenado
en el momento de su diagnóstico, para reducir al
mínimo la gran mayoría de derrames pleurales,
evitando reacciones inflamatorias rápidas de la pleura,
que dificulten la normal expansión y equilibrio de
las presiones torácicas y con ello el buen funcionamiento
pulmonar.
Casi siempre se trata de reexpandir el pulmón con
una pleurostomía mínima aunque a veces se requiere
una pleurostomía abierta (ventana pleural). Pudiendo el
paciente evolucionar de dos maneras, hacia la resolución o
hacia el neumotórax persistente.
De ocurrir infecciones en dicha ventana pleural, los
gérmenes frecuentemente asociados son Pseudomonas
aeruginosa, Staphylococcus aureus, especies de
Streptococcus y anaerobios; con una amenaza creciente de
microorganismos resistentes, principalmente por el uso no
racional de los antibióticos, este hecho conlleva una
necesidad imperante de mejorar los sistemas de
diagnóstico y la utilización correcta de los
algoritmos
terapéuticos.
El caso clínico aquí expuesto, constituye
un claro ejemplo de la dificultad de combatir la infección
sobreagregada en una herida quirúrgica, lo cual
obstaculiza una evolución favorable en la
terapéutica empleada, acarreando una disminución en
la calidad de
vida del paciente y un elevado coste en el
tratamiento.
Para una mejor comprensión del caso, es
indispensable conocer la patología de base, y al carecer
de la historia
clínica previa al ingreso del paciente al INERAM "Prof.
Dr. Juan Max Boettner", es menester hacer una exposición
bibliográfica detallada, con la cual estableceremos la
cronología de acontecimientos que instauraron las
condiciones apropiadas para que se desarrolle una
sobreinfección en la herida quirúrgica.
El análisis de los antecedentes
patológicos personales del enfermo, reviste una doble
importancia, por un lado conocer las enfermedades, responsables o
no que pueden dar lugar a un neumotórax, y por otro lado,
determinar la presencia de aquellas patologías que solas o
asociadas, repercuten en el riesgo
quirúrgico, la elección del tratamiento, la
evolución del caso y en el pronóstico.
Anatomía1,2:
La pleura está formada por una capa de células
mesoteliales que asienta sobre una membrana basal compuesta
básicamente por colágeno, elastina, capilares
sanguíneos y linfáticos. En condiciones de
normalidad esta capa submesotelial de tejido conectivo ayuda a
distribuir las fuerzas mecánicas sobre toda la superficie
del pulmón y contribuye al conjunto de propiedades
elásticas del mismo. Es una membrana muy fina que recubre
al pulmón con sus cisuras, al mediastino, al diafragma y a
la pared costal.
Entre ambas hojas pleurales existe un espacio virtual
que se denomina espacio pleural que está formado por la
pleura parietal, la que cubre la cara interna de la pared
torácica, diafragma y mediastino y a nivel de los hilios
pulmonares se transforma en pleura visceral, recubriendo
completamente al pulmón, produciéndose de esta
manera el espacio pleural entre ambas hojas, el cual contiene una
pequeña cantidad de líquido, en sujetos normales
aproximadamente 5 a 15cc de líquido pleural (LP) que
está en un equilibrio dinámico. Este líquido
lubrifica y facilita el acoplamiento del pulmón y la pared
torácica.
Dentro de la pleura están los vasos
sanguíneos, principalmente capilares y lagunas
linfáticas El espesor del tejido conectivo limita el
intercambio de líquido y partículas entre el
espacio pleural y los vasos sanguíneos y
linfáticos
La célula
mesotelial además de actuar como una célula de
revestimiento tiene una función
metabólica muy importante. Es una célula multi
potencial, está recubierta por microvellosidades que
intervienen en la absorción de líquido y de
sustancias del líquido pleural. La activación de
la
célula mesotelial puede iniciar toda la cascada de los
procesos
implicados en la inflamación, así como provocar
cambios en la permeabilidad de la membrana pleural. El mesotelio
es capaz de segregar componentes del tejido conectivo,
contribuyendo así a la formación de la matriz
conjuntiva en el pulmón subyacente. También puede
segregar agentes quimiotácticos como el de los
neutrófilos y favorecer la llegada a la pleura de
monocitos que pueden transformarse en
macrófagos.
Consideraciones
fisiológicas1,2:
La pleura tiene como función armonizar las
fuerzas elásticas y no elásticas torácicas y
pulmonares, con el fin de que los movimientos de
retracción y expansión del pulmón se
realicen en condiciones de gasto energético mínimo.
Estas condiciones existen cuando las dos hojas pleurales
están adosadas una a la otra e independientes, de forma
que toda modificación volumétrica del fuelle
toracodiafragmático se acompaña de una
modificación igual del volumen
pulmonar.
Debido a la disposición anatómica,
principalmente del diafragma y a la forma de las costillas,
durante la inspiración, gatillada por la
contracción diafragmática, hacen que este
músculo descienda y a su vez las costillas adoptan una
posición horizontal Estos dos hechos permiten que aumenten
los diámetros internos del tórax,
produciéndose una presión
negativa en los espacios pleurales. De esta forma entra aire, que
distiende el tejido elástico del pulmón, el cual al
final de la inspiración comienza a contraerse
produciéndose de esta manera la espiración. Esta
presión negativa debe mantenerse cada vez que se altere el
espacio pleural, ya sea por ocupación por líquidos
o aire o bien cuando producto de
una cirugía se altera la hermeticidad anatómica de
esta zona.
El LP entra y sale del espacio pleural como consecuencia
de las presiones hidrostáticas y oncóticas de tal
manera que todo lo que se forma se reabsorbe. Cuando la cantidad
de líquido que se forma es mayor que la cantidad de
líquido que puede ser retirada por los linfáticos
se origina el derrame pleural (DP). De esta manera, el DP puede
deberse a un incremento en la formación de LP, a una
disminución del aclaramiento del líquido pleural
por los linfáticos, o a la combinación de ambos
factores. El DP siempre se ha dividido en trasudados y exudados.
Un DP tipo trasudado se produce cuando hay alteraciones en los
factores sistémicos que intervienen en el movimiento del
LP, como son la presión capilar pulmonar, la
presión capilar sistémica o la presión
oncótica del plasma. Por contra, los DP tipo exudado
suceden cuando las superficies pleurales están alteradas
por una enfermedad de tal manera que producen acumulo del
LP.
El DP se define, como la acumulación
patológica de líquido en el espacio pleural; es el
resultado de un desequilibrio entre la formación y la
reabsorción de líquido a este nivel. La
mayoría de las veces se produce por enfermedad pleural o
pulmonar, pero es una manifestación frecuente de
enfermedades sistémicas.
Técnicas de
diagnóstico en el derrame pleural
1,2,3
1) Clínica y
exploración física
Suele manifestarse como dolor pleurítico, tos no
productiva y disnea. Normalmente el dolor coincide con el
área pleural afectada La tos no productiva podría
estar relacionada con la inflamación pleural o con la
compresión de los bronquios por el DP, que
irritaría las paredes bronquiales y estimularía el
reflejo de la tos. La disnea es debida a que el DP se comporta
como un proceso
ocupante de espacio, produciendo una reducción de los
volúmenes pulmonares y a veces del gasto cardíaco
(cuando el DP es muy grande).
2) Técnicas
de imagen
Son fundamentales a la hora del diagnóstico,
principalmente la radiografía de tórax y en
ocasiones es necesario recurrir a la ecografía para
localizar un DP. La tomografía axial computadorizada (TAC)
es útil para diferenciar las lesiones parenquimatosas de
las pleurales.
3) Toracocentesis
En esta técnica se accede al espacio pleural
obteniendo LP que se procesará para estudio
bioquímico, citológico, microbiológico y
determinación del pH, debe
obtenerse y transportarse en condiciones anaerobias para el
procesamiento microbiológico y determinación de pH.
Llega al diagnóstico de aproximadamente 75% de todos los
DP.
4) Biopsia pleural
4.1) Biopsia pleural ciega. Permite
obtener una muestra de pleura
mediante una aguja especial que se introduce a través de
la pared torácica está indicada en todo DP de
etiología no filiada que cumpla criterios de
exudado.
4.2) Toracoscopia. Cuando no se llega al
diagnóstico del DP se hará toracoscopia, bien por
la técnica clásica o por videotoracoscópia
permitiendo la visualización directa de la pleura y la
toma dirigida de biopsias pleurales.
4.3) Toracotomía o
Pleurostomía. La toracotomía abierta
permite la visualización directa así como la toma
de biopsias dirigidas a las zonas patológicas. A pesar de
la toracotomía hay una serie de derrames pleurales que
quedan sin diagnóstico
La ventana torácica pone en comunicación la cavidad pleural con
el exterior a través de una solución de continuidad
creada por el cirujano torácico en las paredes del
tórax. Está formalmente indicada en el empiema
postneumonectomía, en algunos casos de empiema BK(por
Mycobacterium tuberculosis), en espacios pleurales
residuales crónicamente supurados con pulmón
encarcelado no reexpansible mediante decorticación (por el
riesgo del paciente o las condiciones del pulmón). Puede
realizarse con anestesia local o general; en caso de haber
pulmón subyacente es mandatario que el mismo esté
lo suficientemente sinequiado a la pleura parietal en otros
sectores, fuera del de la ventana, para evitar su colapso. Una
vez curado el empiema su cierre puede ser espontáneo
(sobretodo cuando hay pulmón subyacente) o
quirúrgico (con o sin procedimientos de
relleno).
Indicaciones de pleurostomía:
Neumotórax: | Espontáneo (Primario o Secundario) |
Traumático (Abierto o Cerrado) | |
Iatrogénico (Punción Venosa | |
Hemotórax | |
Derrames Pleurales: | Exudados |
Transudados | |
Quilotórax | |
Post Cirugía: | Toracotomías |
Esternotomías |
Por las condiciones fisiológicas antes
mencionadas, cada vez que se instala una pleurostomía, con
el fin de impedir que entre aire a la cavidad pleural, se debe
conectar el extremo distal a un sistema de
válvula unidireccional, el cual facilita la
eliminación desde el espacio pleural, pero a su vez impide
la entrada de aire en él. El Sello de Agua es el
sistema más simple que existe.
Derrames Pleurales Infecciosos
Bacterianos y Empiemas1,4
Se considera que aproximadamente el 40% de pacientes con
neumonía bacteriana tendrán DP que
en su mayor parte evolucionará de forma favorable, sin
embargo un porcentaje no determinado tiende hacia el
encapsulamiento y puede evolucionar hacia un empiema. Se
considera empiema a los líquidos pleurales de aspecto
purulento, con tinción de Gram positiva o con cultivo
positivo. Se conocen como Derrames Pleurales
Paraneumónicos no Complicados los que evolucionan de forma
favorable hacia la resolución con tratamiento
médico, tienen pH mayor de 7.30 y glucopleura superior a
60 mg/dl. Los Derrames Pleurales Complicados tienen pH inferior a
7.10 y/o glucopleura inferior a 40 mg/dl casi siempre tienen
evolución tórpida precisando de drenaje para su
curación.
La American Thoracic Society propuso en 1962 estadificar
los empiemas en tres estadios evolutivos: 1) fase
exudativa, 2) fase fibrinopurulenta, 3) fase de organización fibrosa.
Fase de pleuritis seca: el proceso inflamatorio del
parénquima pulmonar se extiende a la pleura visceral, y
causa una reacción pleural local. Esto provoca roce
pleural y el característico dolor torácico
pleurítico, originado por la inervación sensitiva
de la pleura parietal adyacente. Un número significativo
de pacientes con neumonía reportan dolor torácico
pleurítico sin que desarrollen derrame pleural, lo que
quizás obedezca a que la afectación pleural se
limita a esta fase en esos pacientes.
Estadio exudativo: Tras la aspiración de
microorganismos en los alvéolos subpleurales, hay una
migración de polimorfonucleares (PMN) que
se acumulan en el endotelio adyacente a la neumonía. Los
PMN activados, dan lugar a la liberación de metabolitos
del oxígeno
y productos de
degradación de los fosfolípidos que dañan el
endotelio de los vasos pulmonares, subpleurales y pleurales con
aumento de la permeabilidad capilar. El agua
pulmonar extravascular resultante, aumenta el gradiente de
presión pleura-intersticio pulmonar y deriva el
líquido desde el intersticio al espacio pleural. Este
líquido que aparece en las primeras 48-72 h es
estéril, tiene características de exudado con PMN,
un pH superior a 7.30 y una glucosa mayor
de 60 mg/dl.
Estadio fibrinopurulento o de invasión
bacteriana: Si la neumonía permanece sin tratar varios
días, hay lesión endotelial con aumento localizado
de la permeabilidad, edema y formación de un gran volumen
de LP, las bacterias
invaden el espacio pleural; el hallazgo de una tinción de
Gram positiva y un cultivo positivo identifica la invasión
bacteriana. El LP en este estadio se caracteriza por un
número aumentado de PMN una caída en el pH y
glucopleura y una elevación de la LDH. Debido a la
fagocitosis de los PMN y al metabolismo
bacteriano hay un aumento de la glicolisis, la relación
entre la glucosa plasmática y en LP desciende a menos de
0.5. Los productos finales del metabolismo de la glucosa
(CO2 y ácido láctico) se acumulan en el
espacio pleural, el pH disminuye generalmente por debajo de 7.10.
La LDH aumenta por encima de 1000 a causa de la lisis celular.
También durante este estadio el líquido se hace
más coagulable por la llegada de grandes concentraciones
de proteínas
plasmáticas al espacio pleural, junto a una pérdida
de actividad fibrinolítica por la lesión
inflamatoria en el espacio pleural. Todo este proceso da lugar al
depósito de una densa película de fibrina en ambas
superficies pleurales, los fibroblastos activos se
desplazan al espacio pleural y comienzan a secretar
glicosaminoglicanos y colágeno en el LP. La fibrina y el
colágeno tabican el espacio pleural formando puentes entre
las superficies pleurales y limitando la expansión
pulmonar. El volumen de LP puede aumentar posteriormente debido
al bloqueo por fibrina y colágeno de los estomas de la
pleura parietal y por la hinchazón del mesotelio. En las
diferentes tabicaciones o loculaciones del espacio pleural, el
recuento celular y las características bioquímicas
del LP pueden ser diferentes; esto es debido a que la fibrina de
los puentes no deja atravesar las células grandes, como
los PMN, pero sí permite difundir el CO2, los
gérmenes y la glucosa. Esta fase puede producirse
rápidamente, en algunas horas, en pacientes que no
están recibiendo antibióticos o el tratamiento no
es efectivo.
Estadio de organización/empiema: Si no se
instaura un tratamiento adecuado, en las siguientes semanas, se
va formando una cavidad única o con múltiples
loculaciones constituidas por la migración de fibroblastos
y su crecimiento continuo en el líquido matriz
fibrino-pleural. Este proceso da lugar a la formación de
una cáscara pleural rígida que impide el drenaje
del LP así como la expansión pulmonar. El empiema
no tratado raramente se resuelve de forma espontánea.
Puede drenar a través de la pared torácica (empiema
necesitatis) o hacia el pulmón (fístula
broncopleural).
La etiología más frecuente de los DP son
las Infecciones broncopulmonares (50-73% del total). La
mayoría de los casos son postneumónicos, debido a
la extensión directa del germen desde el pulmón a
la pleura. Cuando existe un mecanismo de aspiración, los
gérmenes implicados suelen ser anaerobios. En otras
ocasiones la vía de llegada de la infección al
pulmón es a través de la sangre en forma
de embolismos pulmonares; en estos casos la fuente
embolígena suelen ser flebitis (asociado a una alta
incidencia de infección por HIV). Otras veces, la
infección pleural asienta sobre una fístula
broncopleural preexistente. La segunda causa en frecuencia es la
cirugía torácica (12-25%), esta complicación
es más habitual tras neumectomías que tras
resecciones de menor extensión. La manipulación
esofágica también es otra causa de empiema. En
todos estos procesos puede haber asociado un mecanismo de
aspiración. Del 2-12% de los empiemas son de origen
yatrogéno; habitualmente asociados a toracocentesis y
colocación de tubos de drenaje pleural cerrado. En un
5-10% de casos no se puede determinar el origen y se consideran
idiopáticos.
Fiebre, infiltrados pulmonares y derrame pleural no
siempre son manifestaciones de neumonía, por lo que el
diagnóstico diferencial más importante y que debe
ser siempre considerado, es el infarto
pulmonar. El embolismo pulmonar es un trastorno común y
las efusiones paraembólicas ocurren en el 25 al 50 % de
los casos. Otros trastornos a tener en cuenta incluyen la
tuberculosis, lupus eritematoso y otras afecciones autoinmunes,
pancreatitis
aguda y otras enfermedades del tracto gastrointestinal,
así como enfermedades pleuropulmonares inducidas por
medicamentos
Actualmente son frecuentes las infecciones
polimicrobianas (43-72% de los casos) con participación de
gérmenes Gram-negativos y anaerobios aunque siguen
existiendo las infecciones por Streptococcus pneumoniae y
Staphylococcus aureus que han descendido hasta un 10-35% y
11-29% respectivamente. El aislamiento de anaerobios ha
aumentado, alcanzando valores del
19% a 39%. Entre los gérmenes anaerobios, los aislados con
mayor frecuencia son bacilos Gram-negativos, seguidos de cocos
gram-positivo.
El empiema es más frecuente en adultos de
sexo masculino
y sin diferencias en la infancia hasta
los 10 años, con mayor incidencia entre 45 y 65
años. Se asocian enfermedades debilitantes o
predisponentes en el 63 -82% de los casos. Los más
frecuentes son: alcoholismo,
malnutrición, carcinoma, diabetes, EPOC,
cirrosis hepática, drogadicción por vía parenteral e
inmunodepresión. Si existe participación de
gérmenes anaerobios, la infección suele cursar de
forma subaguda, con una duración media de los
síntomas de unos 10 a 14 días antes del
diagnóstico. Aproximadamente la mitad tienen un
líquido pútrido. Las infecciones anaerobias del
pulmón pueden causar necrosis de los tejidos,
provocando neumonía necrotizante, absceso, o
fístula bronco-pleural. Los pacientes con estas
infecciones suelen tener caries dentales, enfermedad periodontal,
alcoholismo o epilepsia (que predisponen a la aspiración),
neoplasia pulmonar, infección abdominal y embolia
séptica pélvica.
Debe hacerse toracocentesis diagnóstica ante todo
DP que acompañe a una neumonía, puesto que el
manejo dependerá de las características del mismo y
ante todo paciente febril con DP. Si el líquido tiene un
pH superior a 7.20 y la glucopleura es mayor de 40 mg/dl, no
precisa drenaje y la evolución será favorable hacia
la resolución. Si el líquido es purulento, el
diagnóstico de empiema ya está establecido; si el
olor de dicho líquido es fétido, la presencia de
anaerobios es bastante probable (75% de los líquidos con
fetidez tenían anaerobios). El recuento celular muestra
polimorfonucleares, sin embargo puede haber disparidad celular en
las diferentes cámaras pleurales como se ha explicado
anteriormente. Si el líquido tiene un pH inferior a 7.10
y/o glucopleura inferior a 40 mg/dl suelen tener una
evolución tórpida, desembocando en empiemas y
precisan drenaje para su curación. En otras
etiologías como TBC, artritis reumatoide o enfermedad
maligna estos valores de pH y glucosa en LP no tienen la misma
significación y no implican la misma actitud
terapéutica. En ocasiones, se presentan situaciones menos
claras, en las que el pH oscila entre 7.09 y 7.20 con LDH
elevada, y glucopleura >40 mg/dl. En estos casos, el tratarlos
o no como derrame complicado depende fundamentalmente del
valor del pH.
Si este es cercano a 7.09, se debería tratar de inmediato
como derrame complicado. Si por contra, el pH está
más próximo a 7.20, se puede realizar una nueva
determinación pasadas 24 horas. Si la tinción de
Gram o el cultivo del líquido son positivos para uno o
varios gérmenes, la actitud terapéutica es similar
a la del empiema aunque el líquido no sea claramente
purulento. Se deben realizar cultivos para aerobios, anaerobios,
micobacterias y hongos, con los
medios
adecuados a cada uno de ellos.

El DP tuberculoso tiene una base inmunológica y
se produce tras la ruptura de un foco subpleural tuberculoso. Una
vez en el espacio pleural los antígenos bacilares interactúan con
los linfocitos T sensibilizados y se produce una
liberación de linfokinas que alteran la permeabilidad de
los vasos pleurales y afectan la actividad fagocitaria de los
monocitos y fibroblastos pleurales. Otra vía de
infección tuberculosa de la pleura puede ser como
resultado de una diseminación hematógena o por
extensión directa de la enfermedad. Las manifestaciones
clínicas oscilan entre un cuadro agudo que simula
neumonía bacteriana a un cuadro subagudo que se manifiesta
con la sintomatología derivada del DP.
Este derrame suele ser pequeño o moderado (aunque
se han descrito hasta un 4% de derrames masivos). Si hay
alteraciones parenquimatosas suelen ser en el mismo lado que el
derrame. El Mantoux (test
cutáneo con derivado purificado proteico, PPD) puede ser
negativo hasta en un 30% de los pacientes al inicio y la
mayoría sufren conversión a las 6-8 semanas. El LP
es un exudado serofibrinoso con un predominio celular
mononuclear, aunque en los estadios iniciales puede ser PMN y es
característica la ausencia de células mesoteliales.
En un 20% de los casos pueden tener glucosa menor de 0.60 g/dl y
pH inferior a 7.30, los valores
inferiores descritos antiguamente posiblemente correspondieran a
enfermedad avanzada, retraso en el diagnóstico o empiema
acompañante. La determinación de adenosindesaminasa
(ADA) en LP tiene un alto valor diagnóstico (entre
93-100%) cuando se considera un valor superior a 45 U/l; los
falsos positivos son debidos a empiemas, leucemias y
linfomas.
Otros parámetros como el interferón-gamma
y la lisozima no han sustituido al ADA como método
diagnóstico. La baciloscopia en LP es positiva en menos
del 10% de los casos y el cultivo del LP en un 25-70% de los
casos. La biopsia pleural con demostración de granulomas
(en el 50-80% de los casos) da el diagnóstico; otras
enfermedades que pueden producir granulomas en pleura son:
infección fúngica, sarcoidosis y artritis
reumatoide. El cultivo de la biopsia es positivo para M.
tuberculosis en el 55-80% de los casos. Combinando estudios
del LP y tejido pleural se puede llegar al diagnóstico en
un 90-95% de pacientes.
El tratamiento es la pauta de 6 meses de la tuberculosis
pulmonar (6 meses con Rifampicina e Hidracida diarios y los dos
primeros con Pirazinamida asociada). Si no se trata, el riesgo de
desarrollar una TBC pulmonar o extrapulmonar en los siguientes 5
años, es hasta del 70%. A pesar del tratamiento correcto,
la fiebre puede
persistir varias semanas y el derrame resolverse en 6 semanas. En
caso de intensa sintomatología general pueden asociarse
corticoides sistémicos, aunque esto no suele ser
necesario.
Se define al neumotórax como la presencia de aire
en la cavidad pleural el que proviene producto de una
lesión en el parénquima pulmonar, lo que conlleva
un colapso de este parénquima en mayor o menor grado
según sea la cuantía del neumotórax. Los
neumotórax pueden ser clasificados según su causa y
forma de presentación.
Ellos pueden ser catalogados como Espontáneos(NE)
(primarios o secundarios), Traumáticos (abiertos o
cerrados) o Iatrogénicos. Los espontáneos primarios
(NEP) se ven en aquellos pacientes sin antecedentes pulmonares, y
una vez que se reexpande el pulmón, éste no
presenta ninguna anormalidad en la Radiografía de
tórax. Los espontáneos secundarios (NES) son
aquellos en los cuales el neumotórax se debe como
complicación de una enfermedad preexistente a nivel de
parénquima pulmonar, ej. Enfisema pulmonar, presencia de
bullas, infecciones, etc. Los traumáticos (NT) pueden
verse en relación a traumatismo cerrado o abierto y en
estos últimos se distinguen los por arma blanca y los por
arma de fuego. Los iatrogénicos (NI) a su vez se
relacionan frecuentemente a la instalación de vías
venosas centrales o a toracocentesis ya sea con fines
diagnósticos o terapéuticos.
Como la presión alveolar es siempre mayor que la
presión pleural debido a la resistencia
elástica del pulmón, existe un gradiente de
presión en la cavidad pleural (vacío pleural de
Danders) que resulta abolido por la entrada de aire al
instaurarse el neumotórax, de esta manera queda impedida
la expansión pulmonar, lo que sumado al paso de aire desde
el alvéolo al espacio pleural conduce al colapso pulmonar;
la fuga aérea no se detiene hasta que se alcanza el
equilibrio de las presiones en la cámara del
neumotórax o se sella la brecha pleural que dio origen al
evento.
Asociación:
Neumotórax-Tabaquismo6
Se ha sugerido que el tabaco podría ser un factor
de riesgo para el desarrollo del NE, posiblemente, a
través de un mecanismo obstructivo por acumulo de
exudados, engrosamiento de la pared bronquial y quizás,
por alteraciones en el intersticio pulmonar, potenciando la
formación de bullas y aumentando el riesgo de rotura de
ellas.
La hipótesis de las proteasas/ antiproteasas
explica el efecto nocivo del fumar, tanto por el aumento de la
elastasa disponible como por la menor actividad antielastasa: La
destrucción de las paredes alveolares se debe a un
desequilibrio entre la acción
de las proteasas (elastasa, etc.) y las antiproteasas (a1AT,
inhibidor de la leucoproteasa secretora, a1macroglobulina
sérica); la principal actividad antielastasa está
ligada a la a1AT mientras la principal actividad de elastasa
celular la poseen los PMN (también los MM, los mastocitos
y las bacterias). La elastasa de los PMN puede digerir el
pulmón y esta digestión puede ser inhibida por
a1AT. Los PMN secuestrados en el pulmón, llegan a los
alvéolos y cualquier estímulo que aumente los PMN y
MM o la liberación de sus gránulos, aumenta la
actividad elastolítica (los RTLO2 liberados por los PMN
inhiben la actividad de la a1AT); al disminuir las
concentraciones de a1AT se dispara la destrucción del
tejido elástico y esto va seguido de rotura de
alvéolos. Por tanto se considera que las bullas
subpleurales y los blebs son el resultado de una fuerte
acción destructiva de las proteasas que acontece en
presencia de una escasa actividad antiproteasa.
- Los fumadores tienen más PMN y MM en sus
alvéolos; la mayor cantidad de PMN puede deberse a la
liberación de IL-8 por los MM; la nicotina es
también quimiotáctica para los PMN; el humo
activa la vía del complemento. - Fumar estimula la liberación de elastasa por
los PMN. - Fumar aumenta la actividad elastolítica de las
proteasas de los MM. La elastasa de estos no es inhibida por la
a1AT, que de hecho, puede ser digerida por aquella. - Los agentes oxidantes del humo, como los RTLO2,
inhiben la a1AT.
Por otra parte a las zonas superiores con menor
perfusión llega menos a1AT.
Alteraciones
fisiopatológicas producidas por el
neumotórax6
Los cambios fisiopatológicos que produce el
neumotórax dependen de la cantidad de aire que irrumpe en
la cavidad pleural y del estado de la
función cardiopulmonar del paciente. El aire pleural
acumulado produce colapso del pulmón, y compresión
de este al tornarse positiva la presión intrapleural,
comprometiendo el intercambio gaseoso; esta situación
puede ser muy grave en un paciente neumópata, aun sin gran
colapso pulmonar.
El neumotórax provoca pérdida de la
fuerza de
retroceso elástico; reduce el volumen ventilatorio, la
capacidad de difusión y la adaptabilidad pulmonar; reduce
proporcionalmente tanto el volumen residual, como las capacidades
vital, pulmonar total y residual funcional. En el
neumotórax existe hipoventilación pulmonar debido a
disminución de la adaptabilidad del pulmón y de la
caja torácica; el flujo pulmonar disminuye » 50% por
espasmo vascular reflejo y si la hipoxia resultante es intensa
hay aumento de la permeabilidad capilar con edema del intersticio
pulmonar; todo lo cual reduce el intercambio gaseoso por bloqueo
alvéolo–capilar.
El colapso pulmonar viene pues a agravar el deterioro de
la función respiratoria que en los NES ya había
provocado la enfermedad subyacente.
Tratamiento del
neumotórax1,6,10,11
El tratamiento de urgencia de los NES es similar al del
NEP, exceptuando que no se justifica el tratamiento
médico, dada la escasa reserva funcional respiratoria que
habitualmente tienen. Casi siempre se trata de reexpandir el
pulmón con una pleurostomía mínima, que con
frecuencia es necesario mantener por un periodo más
prolongado. También se utilizan los drenajes de
pequeño calibre y los catéteres, pero se dejan
conectados a un "sello de agua". Se ha demostrado que debido a la
pobre vascularización pulmonar, estos pacientes necesitan
el drenaje pleural por más tiempo y que
tienen una mayor incidencia de empiema e infecciones
nosocomiales. Si el espacio pleural se drena adecuadamente y el
pulmón se mantiene expandido, usualmente se detiene la
fuga de aire.
En algunos pacientes la fuga persiste hasta quince
días o más, teniendo a veces que orientar la
cirugía, cuando el riesgo quirúrgico lo permite. La
mayoría de los neumólogos y cirujanos se inclinan
por este método, no importa cual sea el calibre
En caso de neumotórax abierto ("tórax
soplante") hay que cerrar la brecha torácica con un
vendaje impermeable cuadrangular que se fija por tres de sus
lados, para que funcione como una válvula unidireccional,
antes de realizar la pleurostomía y después de
esta, llevar a cabo la reparación quirúrgica de la
brecha. La incisión, ligeramente oblicua, de 8 a 10 cm, se
realiza a 2 cm por encima de la costilla a resecar; el colgajo
inferior debe ser el más amplio, dado que será el
piso del ostoma, fijando luego la piel a la
pleura parietal a puntos separados. El tamaño de la
ventana depende de la existencia o no de parénquima en
condiciones de reexpander, siendo las mayores en los empiemas
postneumonectomía.
Una vez realizada la pleurostomía el paciente
puede evolucionar de dos maneras: hacia la resolución, con
reexpansión pulmonar completa o hacia el neumotórax
persistente por fuga de aire mantenida o falta de
reexpansión. Se constituye una bolsa empiemática
mal comunicada al exterior, sea por la fístula
pleuropulmonar o por mala ubicación del drenaje o por una
fístula broncopleurocutánea inagotable.
En la actualidad, la toracostomía puede
realizarse con "criterio temporario" cuando:
a) se espera, una vez que se controle el empiema bacteriano o
tuberculoso, el pulmón reexpanda; b) en los que se observa
el relleno franco de la cavidad; o c) cuando controlada la
infección como en las cavidades postneumonectomías,
se procede al cierre quirúrgico secundario de la misma,
siguiendo el criterio de Claget.
El Tratamiento antibiótico por vía
sistémica es fundamental para el control de la
infección. El antibiótico a utilizar
dependerá de las circunstancias clínicas del
paciente, de los gérmenes aislados en el cultivo,
así como de su antibiograma. Es aconsejable asociar una
droga que
actúe contra los anaerobios, como la Clindamicina, a una
Cefalosporina de 2ª o 3ª generación que cubra
gérmenes Gram-positivos y Gram-negativos. El drenaje del
pus o del líquido infectado existente en la cavidad
pleural es tan importante como el tratamiento antibiótico
correcto
La posibilidad de infección de la herida
operatoria es de un 8.7-85.7%, según diferentes
investigadores.
La infección es el resultado final de una
compleja interacción entre huésped,
microorganismos, entorno de la herida e intervenciones
terapéuticas, elementos que se verán complicados
por la cooperación o interacción bacteriana y la
virulencia de los gérmenes. Es necesario percibir los
leves cambios clínicos de la respuesta inflamatoria para
identificar los signos
precoces de la infección.
En condiciones normales, el huésped humano y los
microorganismos mantienen una relación equilibrada, de
hecho, la flora normal puede resultar ventajosa en lo que se
refiere a protección frente a la invasión por
especies más agresivas.
Los pacientes con mayor riesgo de desarrollar
infecciones de las heridas son aquellos cuyas respuestas
inmunitarias distan de ser óptimas. Algunos hábitos
y formas de vida deterioran igualmente la inmunocompetencia, como
sucede sobre todo con el estrés, el
alcoholismo y la
drogadicción, el tabaquismo y la
falta de ejercicio o de sueño.
La capacidad de un microorganismo
para producir enfermedad depende de su patogenia y ésta, a
su vez, depende del éxito con que consigue encontrar un
huésped sensible, obtener acceso a un tejido diana
adecuado y superar los mecanismos de defensa del
huésped.
Resultados de las interacciones
huésped-patógeno7
No todas las heridas ofrecen las mismas condiciones y,
por tanto, las diferentes heridas permiten el crecimiento de
distintas comunidades de microorganismos. La adquisición
de especies bacterianas por una herida puede tener tres
resultados claramente definidos:
Contaminación | Todas las heridas pueden adquirir |
Colonización | Las especies microbianas logran crecer y |
Infección | El crecimiento, la multiplicación y la |
La colonización se define como la presencia de un
microorganismo en un huésped durante un periodo
indefinido, con un espectro de daño
que varía desde ninguna a significativa, dependiendo del
microorganismo. La imposibilidad de erradicar al germen
produciría su persistencia, y la lesión progresiva
del huésped podría dar lugar a enfermedad o a
la
muerte.

La identificación precoz de la infección
de una herida permite aplicar la intervención
antimicrobiana adecuada; puesto que la infección
interrumpe siempre el proceso de cicatrización normal,
requiere un diagnóstico y tratamiento eficaces.
Riesgo de
sobreinfección asociado con el uso de
antibióticos8
La sobreinfección es una de las causas más
importantes de fracaso terapéutico y consiste en el
desarrollo de una nueva infección en la misma
localización, causada por un microorganismo diferente al
que originó la infección inicial, y que aparece
mientras el paciente está recibiendo un determinado
antibiótico. También se considera
sobreinfección a aquella que ocurre en los días
posteriores a la retirada del tratamiento, y la que tiene lugar
en un sitio diferente al inicial. Supone un acontecimiento
adverso en la evolución del paciente, ya que ocasiona una
elevada mortalidad, una peor respuesta al tratamiento y un
alargamiento de la estancia hospitalaria, con el consiguiente
aumento de los costes.
Sobreinfección por Pseudomonas
aeruginosa 8,11
Ocurre principalmente en pacientes tratados con
imipenem (2,6%) y cefotaxima (1,7%). Siendo nula, en esta
investigación, la sobreinfección
cuando se utilizó como tratamiento
piperacilina/tazobactam.
En los pacientes en que persiste algún grado de
infección en cavidades residuales crónicas, debe
tenerse presente la repercusión general a través
del tiempo como pueden ser la enfermedad amiloide, un reumatismo
crónico, o una osteoartropatía hipertrofiante
néumica.
Multirresistencia a
antimicrobianos 9,11
Se puede definir la multirresistencia como la
resistencia in vitro a todos los agentes en dos de las
siguientes clases de antibióticos,
ß-lactámicos (incluyendo carbapenems),
aminoglucósidos y quinolonas; especificando el
método utilizado para determinar la sensibilidad in vitro,
generalmente medida y estandarizada por el método de
difusión con la técnica de Kirby-Bauer.
Según Kubisz (1995) las pruebas de
susceptibilidad concluyen que hay una alta resistencia a los
antibióticos en bacterias como Pseudomonas
aeruginosa, Serratia spp y Acinetobacter
baumanii.
La caquexia infecciosa crónica, en una ventana
pleural, implica infección no controlada pudiendo
persistir en las bronquiectasias cicatrizales vecinas invadidas
por flora nosocomial polirresistente.
Página siguiente  |