TRAZADOS
ELECTROCARDIOGRÁFICOS (EJEMPLOS DE RITMOS CARDIACOS
RÁPIDOS).
RITMO SINUSAL

TAQUICARDIA
SINUSAL

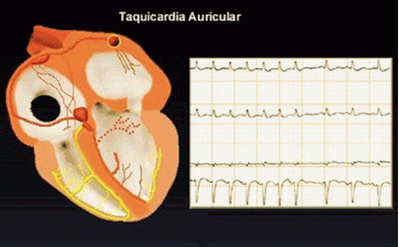
TAQUICARDIA
AURICULAR.
FIBRILACIÓN
AURICULAR

TAQUICARDIA
VENTRICULAR.

EXTRASÍSTOLE
VENTRICULAR

FISIOLOGÍA DE LA CONDUCCIÓN
ELÉCTRICA DEL CORAZÓN
En condiciones normales, el estímulo generado en
el nodo sinusal, dirigido a activar la contracción
ventricular, deberá pasar primero por el nodo
aurículo-ventricular (AV) y luego alcanza el Haz de Hiss,
para continuar por sus ramas, izquierda.- con sus dos haces,
anterior y posterior-, y derecha) y las fibras de Purkinje
(fibras de conducción especializadas que se localizan
dentro de los miocitos o células
miocárdicas).

Las células miocárdicas disponen de dos tipos de
potenciales de acción,
unos de respuesta rápida y otros de respuesta
lenta.
Los primeros se localizan en células con
capacidad de despolarización espontánea
(automatismo), como ocurre con las
células del nodo sinusal, del nodo AV y del Haz de
Hiss.
Una anormalidad en la frecuencia, regularidad o sitio de
origen de los impulsos eléctricos cardíacos, o un
trastorno en la conducción, capaz de generar alteraciones
en la secuencia normal de activación de aurículas o
ventrículos constituyen una DISRRITMIA CARDIACA. (Ritmos
rápidos, ritmos lentos, Bloqueos, etc.)
Las taquicardias (PALPITACIONES) hacen
referencia a alteraciones del ritmo en los cuales sean
identificables tres o más complejos cuya frecuencia supere
100 latidos por minuto. (*.- Normalmente, el paciente es
consciente de su propio latido, cuando la frecuencia cardiaca es
superior a 150 cx´.).
Los mecanismos fisiopatológicos generales de las
taquiarritmias pueden ser divididos en dos grandes
categorías:
- Los trastornos en la formación de los
impulsos - Anormalidades en la propagación de los
mismos.
En condiciones patológicas los potenciales de
acción de respuesta rápida pueden ser convertidos a
potenciales lentos mediante inactivación de los canales de
rápidos de sodio. Como consecuencia de ello se produce
aumento del automatismo en el tejido no especializado, siendo la
principal causa de este fenómeno la isquemia o el
infarto agudo
de miocardio.
El mecanismo principal implicado en los trastornos de
propagación de estímulos eléctricos es el
conocido como "Fenómeno
de reentrada".
Como consecuencia de múltiples condiciones
patológicas, en especial isquemia, puede existir gran
diferencia en el tiempo de
recuperación del miocardio después del paso de una
onda de despolarización. La excitabilidad celular es
recuperada en unas zonas antes que en otras, lo que permite el
paso de corriente del tejido despolarizado al ya recuperado y la
subsecuente excitación focal, con la generación de
contracciones ectópicas (fuera de su
lugar fundamental).
La preexitación ventricular se presenta si el
músculo ventricular es activado por el impulso auricular
más tempranamente de lo que se espera, si el impulso fuera
transportado a través del nodo AV. Esto ocurre debido a la
presencia de fascículos anormales o accesorios de
conducción entre aurículas y ventrículos
(Haz de Kent, de Bachmann fundamentalmente).
CLÍNICA
En la inmensa mayoría de los casos, la
clínica no deja de ser banal,
una sensación desagradable de "sentir los propios
latidos".
Como ya dijimos en la Introducción, la causa más frecuente
es la Taquicardia Sinusal, es decir, aquella que
nace en el marcapasos Sinusal y recorre todo el sistema
eléctrico del corazón
siguiendo los caminos fisiológicos. La causa más
frecuente de este tipo de palpitaciones es la descarga
catecolaminica (Adrenalina y Noradrenalina, sobre
todo).
La mayor importancia clínica de las
Arritmias Supraventriculares radica en su
repercusión hemodinámica, con la generación
de hipotensión arterial que puede llevar a shock y
muerte.
*[Véase curso de Infarto agudo de miocardio
en .
www.urgenciasmedicas.org.
www.emagister.com.
, entre otras, del propio Autor],
y/o manifestaciones neurológicas tales como
lipotimia y síncope (disminución
ó pérdida de consciencia brusca).
Para el caso de las TAQUIARRITMIAS
VENTRICULARES, (Véase capitulo correspondiente en
mismo curso citado. www.coeduca.com.)
se presentan habitualmente en pacientes con
cardiopatías de base, el compromiso hemodinámico es
por lo general más severo.
(Se considera Patológico un cuadro
de EXTRASÍSTOLES VENTRICULARES de aparición
mayor de 6 / minuto.)
El proceso
contribuye a agravar cuadros existentes de fallo cardíaco
o de insuficiencia coronaria, con aumento de la hipoxia e
incremento del riesgo para
colapso cardiovascular (shock) o infarto de miocardio,
creándose así un "circulo vicioso" muy
difícil de controlar y pudiendo llegar a la muerte por
el llamado "Shock
Cardiogénico".
La taquicardia ventricular tiende a transformarse en
Fibrilación Ventricular, cuyas
contracciones caóticas y, por tanto, ineficaces para
garantizar un gasto adecuado, y una contracción
miocárdica correcta, generan Shock y Paro
cardíaco.
Por lo regular, las manifestaciones
clínicas de las taquiarritmias son
inespecíficas y sin lugar a dudas, es la
repercusión Hemodinámica el fenómeno
que determina la conducta que el
médico deberá seguir frente a tales
situaciones.
EVALUACIÓN DE
LAS PALPITACIONES
La evaluación
diagnóstica del paciente con palpitaciones incluye la
realización de una historia clínica
detallada y un buen examen físico, junto con un
electrocardiograma completo con 12 derivaciones.
Es Fundamental el obtener del paciente la descripción detallada de los
síntomas, haciendo hincapié en cuanto se refiere a
regularidad, grado y frecuencia de los mismos, por cuanto
los ritmos rápidos y regulares son sugestivos de
taquicardia supraventricular paroxística o de taquicardia
ventricular, en tanto que aquellas rápidas e irregulares
son más compatibles con fibrilación auricular,
flutter o taquicardia con bloqueo.
Cuando la taquiarritmia es de tipo Ventricular
(Taquicardia o Fibrilación Ventricular) el paciente
está en estado de
Coma o. al menos, con un Glasgow bajo.
. (Ver "Valoración de un cuadro de Coma"
en www.ilustrados.com.
por el propio Autor).
El modo de comienzo y la forma de terminación son
otros dos parámetros que orientan al médico sobre
la posible causa de la arritmia.
En los casos que el paciente refiere inicio y
terminación brusca de los episodios, es posible que ellos
sean consecuencia de Taquicardias Supraventriculares.
Controlar la taquiarritmia mediante el estímulo
del seno carotídeo o a través de maniobras
vaso-vagales como la de Valsalva, hace el cuadro clínico
asimilable a taquicardias supraventriculares, en particular,
taquicardia auriculo-ventricular de tipo nodal o aquellas que
utilizan vías accesorias.
La toma del pulso radial y yugular aporta información valiosa, por cuanto el primero
es reflejo de la actividad del ventrículo izquierdo, en
tanto que el pulso yugular lo es del funcionamiento de las
cavidades derechas, en particular, de la función de
la aurícula derecha y su sincronismo dentro del ciclo
cardíaco.
Una de las entidades más comúnmente implicadas el
prolapso de la válvula mitral, enfermedad
que afecta de preferencia mujeres jóvenes, y la cual se
manifiesta con chasquido a mitad de diástole. La casi
totalidad de pacientes con prolapso de la mitral tienen
algún tipo y grado de trastornos del ritmo, entre los que
se cuentan todos los tipos de arritmias supraventriculares,
despolarizaciones ventriculares prematuras y taquicardias
ventriculares no sostenidas, por lo cual el prolapso de la mitral
representa uno de los principales diagnósticos
diferenciales en este tipo de pacientes.
La miocardiopatía hipertrófica
obstructiva puede detectarse mediante la audición
de un murmullo holositólico a lo largo del borde izquierdo
del esternón, que aumenta con maniobras vagales. El origen
de las palpitaciones asociadas con esta entidad está
relacionado con fibrilación auricular o con taquicardia
ventricular, sobre todo en los casos en que el individuo
tiene signos y
síntomas de insuficiencia
cardíaca o de cardiopatía dilatada.
La herramienta más valiosa y a la vez económica
para determinar el origen de las arritmias en pacientes con
palpitaciones, es el
ELECTROCARDIOGRAMA.
El médico debe revisar bien el trazado
electrocardiográfico en busca de acortamiento del
intervalo PR y de ondas delta,
compatibles con preexcitabilidad del miocardio ventricular que es
el sustrato para el desarrollo de
taquicardia supraventricular.(Sindrome de Wolf-Parkinson-White)
EJEMPLOS DE TAQUICARDIAS
TAQUICARDIA SINUSAL

SINDROME DE W P W.

SÍNDROME DE
LOG-GANONG-LEVINE

PATRÓN BRUGADA


SINDROME DE QT LARGO
La presencia de aumento del intervalo QT y de
anomalías del trazado de ondas T son sugestivas de
síndrome de Q-T Largo, una de las principales causas de
muerte súbita en adultos jóvenes. (Sobre
todo en mujeres, al contrario que en Sindrome de
Brugada)
(Véase curso del mismo en
www.coeduca.com,
www.ilustrados.com.
de propio autor).
Es necesario recordar sin embargo, que la mayoría
de bradiarritmias pueden ir acompañadas de
despolarización ventricular prematura y, por tanto, de
Palpitaciones.
Del mismo modo, el bloqueo completo A-V y/o de
Rama, cursa también con despolarización ventricular
prematura, prolongación del intervalo QT y Torsade de
pointes.
Sólo es necesario realizar pruebas
diagnósticas adicionales en aquellos casos en que por
medio de la historia clínica, el examen físico y/o
el electrocardiograma se sospeche de una alteración
anatomo-funcional como causa de la arritmia, en quienes presentan
factores de alto riesgo para el desarrollo de arritmia
(individuos con enfermedades
miocárdicas de tipo orgánico que puedan conducir al
desarrollo de arritmias graves).
La vigilancia ambulatoria está indicada en
pacientes sin evidencia de enfermedad cardíaca de base, y
en quienes tiene palpitaciones no sostenidas, que son bien
toleradas. Por el contrario, en individuos sin
cardiomiopatía de base que presenta arritmias sostenidas
poco toleradas, está indicada la realización de
pruebas electrofisiológicas, incluso sin la
realización previa de vigilancia ambulatoria.
Los pacientes con bajo riesgo sólo serán
susceptibles de este tipo de estudios complementarios si los
exámenes básicos son compatibles con arritmias
sostenidas.
TRATAMIENTO
CLASIFICACIÓN DE LOS Vaughan Williams EM. Clasification of antiarrhytmical CLASE ACCIONES FÁRMACOS IA Bloqueantes de los canales del Prolongan la repolarización. Procainamida IB Bloqueantes de los canales del Cinética rápida. Reducen o acortan Lidocaina IC Bloqueantes de los canales del Na Cinética lenta. Prolongan ligeramente el Propafenona II Betabloqueantes. vacío Propranolol III Bloqueantes de los canales del Prolongan la repolarización. Bretilio IV Bloqueantes de los canales del vacío Verapamilo |
TRATAMIENTO
El manejo de los trastornos del ritmo representa uno de
los principales problemas
sobre los cuales no ha logrado establecerse un consenso por parte
de los cardiólogos.
Los medicamentos utilizados a la fecha para el manejo de
las arritmias han sido clasificados con base en sus propiedades
farmacocinéticas y electrofisiológicas, lo que
permite predecir, en cierto grado, sus efectos sobre el sistema
de conducción miocárdico.
Del mismo modo, la elección del medicamento debe
estar basada en los mecanismos fisiopatológicos
subyacentes en cada uno de los tipos de arritmia, para de esta
manera lograr una corrección más
"fisiológica" de dichas anomalías.
El manejo de la mayoría de ARRITMIAS
VENTRICULARES Y SUPRAVENTRICULARES
SOSTENIDAS debe correr a cargo del
Cardiólogo. o del Médico de Servicio de
UCI, dada la complejidad del proceso diagnóstico y terapéutico que este
tipo de casos implica.
Por lo demás, exige de parte del especialista el
desarrollo de nuevas habilidades terapéuticas, por la
actual tendencia al uso de ablación por radiofrecuencia
como tratamiento de elección para el manejo de la
mayoría de taquicardias supraventriculares, sobre el que
hay que resaltar para tranquilizar al paciente y de
buena parte de las ventriculares. Sin lugar a dudas las arritmias
de más difícil manejo son la ectopia ventricular y
auricular benignas, o el de aquellas asociadas a ritmo sinusal
normal, entidades que son las diagnosticadas con más
frecuencia en los estudios de monitorización
ambulatoria
- La presencia de contracciones ventriculares
prematuras y de taquicardia ventricular no sostenida, es
también frecuente en pacientes sin alteraciones
estructurales cardíacas de base. - Dichas alteraciones no representan condiciones
que pongan en peligro la vida del
individuo..
Manejo Farmacológico
(De las formas de arritmia de más
frecuente presentación)
Antes de iniciar cualquier medida farmacológica, es
necesario estar seguro de que no
existen alteraciones de tipo :
- Metabólico
- IC congestiva.
- Procesos isquémicos agudos.
Ya que ellos contribuyen a potencializar los posibles
efectos colaterales de dichos agentes
farmacológico.
POR DEFINICIÓN: "cualquier
fármaco antiarrítmico es
arritmogeno".
Los medicamentos antiarrítmicos se utilizan de
preferencia con el fin de corregir un proceso arrítmico
agudo, prevenir la recurrencia del mismo o el desarrollo de
arritmias que pongan en peligro la vida del paciente, en aquellos
individuos catalogados como de alto riesgo.
Una buena proporción de los medicamentos
disponibles para el manejo de los trastornos del ritmo tienen un
estrecho margen terapéutico, dado su efecto
proarrítmico.
En la gran mayoría de
casos, el manejo inicial del paciente con arritmia sostenida es
empírico, y las dosis adecuadas para cada individuo
son determinadas, en buena medida, gracias a la respuesta
terapéutica.
En aquellos con arritmia incesante, el fármaco
elegido debe administrarse hasta lograr normalizar el
ritmo.
· TAQUICARDIA SINUSAL
Es una taquiarritmia muy común, en la cual el
marcapaso sigue siendo el nodo sinusal, pero con frecuencia
cardíaca entre 110 a 160 latidos/min.
Es en general respuesta del organismo ante la necesidad
de elevar el gasto cardíaco.
Es también común en pacientes
con
- Infarto agudo del miocardio.
- Insuficiencia cardíaca congestiva con
hipotensión y shock (signo de mal
pronóstico). - Pacientes con ansiedad y dolor,
- Fiebre.
- Hipoxemia.
- Anemia,
- Estados hipovolémicos
- Individuos con embolia pulmonar o hipertiroidismo
entre otros.
El tratamiento primario es el manejo de la enfermedad
de base.
· FIBRILACIÓN AURICULAR
(ACxFA)
(Véase artículo del Autor
en: http://www.portalesmedicos.com
)
Este tipo de arritmia es
una de las más frecuentes y puede ser vista en individuos
sanos después de intoxicación alcohólica,
durante estrés
emocional intenso o post-cirugía.
Así mismo afecta a individuos con enfermedad
cardiovascular o pulmonar de base que sufre
descompensación de su cuadro, razón por la cual es
importante tratar primero la condición subyacente antes
que la propia fibrilación. (O, al menos, al mismo
tiempo).
También frecuente en pacientes con enfermedad
valvular reumática, pacientes mayores de 30 años
con comunicación ínter auricular,
individuos con tirotoxicosis, infarto agudo del miocardio y en
ocasiones en pacientes sanos.
En los sujetos con compromiso hemodinámico importante, el
tratamiento inicial es cardioversión
eléctrica.
(Ver tratamiento de Fibrilación
ventricular del Autor en http://www.coeduca.com.,
www.urgenciasmédicas.org.
)
Si el paciente está estable ha de intentarse la
reducción de la tasa de respuesta ventricular mediante el
uso de beta-bloqueantes o de antagonistas de los canales de
calcio los cuales prolongan el período refractario del
nodo AV.
Cuando se sospeche aumento del tono simpático con
hipersecreción de catecolaminas, el manejo de
elección son entonces los beta-bloqueantes, aunque
está muy discutido; en España y
países Anglo-sajones se prefiere utilizar como de
elección la Flecainida si es menor de 65 años
ó la Amiodarona si es mayor de esa edad.
El Ibutilide y derivados están dando
resultados muy esperanzadores.
Los DIGITÁLICOS no son muy empleados en estos
casos dados su prolongado período de latencia y mayor
toxicidad. Sin embargo, el autor et al. han demostrado que la
combinación de DIGOXINA con otros antiarrítmicos
tiene carácter adictivo y pronóstico
positivo mejor que aisladamente. (Véase www.portalesmedicos.com
"Fibrilación Auricular: Cinco pautas de
Tratamiento")
Después de incrementar la refractariedad del nodo
AV puede procederse a la conversión a ritmo sinusal
mediante el uso de medicamentos como la quinidina, flecainida u
otros medicamentos del subgrupo IC.
Si el tratamiento no es efectivo dentro de las primeras
24 horas, debe procederse a desfibrilar al paciente si
éste no responde a cardioversión
farmacológica—> 50-50-100 Julios.
Si la fibrilación tiene una evolución mayor de 48 horas, es aconsejable
proceder a anticoagular al paciente, al menos dos semanas antes
de intentar la cardioversión eléctrica, con el fin
de reducir la posibilidad de embolización sistémica
y mantener dicha anticoagulación durante 4 semanas,
siempre en rango INR de 2-3.
En los pacientes con lesiones valvulares u otras
miocardiopatías de base, es difícil retornar a
ritmo sinusal, razón por la cual el objetivo
primario del tratamiento debe ser la disminución de la
respuesta ventricular (Frecuencia Cardiaca), aunque como se dice
en términos prosaicos:
"TODO EL MUNDO TIENE DERECHO AL
CHISPAZO".
Flecainide, amiodarona o fármacos semejantes a
quinidina son utilizados con el fin de prevenir la recurrencia de
los episodios.
No obstante, en pacientes con alta probabilidad de
recurrencia o refractarios al manejo farmacológico o
eléctrico, es mejor el uso de beta-bloqueadores,
calcioantagonistas, digitálicos o combinaciones.
· FLUTTER AURICULAR
El manejo de elección es la cardioversión
eléctrica de preferencia con alta energía, con el
fin de prevenir la aparición de fibrilación
auricular.
Si el paciente está estable puede intentarse
primero disminuir la tasa de respuesta ventricular mediante el
empleo de
beta-bloqueantes, calcioantagonistas o
digitálicos.
Quinidina y sus análogos, flecainide, propafenona
y amiodarona son útiles para prevenir tanto la
fibrilación como el flutter auricular.
En la actualidad, el tratamiento de elección
es la IBUTILIDA ANTES que la cardioversión
eléctrica.
· TAQUICARDIA SUPRAVENTRICULAR
PAROXÍSTICA
Hasta 90% de casos son
secundarios a reentrada de estímulos al nodo AV, la cual
es la más común de las presentaciones de
taquicardias supraventriculares, en especial entre
mujeres, originándose por lo regular por
prolongación del intervalo PR secundaria a marcado retraso
en la conducción en el nodo AV.
Normalmente se presenta como complejos QRS estrechos y
regulares a frecuencias entre 150 a 250 latidos/min.
Este tipo de arritmia puede llevar a
síncope y fallo cardíaco dependiendo de la
duración e intensidad de la taquicardia.
En pacientes sin hipotensión la
realización de maniobras vagales, tales como el masaje del
seno carotídeo, acaba en 50% de los casos con el proceso
arrítmico.
En aquellos con hipotensión, el solo uso
cuidadoso de fenilefrina puede favorecer la terminación de
la arritmia, o también utilizándola de manera
conjunta con masaje del seno.
Si lo anterior falla ha de intentarse cardiovertir al
paciente mediante el uso de verapamilo (2.5 a 10 mg IV) o
ADENOSINA (6 a 12 mg IV), siendo esta última
preferible dada su corta vida media con lo cual disminuye la
posibilidad de toxicidad medicamentosa.
Una segunda línea de tratamiento son los
beta-bloqueantes.
Si no hay respuesta adecuada al manejo
farmacológico o si el proceso es recurrente, está
indicada la colocación de marcapasos ó
Ablación por Radiofrecuencia.
BIBLIOGRAFÍA
Sudlow M, Rodgers H, Kenny RA, |
Pratt CM. Impact of managed |
Thomson R, McElroy H, Sudlow |
Sager PT. Modulation of |
Reiter MJ, Reiffel JA. |
Dell'Orfano JT, Luck JC, |
Corona GG. Radio |
Nattel S. Experimental |
Zimetbaum P, Josephson ME. |
Barsky AJ, Cleary PD, Rushkin |
Brugda P, Brugada J, Andries |
© BREIJO 2.004
Author:
Prof.Dr. Francisco Ramón
Breijo Márquez. (Invited Professor)
Internal Medicine.
Head of Department of Clinical and Experimental
Cardiology.
Jacob Saint’s Hospital. Harbord. Connecticut.
U.S.A
 Página anterior Página anterior |   Volver al principio del trabajo Volver al principio del trabajo | Página siguiente  |
