Los primeros documentos
escritos que describen lesiones traumáticas y
ortopédicas, se encuentran en los papiros egipcios de
alrededor de 2000 años a. de C. (papiro de Eden
Smith).
Posteriormente aparece Hipócrates (460-377 a. de C.),
reconocido como Padre de la Medicina y
como uno de los grandes precursores de la ortopedia, a
través de sus obras como el "Tratado de las fracturas" y
el "Tratado de las articulaciones",
donde describe el cuadro clínico de las luxaciones
traumáticas y congénitas de la cadera, las artritis
supuradas, el pie bot, y algunos métodos
terapéuticos con principios
similares a los de la actualidad, como la introducción de la tracción en el
tratamiento de las fracturas.
Durante el Siglo XIX hubo un gran desarrollo de
la ortopedia mediante el uso de métodos
terapéuticos mecánicos, pero paralelamente, hacia
fines de este siglo, se inicia el desarrollo de la
cirugía, gracias al empleo del
conocimiento
de la asepsia, antisepsia, y la anestesia, dando las bases para
el desarrollo de la cirugía general, incluyendo la
cirugía ortopédica. Por esto hoy hablamos de los
métodos terapéuticos conservadores, como los
tratamientos ortopédicos, para diferenciarlos de
aquéllos en que se emplea la cirugía,
denominándolos métodos quirúrgicos, a pesar
que todos ellos forman parte de la ortopedia. El gran auge de la
cirugía ha hecho denominar a la especialidad como
"cirugía ortopédica" o "cirugía del aparato
locomotor". A fines del Siglo XIX Wilhelm Conrad Roentgen (1895)
realizó el sensacional descubrimiento de los rayos X, que
significó un gran avance en el diagnóstico de las lesiones del aparato
locomotor.
Actualmente, a través del gran desarrollo ocurrido
durante el siglo XX, la especialidad ha tomado un impulso
incalculable a través de las posibilidades de
recuperación que ofrece a los pacientes que sufren
traumatismos cada vez más frecuentes y de mayores
proporciones. Además, el aumento del promedio de vida de
las personas se traduce en un mayor número de lesiones
osteoarticulares degenerativas e invalidantes. Es así como
en la segunda mitad de este siglo, han alcanzado un gran
desarrollo la cirugía de los reemplazos articulares, la
cirugía de la columna, la cirugía
artroscópica, el manejo quirúrgico de las fracturas
a través de las distintas técnicas
de osteosíntesis, la cirugía reparativa, etc., que
prometen en el futuro una gran actividad médico
quirúrgica en la mejoría de los pacientes afectados
por una patología del aparato locomotor.
PRIMERA SECCIÓN. PATOLOGÍA
TRAUMÁTICA LESIONES TRAUMÁTICAS
El ser humano, en su relación con el medio
ambiente, se encuentra enfrentado a la acción
de diferentes agentes físicos como el calor, el
frío, la electricidad, las
radiaciones, distintos tipos de fuerzas como las
mecánicas, las cuales aplicadas sobre nuestro organismo
producen diferentes lesiones. Por lo tanto cuando nos enfrentamos
a un paciente lesionado debemos considerar los tres componentes
que interactúan:
1. quién produce la lesión;
2. a quién afecta; y
3. cuál es el daño
producido por la agresión.
Esta fuerza
mecánica, desde punto de vista
físico, es un vector y como tal tiene dos
características fundamentales: magnitud y dirección; por lo tanto, cada vez que
consideremos una fuerza actuando sobre nuestro organismo,
deberemos cuantificar la cantidad que se aplicó y el
mecanismo que se ejerció para producir una supuesta
lesión.
Asimismo, una fuerza determinada puede multiplicarse si se
aplica mediante un efecto de palanca, y es lo que ocurre
frecuentemente en fuerzas aplicadas sobre nuestro organismo y
dentro de la función
normal dentro de nuestro sistema
osteomuscular. Esta fuerza aplicada se traduce en una forma de
energía y si pensamos que la fórmula de
energía es E = m * c2 (masa por la velocidad al
cuadrado), debemos considerar que entre mayor sea la
energía aplicada sobre nuestro organismo, mayor
será la lesión producida.
Así, por ejemplo, las lesiones sufridas serán
mayores en caso de un accidente producido por un camión a
alta velocidad, o se producirán lesiones más graves
en una persona que cae
de cierta altura, a aquéllas producidas por fuerzas
menores aplicadas sobre personas en una posición estática.
Por otra parte, debemos considerar dónde se aplica esta
energía para considerar sus efectos.
Estas fuerzas aplicadas en nuestro organismo producen
daños que se traducen en el aparato locomotor en las
siguientes lesiones:
1. contusión;
2. hematoma;
3. heridas;
4. esguinces;
5. luxaciones;
6. fracturas y luxofracturas.
Capítulo Primero. Fracturas
·
Estudio General.
·
Definición y Concepto
·
Factores de estudio en un fracturado
·
Etiología
·
Edad
·
Clasificaciones de las fracturas
·
Síntomas y signos
·
Examen Radiográfico
·
Diagnóstico
·
Pronóstico
·
Tratamiento
·
Complicaciones
Definición y Concepto
La definición clásica de fractura:
"solución de continuidad, parcial o total de un hueso",
aun cuando corresponda a la realidad, por su misma simplicidad,
no logra dar toda la significación patológica de lo
que realmente ocurre en una fractura. Cuando ello sucede, todos
los otros elementos del aparato locomotor resultan o pueden
resultar igualmente dañados; se lesionan en mayor o menor
grado articulaciones, músculos, vasos, nervios, etc., sea en
forma directa por acción del traumatismo o indirecta como
consecuencia de las acciones
terapéuticas. Tal es así, que no es infrecuente que
el origen de las complicaciones o de las secuelas, a veces
invalidantes, no nacen directamente del daño óseo
en sí mismo, sino del compromiso de las partes blandas
directa o indirectamente involucradas en el traumatismo.
La fractura pelviana, con rasgo cotiloídeo, como
fractura de pelvis propiamente tal, no implica problemas; la
complicación grave, tanto terapéutica como en sus
secuelas, deriva del compromiso de la articulación de la
cadera. La fractura del calcáneo, de los cuerpos
vertebrales, de la base del cráneo, etc., son otros tantos
ejemplos pertinentes.
Esta concepción más amplia de lo que es una
fractura, en su realidad anatómica y
fisiopatológica, no debe ser olvidada, porque cada uno de
estos distintos aspectos involucrados en la fractura deben ser
cuidadosamente considerados y evaluados en toda fractura, por
simple que ella parezca.
Una definición conceptual de fractura sería: "un
violento traumatismo de todos los elementos del aparato locomotor
y órganos vecinos, donde uno de ellos, el hueso, resulta
interrumpido en su continuidad".
Factores de estudio en un fracturado
Todo fracturado, cualquiera que sea el hueso comprometido,
debe ser objeto de un estudio muy complejo, que comprende los
siguientes aspectos:
I. Etiología:
1. Causas predisponentes
2. Causas determinantes
II. Edad
III. Clasificación según:
1. Grado de compromiso óseo y partes blandas
2. Dirección del rasgo de fractura
3. Desviación de los fragmentos
4. Ubicación del rasgo de fractura
IV. Síntomas y signos
V. Estudio radiográfico
VI. Pronóstico
VII. Tratamiento:
1. De suma urgencia
2. De simple urgencia
3. Definitivo
VIII. Complicaciones
De cada uno de estos factores, sin exceptuar a ninguno,
dependen importantes hechos clínicos que se proyectan al
diagnóstico, pronóstico y tratamiento.
ETIOLOGÍA
1. Causas predisponentes
Están determinadas por circunstancias, generalmente
patológicas, que disminuyen la resistencia
física del
hueso, de tal modo que traumatismos de mínima
cuantía, son capaces de producir su fractura.
Entre ellas tenemos:
1.1 Causas fisiológicas
a. Osteoporosis
senil.
b. Osteoporosis por desuso
(parapléjicos, secuelas de polio, etc.): en que los
segmentos esqueléticos han dejado de soportar el peso del
cuerpo, y por lo tanto este estímulo osteogenético
es débil o inexistente.
c. Osteoporosis
iatrogénica: es el caso de enfermos sometidos a largos
tratamientos corticoídeos; en ellos no son raras las
fracturas "espontáneas" de los cuerpos vertebrales o
cuello de fémur.
Se han descrito cuadros similares debidos a largos
tratamientos con drogas
anticonvulsivantes, gastrectomizados, síndromes de mala
absorción, etc.
1.2 Causas patológicas
Corresponden a aquellas que, en forma directa o indirecta,
provocan una importante alteración en la estructura del
esqueleto (disostosis hiperparatiroidea, displasia fibrosa
poliostótica, etc.) o en un hueso determinado (quiste
óseo simple o aneurismático, metástasis,
mieloma, etc.). En todos estos casos, la lesión
ósea adquiere el carácter de una lesión
osteolítica y el hueso, disminuido en su resistencia, se
fractura en forma prácticamente espontánea o como
consecuencia de un traumatismo mínimo (fractura en hueso
patológico).
Existen por lo tanto situaciones fisiológicas y
patológicas que predisponen al hueso a sufrir fracturas
fáciles y ello obliga a considerar esta posibilidad, sobre
todo cuando la lesión ha sido determinada por un
traumatismo desproporcionadamente leve en relación al
daño óseo, o en personas de edad avanzada, donde no
son infrecuentes algunos de los factores señalados
(osteoporosis, metástasis, mielomas, etc.).
2. Causas determinantes
Son aquéllas que han actuado en forma directa o
indirecta en la producción de la fractura; la magnitud del
traumatismo supera la resistencia física del hueso y
éste se fractura.
Es importante considerar este hecho, porque si la fuerza
traumática fue de tal magnitud que llegó a la
fractura de un hueso sano, es lógico suponer que
también pudieran haber sufrido lesiones las partes blandas
vecinas, y de hecho con frecuencia así ocurre: fracturas
pelvianas con lesiones vesicales; de cráneo con
daño cerebral, fracturas vertebrales con daño de
médula espinal; lesiones vasculares, neurológicas
periféricas, etc., son producidas por lo general por el
impacto que fracturó el hueso.
La variedad de tipos de traumatismo es enorme, y con
frecuencia actúan fuerzas distintas y
simultáneas.
En general se reconocen:
1. Traumatismos directos:
perpendiculares al eje del hueso: provocan una fractura de rasgo
horizontal (Figura 2); si ocurre en segmentos con dos huesos (pierna o
antebrazo), ambos rasgos se encuentran sensiblemente a un mismo
nivel.
Traumatismo directo con flexión del segmento:
aplastamiento de la pierna por la rueda de un vehículo,
por ejemplo. El rasgo de fractura es complejo y suele existir un
tercer fragmento (fractura en ala de mariposa) (Figura 3d).
2. Traumatismo indirecto:
la fuerza actúa en forma tangencial, provocando un
movimiento
forzado de rotación del eje del hueso.
La fractura de los esquiadores, en que el pie, fijo al
esquí, se atasca y el cuerpo gira sobre su eje, provoca
una fractura de rasgo helicoidal, de alta peligrosidad.
Traumatismo indirecto por aplastamiento: en caídas de
pie.
Frecuente en huesos esponjosos comprimidos entre dos fuerzas
antagónicas (calcáneo, cuerpos vertebrales, por
ejemplo) (Figura 2).
Traumatismo indirecto, por violenta tracción muscular:
provocan fracturas por arrancamiento, con separación de
los fragmentos (rótula, olécranon). No son raras de
encontrar en epilépticos, electroshock, atletas (Figura
2).
3.
Figura 2 Imagen característica de una fractura "en tallo |
|
EDAD
Es un factor que modifica todo el cuadro clínico de una
fractura: síntomas, signos, pronóstico y
tratamiento, son enteramente distintos según el enfermo
sea un niño, adolescente, adulto o anciano.
Así, cualquier fractura ocurrida en el mismo hueso, con
idénticos caracteres, se constituye en una
patología distinta en cada una de las etapas
señaladas.
1. En el niño: La fractura posee
características que le son muy propias:
- Ocurre en un hueso con un gran componente
fibrocartilaginoso, que lo hace resistente a las solicitudes
mecánicas (flexión, rotación, etc.); por
ello, generalmente la fractura es incompleta y sus fragmentos
permanecen unidos (fracturas en tallo verde). - El hueso posee un enorme potencial osteogenético,
por lo que los plazos de consolidación son cortos. - El esqueleto, en general, posee una gran capacidad de
remodelación frente a las solicitudes
estático-dinámicas; por ello el niño es
capaz de remodelar el segmento fracturado en el curso de su
crecimiento, y hace que defectos en la reducción de los
ejes, separación de los fragmentos, etc., que
serían intolerables en el adulto, se corrijan en forma
perfecta en el curso de algunos años. Por lo mismo
resulta de excepción la necesidad de emplear
métodos quirúrgicos para resolver situaciones que
el organismo del niño resuelve en forma natural. El
retardo de consolidación, la pseudoartrosis,
consolidaciones viciosas, etc., son excepcionales, y todo ello
hace que, en general, el pronóstico de las fracturas a
esta edad sea bueno. - En los niños
las fracturas pueden verse complicadas por el compromiso de los
cartílagos de crecimiento, provocando su cierre
asimétrico y generando posteriormente una
desviación viciosa del segmento, al continuar el
crecimiento (por ejemplo, codo-varo como secuela de la fractura
supracondílea de codo en el niño).
2. En el adulto: El problema es distinto porque
actúan situaciones enteramente diferentes:
- La existencia de un esqueleto fuerte y resistente hace que,
frente a una fractura, deba inferirse que el traumatismo
debió ser violento; de ello se deduce que resulta
procedente considerar la posibilidad de que haya lesiones de
otros órganos o vísceras, y ello debe ser
investigado. - La potencia
muscular del adulto determina con frecuencia desviaciones
importantes de los fragmentos óseos fracturados, a veces
muy difíciles de corregir o de estabilizar, y ello
obliga con frecuencia a recurrir al recurso quirúrgico
para su corrección. - Potencialidad osteogenética: debe ser considerada
como buena, y de allí que no debiera haber
entorpecimientos intrínsecos para la generación
del callo óseo, cuando el tratamiento ha sido efectuado
correctamente.
3. En el anciano: También aquí la
situación cambia.
- La fragilidad del hueso, determinada por la osteoporosis
que en mayor o menor grado siempre existe, hace que las
fracturas se produzcan con relativa facilidad, en
desproporción con la magnitud del traumatismo. Las
fracturas del cuello del fémur, de los cuerpos
vertebrales, son buenos ejemplos de ello. - La capacidad osteogenética se encuentra disminuida,
lo que se traduce en un riesgo de
retardo de consolidación o de pseudoartrosis. Las
prolongadas inmovilizaciones con yeso o largas estadías
en cama, contribuyen a acentuar los factores negativos que son
propios en fractuados de esta edad. Atrofia muscular, rigidez
articular, acentuación de la osteoporosis por desuso,
etc., son factores inherentes a la fractura del anciano y deben
ser cuidadosamente considerados. Todo ello hace que el
pronóstico vital y funcional en el anciano fracturado
deba ser considerado con reservas.
CLASIFICACIONES DE LAS FRACTURAS
Las fracturas deben ser clasificadas desde diferentes puntos
de vista; cada uno de estos distintos aspectos determina
diferencias importantes en el juicio diagnóstico,
pronóstico y terapéutico.
1. Según el grado de compromiso óseo
2. Según la dirección del rasgo
3. Según la desviación de los
fragmentos
1. Según el grado de compromiso
óseo
a.
Fracturas incompletas: fracturas en tallo verde propias
del niño, fracturas "por cansancio o fatiga", constituidas
por fisuras óseas, corticales, propias de huesos sometidos
a exigencias de flexo-extensión, compresión o
rotación de pequeña intensidad, pero repetidas una
y otra vez. Se observan en deportistas, atletas, etc.
b. Fracturas de rasgo
único.
c. Fracturas de doble rasgo
segmentarias con formación de tres fragmentos
óseos: frecuentes en la tibia. En ellas, uno de los
focos de fractura con frecuencia evoluciona con retardo de
consolidación o con una pseudoartrosis, dado el grave
daño vascular producido en uno o en ambos rasgos de
fractura.
d. Multifragmentaria:
esquirlosa, conminuta, por estallido (Figura 6). Corresponden a
fracturas con varios o incontables rasgos. Con frecuencia su
reducción es fácil y la gran superficie de
fractura, constituida por los numerosos fragmentos óseos,
determina un intenso proceso de
osteogénesis reparadora. Ello explica que, en fracturas de
este tipo, no sea frecuente el retardo de consolidación ni
la pseudoartrosis.
Figura 6 Fractura multifragmentaria de 1/3 inferior del
|
|
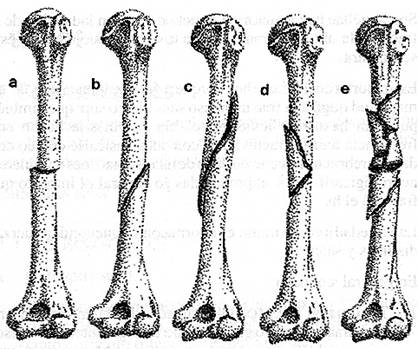
2. Según la dirección del rasgo (Figura
3)
|
Figura 3 Rasgos de fractura. |
a.
Fractura transversal: provocada por un golpe directo,
perpendicular al eje del hueso. Generalmente sin gran
desviación de los fragmentos, de fácil
reducción y estable, lo cual hace que su tratamiento sea
fácil y el pronóstico deba ser considerado como
favorable (Figura 3a).
b. Fracturas de rasgo
oblícuo: provocadas por un mecanismo de
flexión, presentan con frecuencia un segundo rasgo con
separación de un pequeño fragmento triangular
(fracturas en ala de mariposa) (Figura 3b, c y d), (Figuras 4 y
5). Suelen ser difíciles de reducir, inestables y cuando
el hueso comprometido es la tibia (hecho muy frecuente), pueden
evolucionar con retardo de consolidación. En general se
constituyen en fracturas de tratamiento difícil.
c. Fracturas de rasgo
helicoidal: muy frecuentes en tibia y húmero (Figura
3c). Son de muy difícil reducción, notoriamente
inestables, de rasgos agresivos: cortantes y punzantes, y de
ellas es factible esperar compromiso de vasos (arteria femoral en
fractura de la diáfisis del fémur), de nervios
(nervio radial en la fractura de la diáfisis humeral) o de
la piel (fractura
de la diáfisis tibial).
Figura 4 Fractura de la diáfisis femoral, helicoidal, de |
|
d.
Figura 5 Mecanismos de fractura. |
|
3. Según la desviación de los
fragmentos
a.
Sin desviaciones: fractura de rasgo único y
horizontal.
b. Con desviaciones:
éstas pueden ser laterales, con angulación de los
ejes (en varo o valgo) en rotación, con impactación
de los fragmentos (fractura de Colles).
Con cabalgamiento de los fragmentos, determinado por la
contractura muscular; frecuentes en fracturas de diáfisis
humeral y femoral.
Todos estos desplazamientos están determinados, ya sea
por la fuerza del impacto o por la acción de las fuerzas
musculares (por ejemplo fracturas diafisiarias del húmero,
del fémur, clavícula o cuello del
fémur).
Resulta importante considerar la potente acción de las
fuerzas musculares en la desviación de los distintos
segmentos óseos, cuando deben realizarse maniobras
ortopédicas destinadas a reducir y contener los fragmentos
óseos desplazados. A menudo, la acción muscular se
constituye en un obstáculo formidable y difícil de
vencer; dificulta o impide la reducción y
contención de los extremos óseos y de ese hecho
nace con frecuencia la indicación quirúrgica.
4. Según sea la ubicación del rasgo de
fractura:
La distinta estructura del hueso largo, sea en su
epífisis, metáfisis o diáfisis, hace que las
fracturas ocurridas en estos niveles tengan
características fisiopatológicas también muy
diferentes, lo que determina que la sintomatología,
evolución clínica y tratamiento de
cada una de ellas sea también diferente.
a.
Fracturas epifisiarias: se presentan en la masa del hueso
esponjoso de la epífisis, que presta inserción a la
cápsula y ligamentos de la articulación, lo cual le
confiere al segmento epifisiario una abundante irrigación;
con frecuencia son fracturas en que los fragmentos se encajan uno
dentro del otro.
Fracturas de este tipo son de muy rápida
consolidación, lo que determina que las tentativas de
reducción, cuando sean necesarias, deban ser realizadas
con precocidad; después de sólo algunos
días, los fragmentos suelen estar sólidamente
fijos, de tal modo que su reducción ortopédica
puede ser imposible (por ejemplo, la fractura de Colles).
En resumen, las características del hueso epifisiario y
la proximidad directa con la articulación le confieren a
estas fracturas características muy especiales:
1. Generalmente son enclavadas.
2. Con frecuencia presentan compromiso
directo de la articulación (fracturas
intra-articulares).
3. La consolidación es muy
rápida.
4. El daño directo o indirecto
de las partes blandas peri-articulares de la articulación
vecina, lleva consigo el riesgo de la rigidez articular
(fracturas de codo y rodilla, por ejemplo).
b. Fracturas metafisiarias:
poseen características anatómicas que le confieren
aspectos interesantes:
0. Es una región ósea
muy bien irrigada.
1. Está sujeta a la
acción de potentes masas musculares.
2. Da paso, en una vecindad muy
estrecha, a grandes vasos y gruesos troncos nerviosos; no son
raros los casos en que los elementos vasculares o nerviosos se
encuentran fijos al cuerpo óseo por bandas
aponeuróticas, tendinosas, etc.
Por ello, estas fracturas poseen ciertos aspectos que les son
propios y deben ser cuidadosamente considerados en el examen del
fracturado, así como en su tratamiento:
c. Son fracturas de
consolidación rápida.
d. Los fragmentos óseos sufren
a menudo amplios desplazamientos, traccionados por las fuerzas
distractoras de las masas musculares (por ejemplo, las fracturas
de la metáfisis superior del húmero).
e. Son de difícil
reducción e inestables. Con frecuencia son de
indicación quirúrgica.
f. Se constituyen en una
amenaza de lesión directa (compresión,
contusión o desgarro) de los grandes vasos adyacentes (por
ejemplo, la fractura de la metáfisis inferior del
fémur que lesiona la arteria femoral o poplítea; la
fractura de la metáfisis superior de la tibia, que lesiona
el tronco de la arteria tibial posterior).
Estos hechos deben ser considerados cuidadosamente en el
tratamiento de este tipo de fracturas; el examen del estado
circulatorio y neurológico en estos enfermos es
absolutamente imperioso.
c.
Fracturas diafisiarias: se producen en zonas no siempre
bien irrigadas, sujetas a la acción contracturante de las
masas musculares y en determinados huesos (fémur y
húmero) pueden adquirir características muy
especiales:
0. Con frecuencia los fragmentos
óseos experimentan grandes desplazamientos.
1. Son de difícil
reducción.
2. A menudo son inestables.
3. Amenazan la integridad de troncos
vasculares (arterial humeral, femoral o poplítea) o
nerviosos (radial en la fractura del húmero), o de la piel
(fractura de la tibia).
4. En determinados huesos,
desprovistos de inserciones de grandes masas musculares, por lo
tanto con irrigación periostal deficiente, presentan el
riesgo de consolidaciones retardadas o de pseudoartrosis (tercio
inferior de la tibia o cúbito, por ejemplo).
En resumen, todas las consideraciones contempladas: edad,
hueso fracturado, características
anatomopatológicas, ubicación dentro del hueso,
grado de desplazamiento, etc., se constituyen en hechos
clínicos de la mayor importancia, en cuanto cada uno de
ellos incide directamente en la sintomatología,
pronóstico y determinación terapéutica.
SINTOMATOLOGÍA
Los síntomas y signos que directa o indirectamente
sugieren la existencia de una fractura son siete:
1. Dolor.
2. Impotencia funcional.
3. Deformación del segmento.
4. Pérdida de los ejes del miembro.
5. Equímosis.
6. Crépito óseo.
7. Movilidad anormal del segmento.
Mientras algunas fracturas presentan sólo algunos de
ellos, otras se manifiestan con toda la sintomatología
completa.
En general son de sintomatología escasa las fracturas
de huesos esponjosos (escafoides carpiano, vértebras), las
fracturas epifisiarias de rasgos finos (fisuras), o
aquéllas no sometidas a tracciones musculares o sin
desplazamientos ni exigencias mecánicas (cráneo);
por estas circunstancias, pueden pasar inadvertidas; el
diagnóstico se hace en forma tardía, el tratamiento
se retrasa y la evolución de la fractura se complica.
En cambio, son de
sintomatología ruidosa, indisimulable, las fracturas
diafisiarias de las extremidades sometidas a exigencias
funcionales; en fracturas de este tipo se suelen dar todos los
signos y síntomas descritos.
1. Dolor
Es el síntoma más frecuente y constante; en la
práctica clínica no hay fracturas indoloras.
Se manifiesta como un dolor generalizado a una extensa zona,
pero es muy preciso, localizado y extremadamente intenso en el
sitio mismo de la fractura (one finger pain); allí es
perdurable en el tiempo y puede
ser muy relevante para indicar la existencia de una fractura.
Sin embargo, debe tenerse presente que fracturas de rasgos muy
finos, de huesos esponjosos (escafoides carpiano), fisuras o
fracturas incompletas, o "por cansancio o fatiga", suelen
expresarse por dolor tan tenue y poco relevante que con facilidad
inducen a engaño.
Fracturas en que el dolor sea poco intenso, en
desproporción a la magnitud del daño óseo,
deben despertar de inmediato la sospecha de una fractura en hueso
patológico; quistes óseos en el niño o
adolescente, metástasis o mieloma en el adulto o anciano;
o una neuropatía que altera el nivel de la sensibilidad
dolorosa.
2. Impotencia funcional
Constituye un signo importante para el diagnóstico; sin
embargo, no son pocas las fracturas en las cuales la impotencia
funcional es mínima, compatible con una actividad casi
normal.
Presentan impotencia funcional relativa, fracturas de huesos
esponjosos, con escasas exigencias mecánicas (escafoides
carpiano), algunas fracturas epifisiarias enclavadas (cuello del
húmero, maleolo peroneo o tibial), diáfisis del
peroné, fractura de cuerpos vertebrales, especialmente
dorsales, etc.
Frente a un traumatismo óseo, directo o indirecto, con
dolor e impotencia funcional, por discretos que ellos sean, debe
ser planteada la posibilidad de una fractura y la necesidad de
una radiografía es obligatoria.
Por el contrario, presentan impotencia funcional absoluta la
casi totalidad de las fracturas diafisiarias o de huesos
sometidos a exigencias estático-dinámicas (tibia,
fémur, pelvis, etc.); fracturas enclavadas del cuello del
fémur o transversales de diáfisis tibial con
integridad del peroné, que permiten una estadía de
pie y aun un cierto grado de posibilidad de caminar, deben ser
considerados como casos excepcionales.
3. Deformación del segmento
Producida por el edema post-traumático y hematoma de
fractura. Suele ser de aparición precoz y su magnitud
está dada por el daño, especialmente de las partes
blandas; el aumento de volumen y la
deformación son especialmente notorias y rápidas en
fracturas cubiertas por tegumentos de poco espesor: fracturas
maleolares del tobillo, de la epífisis inferior del
radio, por
ejemplo.
4. Pérdida de los ejes
Producida por las desviaciones de los fragmentos óseos,
sea por contractura de las masas musculares insertas en ellos o
por la fuerza misma del impacto.
Son muy notorias en fracturas de huesos que prestan
inserción a fuertes masas musculares, determinando
desplazamientos tan característicos que llegan a ser
patognomónicos; por ejemplo: fractura del cuello del
fémur, de clavícula, extremo superior del
húmero, metáfisis inferior del fémur.
Este hecho debe ser considerado cuando se procede a la
reducción ortopédica y estabilización de
fracturas de este tipo. Una causa principal en la dificultad para
reducir estas fracturas o en conseguir la estabilización
de los fragmentos, radica justamente en la acción
contracturante de las masas musculares insertas en los segmentos
óseos comprometidos.
5. Equímosis
Producida por la hemorragia en el foco de la fractura,
así como en el desgarro de las partes blandas adyacentes.
Tiene dos características que la diferencian de las
equímosis producidas por un golpe directo:
a.
Son de aparición tardía: horas o días
después de ocurrida la fractura, dependiendo de la
magnitud de la hemorragia y de la profundidad del foco de
fractura. Son rápidas de aparecer en fracturas de huesos
superficiales (maléolo peroneo, por ejemplo) y más
tardías en fracturas de huesos profundamente colocados,
como fracturas pelvianas (equímosis perineales) o de base
de cráneo (equímosis retro-auriculares,
faríngeas o peri-oculares).
b. Aparecen en sitios no siempre
correspondientes a la zona de la fractura. Son típicas las
equímosis de la fractura del cuello del húmero, que
descienden por la cara interna del brazo hasta el codo o por la
cara lateral del tórax; o las equímosis
peri-oculares, retro-auriculares o faríngeas de las
fracturas de la base del cráneo.
Son diferentes los caracteres de las equímosis
producidas por golpes directos (hemorragias por ruptura de vasos
subcutáneos): son inmediatas y aparecen en el sitio
contundido.
6. Crépito óseo
Producido por el roce entre las superficies de fractura; se
traduce por una sensación táctil profunda percibida
por el enfermo, o simplemente audible, captada por el enfermo o
el médico.
Son dos las condiciones que permiten que haya crépito
óseo:
A. Que los extremos de fractura se
encuentren en íntimo contacto entre sí.
B. Que haya posibilidad de
desplazamiento entre ellos.
No hay crépito óseo, por lo tanto, en fracturas
fuertemente enclavadas (fractura de Colles, por ejemplo) o en
fracturas cuyos segmentos se encuentren separados (fracturas
diafisiarias con desplazamiento de fragmentos: húmero o
fémur, por ejemplo).
Corresponde a uno de los dos signos patognomónicos
propios de las fracturas (el otro es la movilidad anormal del
segmento óseo).
No procede intentar investigarlo, por el riesgo
implícito de provocar, con la maniobra misma, el
desplazamiento de los fragmentos que quizás se encontraban
bien reducidos y enclavados, transformando así, una
fractura de tratamiento simple, en otra con fragmentos
desplazados y quizás de difícil reducción y
contención. Tampoco debe ser olvidada la posibilidad de
daño vascular, neurológico o de piel producido por
el desplazamiento provocado.
7. Movilidad anormal
Corresponde al segundo signo patognomónico, y
está determinado por el desplazamiento de los fragmentos
de fractura. El riesgo que este desplazamiento óseo lleva
consigo, al lesionar vasos, nervios o tegumentos cutáneos
(fractura expuesta), obliga a tomar precauciones extremas en la
movilización y traslado de enfermos fracturados,
especialmente de las extremidades.
En resumen
- Son siete signos y síntomas que con frecuencia
acompañan a todo fracturado. - De ellos solamente dos son patognomónicos:
crépito óseo y movilidad anormal del segmento
comprometido. - Hay ciertas desviaciones que por lo típicas y
constantes llegan a ser patognomónicas. Ejemplo, la
desviación en "dorso de tenedor" de la muñeca en
la fractura de Colles. - Hay ciertas equímosis que por su ubicación
tan característica, también llegan a ser
consideradas como patognomónicas: peri-oculares,
retro-auriculares o faríngeas en las fracturas de la
base del cráneo. - Un accidentado que presente aunque sea uno de los
síntomas o signos señalados, obliga a pensar en
una posible fractura y ello a su vez obliga a un correcto
examen radiográfico; el ahorro de
placas radiográficas suele llevar a errores de
diagnóstico muy graves, que el enfermo paga con su
salud y el
médico con su prestigio.
EXAMEN RADIOGRÁFICO
En la inmensa mayoría de los casos, la anamnesis y el
buen examen físico permiten sospechar fundadamente el
diagnóstico; el examen radiográfico no hace otra
cosa que confirmarlo. Sin embargo, la exigencia de realizar un
correcto estudio radiográfico es absoluta.
- Confirma la existencia de la fractura.
- Informa de las características anatómicas de
la fractura, que no siempre pueden ser determinadas por el
examen clínico: posición de los fragmentos,
número y orientación de los rasgos de fractura
(oblícuos, transversales, espiroídeos, etc.),
angulación, acabalgamiento, rotación, etc., son
datos
semiológicos que la radiografía informa con
exactitud. - En lesiones en que el diagnóstico es evidente
(luxación del hombro o cadera, por ejemplo), la
radiografía puede demostrar otras lesiones no
detectadas: fractura del troquíter o del reborde
cotiloídeo. - Hay un aspecto médico-legal involucrado. Puede
resultar muy difícil para el médico justificar la
omisión de un estudio radiográfico cuando se
ignoró la existencia de una fractura, que llevó a
un diagnóstico y a un tratamiento equívoco.
Fracturas maleolares del tobillo, de escafoides carpiano,
aplastamientos vertebrales, considerados como esguinces simples o
contusiones sin importancia, han sido causa de enjuiciamientos
legales, muy desagradables.
Conclusión
Es una buena práctica clínica que, ante la
más leve sospecha de una fractura, se exijan buenas
radiografías; el no hacerlo implica un grave error de
procedimiento.
Condiciones que debe cumplir el examen
radiográfico
Resulta evidente que la radiografía se constituye en el
principal elemento semiológico en el diagnóstico de
las fracturas; pero puede constituirse a la vez en fuente de
graves errores de interpretación, si no se cumplen en ellas
ciertas exigencias de procedimiento.
1. Las radiografías deben
ser de excelente calidad
técnica. Deben ser desechadas placas manchadas, mal
reveladas, de poca o excesiva penetración. Lesiones graves
de columna o pelvis pueden pasar inadvertidas cuando, por mala
preparación del enfermo, hay exceso de gases
intestinales.
2. El foco de fractura debe
encontrarse en el centro de la placa; deben exigirse
radiografías bien centradas.
3. El segmento óseo debe
radiografiarse por lo menos en dos planos, perpendiculares entre
sí; algunas fracturas exigen para una
interpretación correcta y segura, tres o más planos
de incidencia (fracturas de escafoides, calcáneo, pelvis,
etc.) (Figuras 7 y 8).
Es preferible prescindir de todo estudio radiográfico,
si se cuenta con una sola proyección. El riesgo y gravedad
del error son inmensos.
|
Figura 7 Fractura de rasgo oblicuo en tibia de un niño. |
|
Figura 8 Fractura del maleolo peroneo. Importancia de exigir dos |
- La placa radiográfica debe incluir por lo menos una
de las dos articulaciones del hueso fracturado; idealmente
debiera exigirse que aparezca la articulación proximal y
la distal.
Una fractura diafisiaria del cúbito, que no muestre el
codo, por ejemplo, puede hacer que pase inadvertida la
luxación radio-humeral (luxo-fractura de Monteggia); una
fractura de 1/3 distal de tibia, cuya radiografía no
muestra todo el
peroné, puede hacer ignorar la fractura del cuello de
este hueso. Los ejemplos pueden multiplicarse hasta el
infinito.
Errores de procedimiento de este tipo, son responsables de
gravísimos errores de diagnóstico y
tratamiento. - En determinados huesos, los rasgos de fractura pueden ser
tan finos u orientados de tal manera, que con facilidad pueden
pasar inadvertidos, aun en radiografías
técnicamente correctas.
El procedimiento radica en repetir la radiografía,
buscando otros planos de incidencia, o inmovilizar el segmento,
como si la fractura existiese en la realidad y repetir el
examen 10 a 15 días después. La hiperemia propia
del foco de fractura, determina un cierto grado de
reabsorción ósea en torno a la
fisura, y ahora el rasgo, de existir, será evidente (por
ejemplo: fractura de escafoides carpiano).
3. Se debe exigir un adecuado
grado de penetración de los rayos; una radiografía
correctamente tomada, muestra con claridad la trama ósea
del hueso esponjoso de la epífisis, y las partes blandas
aparecen tenuemente marcadas; una radiografía con gran
penetración de los rayos (dura), hace desaparecer la
sombra de las partes blandas, y la zona extra-esquelética
aparece densamente obscura; una radiografía de poca
penetración, en cambio, muestra muy marcadas las partes
blandas, y la silueta ósea aparece como densamente
calcificada. Con tales errores técnicos se pueden hacer
aparecer, tanto como borrar, callos óseos en
evolución.
4. Por último, no son
raros los casos en que son útiles estudios
radiográficos en los cuales las articulaciones aparecen en
determinadas posiciones funcionales. Tales son por ejemplo:
radiografías de rodilla, con posición forzada en
valguismo o varismo exagerado (ruptura de ligamentos laterales);
o de columna cervical, en flexión o extensión
(sub-luxaciones); o de tobillo, con la articulación en
eversión o inversión forzada (ruptura de los
ligamentos tibio peroneos anterior y posterior y laterales del
tobillo).
Riesgos de los rayos X
Nadie ignora la acción nociva de la radiografía
sobre los tejidos que la
reciben, sobre todo cuando la exposición
es frecuente y prolongada. Si bien es cierto que la
perfección de los aparatos modernos requieren de menos
dosis de radiación
para los exámenes convencionales, no es menos cierto que
el riesgo de irradiación excesiva persiste y el
médico no la debe ignorar, en defensa propia y de su
enfermo; el riesgo es mayor para el traumatólogo que hace
uso frecuente de la radioscopía para el control de
reducciones, si se considera que una radiación excesiva
tiene efecto acumulativo en el seno de los tejidos, y su
acción, al persistir por varios días, se va sumando
a la acción de las sucesivas exposiciones.
Descamación epitelial, ausencia de vellos en las manos
y dedos, uñas agrietadas, erosiones pertinaces,
ulceraciones y carcinoma cutáneo, son el precio que
muchos cirujanos han pagado por su imprudencia.
A ello ha de agregarse que la radioscopía, aun con
amplificador de imagen y pantalla
de televisión incorporada, como método de
diagnóstico es altamente inseguro, y al usarlo con ese
fin, el traumatólogo se expone a cometer los más
lamentables errores. Como procedimiento diagnóstico debe
ser formalmente proscrito. Es casi irresistible la
tentación de controlar reducciones o estabilidad de
fragmentos de fracturas en tratamiento, pero los riesgos son
temibles. El procedimiento es poco racional si consideramos que
el control correcto con una radiografía es rápido,
fiel y permanece como documento de control.
Tomografía axial computada
Al ofrecernos imágenes
tridimensionales del foco de fractura, se constituye en un
recurso de potencialidad diagnóstica extraordinariamente
valioso, sobre todo en áreas en las cuales, por su
compleja constitución anatómica, las
proyecciones posibles con la radiología simple no logran
una información completa de la verdadera
posición de los fragmentos óseos. Nuevos procedimientos,
tomográficos computados, como la computación helicoidal, han logrado una
exactitud absoluta en su información.
DIAGNÓSTICO
En la inmensa mayoría de los casos, es posible un
diagnóstico certero o por lo menos con un alto porcentaje
de exactitud, con una buena anamnesis y un correcto examen
físico; ni siquiera requiere el mover al enfermo, ni al
segmento lesionado. La observación cuidadosa, la valoración
de los detalles morfológicos, la posición de los
segmentos: angulación, acortamiento o rotación del
segmento, etc., en general son más que suficientes para
que el diagnóstico sea hecho con seguridad o con
gran aproximación, suficiente como para permitir tomar una
conducta
consecuente.
En estas circunstancias se debe actuar con prudencia:
a.
No mueva al enfermo en forma brusca.
b. No mueva el miembro
lesionado; si ello es imprescindible, proceda con sumo cuidado.
No olvide que puede ser usted el culpable de provocar
desplazamientos de los segmentos óseos: lesiones
vasculares, neurológicas (medulares en fractura de
columna), lesiones de los segmentos cutáneos (fractura
expuesta) con frecuencia han sido provocados por olvidar estas
recomendaciones.
El estudio radiográfico, que debe ser realizado lo
antes posible, en la mayoría de los casos no hace sino que
confirmar un diagnóstico clínico evidente o una
sospecha razonable.
PRONÓSTICO
Toda fractura, cualquiera sea el hueso lesionado, debe ser
considerada como de mal pronóstico basal; olvidar este
concepto elemental lleva con frecuencia a restarle la debida
importancia a una fractura considerada con ligereza como sin
gravedad. Ello puede inducir a descuido en el manejo del enfermo
y, como regla, los resultados son malos. No pocas rigideces
articulares, retardos de consolidación o pseudoartrosis
obedecen a esta causa.
Son varias las circunstancias que justifican esta
inquietud:
1. Toda fractura implica un
período de inmovilización determinado, que conlleva
el riesgo cierto de rigidez articular a veces invencible, atrofia
muscular, etc.
2. Resulta imposible predecir el
tiempo que habrá de mantenerse el tratamiento.
3. Tampoco resulta posible
asegurar que haya una correcta consolidación, así
tampoco el tiempo en que ella se producirá.
4. Desde el punto de vista
legal, por el solo hecho del largo plazo de mejoría que
implica, tiene el carácter de "lesión grave" y ello
puede tener implicancias judiciales muy graves e
insospechadas.
Además de estos hechos que determinan una gravedad
basal, hay circunstancias que agregan un mal pronóstico a
cualquier fractura; deben ser cuidadosamente considerados, ya que
pueden determinar conductas terapéuticas muy diferentes a
casos similares en que estas circunstancias agravantes no
existen.
Circunstancias que señalan un especial mal
pronóstico:
1. Edad avanzada.
2. Fracturas expuestas.
3. Fracturas que deben ser
intervenidas quirúrgicamente.
4. Fracturas con compromiso
vascular o neurológico.
5. Con compromiso articular
(intra-articulares): calcáneo, platillos tibiales, por
ejemplo.
6. Con compromiso de masas
musculares importantes.
7. Hay determinados huesos cuyas
fracturas son especialmente graves, en general por compromiso de
su irrigación: fracturas del cuello del astrágalo,
escafoides carpiano, del 1/3 inferior de la tibia, 1/3 distal del
cúbito, cuello del fémur.
8. Fracturas en hueso
patológico.
Es una buena norma el procedimiento, frente a fracturas de
este tipo, que desde el comienzo amenazan con generar
complicaciones, advertir de este hecho al enfermo o familiares
responsables. Puede resultar muy difícil explicar el
porqué de estas complicaciones, cuando ellas ya se han
producido y no hubo una advertencia previa.
TRATAMIENTO
El médico puede ser requerido para atender a un
fracturado en tres circunstancias diferentes:
- Tratamiento de suma urgencia: se realiza en el sitio
mismo del accidente, sea en la carretera, campos deportivos, en
el hogar, etc.
Allí tiene la obligación de practicar un
tratamiento inmediato, empleando en ello los elementos simples
que pueda tener a su disposición; en ese momento le
será necesario recordar los principios elementales en el
manejo de un fracturado, y más que nunca su actitud
deberá ser decidida, rápida, inteligente y
astuta. Con no poca frecuencia, del manejo adecuado que haga
del enfermo en esas circunstancias, siempre dramáticas,
dependerá el evitarle sufrimientos inútiles,
prevenir complicaciones que pueden ser muy graves, y que pueden
derivar en la pérdida de un miembro, en la
instalación de una paraplejía o incluso en la
pérdida de la vida.
Por lo tanto, la responsabilidad que el médico asume en
estos momentos puede ser trascendente en el destino del enfermo
y debe estar preparado para ello. - Tratamiento de simple urgencia: se realiza
generalmente en un centro asistencial, no necesariamente
especializado, pero que permite un correcto examen
clínico, cambio del sistema de inmovilización si
ello fuera necesario, practicar determinados tratamientos
indispensables: hidratación, transfusión, etc., o
algún examen ya más especializado: hemograma,
hematocrito, radiografía, etc. Todo ello
dependerá del nivel técnico-profesional del
centro médico en el cual el enfermo fuera recibido.
En esta segunda etapa en el tratamiento de un fracturado, se
considera que el médico puede cumplir con los siguientes
objetivos:
a. Evaluar el estado
vital.
b. Correcta evaluación
diagnóstica de la lesión y de sus posibles
complicaciones: vasculares, neurológicas, viscerales,
cutáneas, etc.
c. Determinación de
conducta a seguir: hospitalización, traslado urgente,
etc., según sea la situación del enfermo.
d. Realización de ciertas
medidas terapéuticas que se requieren con urgencia, de
acuerdo a la valoración del estado del paciente.
Tratamiento definitivo: se realiza en un hospital base
o en un servicio
especializado, donde pueda ser cumplido el último y tercer
objetivo, cual
es el tratamiento definitivo.
Mientras que en la primera y segunda circunstancia el
tratamiento es realizado por médicos no especialistas y
por ello con frecuencia los tratamientos no son definitivos, en
la tercera y última etapa el manejo del enfermo queda a
cargo de un especialista.
Cada etapa, de las tres descritas, posee una importancia
trascendente, y todo médico debe poseer los conocimientos
y criterio suficientes para actuar en forma adecuada, por lo
menos en las dos primeramente señaladas.
Tratamiento de Suma Urgencia
Tratamiento de Simple Urgencia
Tratamiento Definitivo
Tratamiento Ortopédico
Tratamiento Quirúrgico
Tracción Continua Transesquelética
Métodos Extraordinarios de Tratamiento de las
Fracturas
Tratamiento de suma urgencia
Es aquel que se realiza en el momento inmediato al accidente y
en el sitio mismo de los hechos, y en este contexto es que hay
que actuar.
Objetivos que deben ser cumplidos
Salvar la vida del accidentado, detectando con rapidez la
existencia de otras lesiones que por su gravedad amenacen la vida
del enfermo.
· Vía
aérea permeable.
· Control de
hemorragias masivas.
· Prevenir un
estado de shock inminente.
· Comprobar
la existencia de compromiso neurológico medular que
amenace con una paraplejía (fractura de columna).
· Comprobar
el posible compromiso vascular o neurológico
periférico.
· Comprobar
la existencia de lesión encefálica con
evolución progresiva.
Resuelto este primer objetivo de significado vital,
corresponde cumplir con los siguientes objetivos dirigidos ahora
concretamente a la lesión misma:
· Calmar el
dolor.
· Inmovilizar
en forma correcta el segmento lesionado.
· Traslado
urgente.
Procedimientos a seguir
a.
Analgésicos inyectables si el equipo de primeros
auxilios los lleva consigo: Morfina: 0.01 gr I.M. o Nefersil:
1 amp. I.M., Novalgina: 1 amp. I.M., etc.
b. Inmovilización
inmediata:
1. Velpeau para todas aquellas
lesiones (fracturas o contusiones) que se extienden desde la
clavícula hasta el 1/3 superior del antebrazo.
2. Férula
antebraquio-palmar: para todas aquellas lesiones que comprometan
1/3 medio del antebrazo, muñeca, mano y dedos.
3. Material usado: férula
de cartón, periódico
plegado varias veces y dándole una forma de canaleta (le
confiere rigidez), tablillas de madera,
cartón corrugado (de envases industriales) o de yeso, que
todo equipo de primeros auxilios debiera llevar consigo.
4. Férula rígida
para lesiones del miembro inferior: tabla de madera liviana,
esquí, remo, tallo delgado de un árbol
pequeño, férula de Thomas y, por último, en
el caso de no contar con ningún elemento útil,
fíjese el miembro lesionado al miembro sano con vendas,
correas, etc.
No deben ser olvidadas ciertas recomendaciones
prácticas importantes:
e.
No permitir que el enfermo se movilice por sus propios medios; de
hacerlo, debe ir acompañado por una persona
responsable.
f. En enfermos en
que se sospecha una fractura de columna, por ningún motivo
permitirles ponerse de pie, desplazarse por sí mismos, o
sentarlos para su traslado. Deben ser transportados en la misma
posición en que fueron encontrados; si deben ser objeto de
un cierto grado de movilización, deben ser trasladados de
la siguiente manera, según sea la región
comprometida:
1. Región cervical: de
espaldas con realce en región escapular, de modo de
conseguir una leve hiperextensión del cuello.
Vendaje suavemente compresivo con una toalla enrollada en
torno al cuello, vendando enseguida para fijarla. Se constituye
en ocasiones en un excelente fijador de la columna cervical
traumatizada y posiblemente fracturada.
En atenciones ya más profesionalizadas, el uso del
collar o cuello de Filadelfia está ampliamente difundido,
garantizando mucho mejor la inamovilidad del segmento
cervical.
2. Región lumbar: de
espaldas con realce en dicha región, acentuando la
lordosis lumbar; si se traslada en decúbito ventral, con
realce a nivel esternal y pelviano.
g. Anote el hombre del
enfermo, datos sobre los valores
vitales detectados, hora de la atención, estado general, nivel de conciencia,
especificación de analgésicos suministrados, sobre
todo si se trata de opiáceos (morfina).
h. Si le es posible, trate de
informar al hospital más próximo de la llegada de
los enfermos, número de ellos, gravedad, para que tengan
tiempo de disponer las medidas asistenciales necesarias.
Tratamiento de simple urgencia
Se realiza ya en un centro asistencial, con personal
profesional calificado, donde se puede brindar una
atención más completa, confirmar los
diagnósticos, corregir situaciones de gravedad y, por
último, programar la evacuación en mejores
condiciones.
Objetivos que se deben cumplir
- Hospitalización, si ello fuese necesario.
- Examen clínico completo, buscando lesiones
craneanas, encefálicas, de columna, torácicas,
abdominales, neurológicas periféricas,
vasculares, etc. - Estudio de los valores
vitales: presión,
pulso, respiración, temperatura,
estado de conciencia, etc., buscando descartar un estado de
shock incipiente o ya producido. - Se retiran las inmovilizaciones provisorias, generalmente
inadecuadas (cartones, tablillas de madera, etc.) y se
sustituyen por inmovilizaciones adecuadas: yeso,
férulas, tracción continua, etc. - Si la fractura es expuesta, se procede a su tratamiento
quirúrgico (ver el tema sobre "fracturas
expuestas"). - Abrir ficha clínica.
- Corrección de las alteraciones vitales si fuese
necesario: hidratación, transfusiones, oxigenoterapia,
instalar vías venosas adecuadas, sonda gástrica,
vesical, etc., si el caso lo requiere (politraumatizado). - Ordenar traslado a hospital base o servicio especializado,
según el caso lo requiera. La urgencia del traslado
será determinada por el jefe del equipo, según
sea la gravedad de las lesiones. - Si se ha colocado inmovilizaciones de yeso, debe proveerse
las medidas tendientes a evitar edemas compresivos durante el
traslado.
En tales condiciones puede proceder:
a. Férula de yeso.
b. Yeso almohadillado.
c. Yeso cerrado, que debe ser abierto y entre-abierto de
inmediato; miembro elevado.
- Acompañar de una historia completa,
radiografías e instrucciones escritas al personal
encargado del traslado.
Tratamiento definitivo
El servicio que recibe a estos enfermos que requieren de un
tratamiento especializado, debe necesariamente reunir condiciones
tales que permitan un tratamiento completo, adecuado y
tecnológicamente perfecto:
- Personal médico especializado.
- Personal paramédico muy bien entrenado.
- Infraestructura adecuada para enfrentar cualquier problema
técnico y las complicaciones que puedan derivar:
a. Instrumental
quirúrgico básico completo.
b. Muy buen apoyo
radiológico.
c. Laboratorio
clínico.
d. Transfusión.
e. Cuidados intensivos.
El médico que asume la responsabilidad de la
atención de un enfermo de este tipo, debe considerar
cuidadosamente estos factores y juzgarlos con un estricto sentido
de ética
profesional; el no hacerlo así, puede llevarlo a
asumir una responsabilidad que está por sobre sus
naturales posibilidades, haciendo caer a su enfermo en el riesgo
de recibir una atención médica deficiente, ya sea
por incapacidad técnica, falta de recursos
médicos, por inadecuada infraestructura del servicio,
etc.
Frente a estas consideraciones, resulta mucho más
honesto y ético reconocer las limitaciones existentes y
tomar la determinación de evacuar al enfermo a un centro
mejor dotado.
La dignidad del
profesional que así actúe, lejos de quedar
deteriorada, será objeto de dignificación por todos
sus colegas y el enfermo lo recordará con reconocimiento y
gratitud. Empeñarse en pretender acciones que sobrepasen
los límites
propios y del ambiente,
sólo lleva a desastres.
Ingresado el enfermo al servicio de la especialidad, deben ser
cumplidos los siguientes objetivos:
- Reconocimiento clínico y radiológico
completo. - Evaluación exacta de la condición
biológica del paciente. - Juzgar con todos estos antecedentes ya definidos,
qué conducta se va a seguir:
a. Tratamiento
ortopédico.
b. Tratamiento
quirúrgico.
c. Determinar el momento
oportuno en que se va a realizar el tratamiento definitivo, sea
ortopédico o quirúrgico.
d. Determinar cuál
técnica se va a seguir.
e. Determinar el equipo que va a
actuar.
Esta lista formidable de determinaciones, todas ellas
trascendentales, son tomadas en conjunto por todos los miembros
del servicio, previa valoración de todos los datos
recogidos en el estudio del enfermo.
Experiencia, buen criterio, capacidad técnica del
equipo, mayor o menor riqueza de la infra-estructura
hospitalaria, etc., son algunas de las consideraciones que
determinarán el procedimiento a seguir.
Con no poca frecuencia, este momento se constituye en una de
las etapas más álgidas y dramáticas en el
manejo del enfermo.
Objetivos del tratamiento definitivo
Son cuatro los objetivos que deben ser cumplidos en el curso
de todo el tratamiento:
·
Reducción de los fragmentos.
·
Contención de los fragmentos.
·
Inmovilización ininterrumpida.
·
Rehabilitación funcional.
Todos poseen igual importancia y trascendencia en el manejo
del fracturado. El resultado final dependerá del
cumplimiento de cada uno de ellos.
Para conseguir el cumplimiento de estos cuatro objetivos, el
médico puede emplear uno de los tres procedimientos
siguientes:
·
Reducción manual seguida de
inmovilización de yeso.
·
Tracción continua.
·
Reducción quirúrgica (osteosíntesis).
La elección de alguno de estos tres procedimientos
está determinada por una cantidad de circunstancias, muy
variadas, y que dicen relación con muchos factores
dependientes:
1. Del enfermo: edad, sexo, estado
general, enfermedades
intercurrentes, tipo de trabajo o
profesión, condiciones económicas y sociales,
aceptación del enfermo.
2. De la fractura misma: hueso
comprometido, ubicación de la fractura, tipo de fractura,
posibilidad de reducción y estabilización,
compromiso articular, compromiso neurovascular, estado del
hueso.
3. Del médico y su
ambiente: capacidad técnica, experiencia, equipo de
ayudantes (anestesista, transfusor).
4. Infraestructura hospitalaria:
pabellón aséptico, apoyo radiológico,
instrumental adecuado, etc.
Cuando se enfrenta a esta formidable lista de circunstancias
determinantes que son capaces de influir poderosamente en la
decisión terapéutica, se explica cuán
difícil puede resultar a veces determinar qué
procedimiento escoger como el más adecuado.
Si a esto agregamos que por sobre todos ellos está
pesando poderosamente el criterio particular del médico
tratante, no se puede menos que llegar a la conclusión que
es difícil dictaminar normas aplicables
a todos los casos en general.
La decisión resulta finalmente del estudio inteligente,
sereno, guiado por un buen criterio aplicado a cada enfermo en
particular, como entidad única, con su fractura, con su
edad, su constitución y oficio, con sus anhelos, temores y
exigencias. Pocas veces el
conocimiento del tema, la experiencia, el buen criterio y la
penetración psicológica del médico se
pondrán más en juego, que
cuando llega el momento de tomar estas decisiones
terapéuticas tan trascendentales.
TRATAMIENTO ORTOPéDICO
Corresponde a una reducción manual seguida de
inmovilización con yeso. El objetivo radica en conseguir
la reducción, contención e inmovilización en
forma incruenta, y debe ser considerado como el mejor entre todos
los procedimientos terapéuticos.
Contrariamente a lo que se pudiera creer, el tratamiento
ortopédico de una fractura generalmente presenta muchas
más dificultades técnicas, que el hecho de
practicar una osteosíntesis; obliga a un esfuerzo
continuado de control persistente del enfermo, del yeso, de la
posición de los fragmentos; no pocas veces resultan
necesarios cambios de yeso, nuevos controles, etc.; pero el
esfuerzo que ello significa a lo largo de todo el tratamiento,
que suele durar meses enteros, debe darse por bien empleado, si
consideramos que con ello estamos evitando a nuestro enfermo una
patología agregada, la quirúrgica, que con
frecuencia resulta peor -en todo sentido- que la fractura misma,
si no se cuenta con los medios y condiciones adecuados.
Como la lista de riesgos a que se somete el enfermo que se
opera resulta formidable, incluyendo las complicaciones y
secuelas, todo el esfuerzo que se haga para evitar una
intervención quirúrgica está sobradamente
bien empleado.
Secuencia de los tiempos a seguir en la reducción
ortopédica:
1. Anestesia.
2. Reducción.
3. Control radiográfico de la reducción
obtenida.
4. Preparar el miembro para ser enyesado.
5. Colocar el yeso.
6. Nuevo control radiográfico.
Anestesia
Resulta absolutamente impropio intentar reducir fracturas sin
una anestesia que garantice la ausencia de dolor. El sufrimiento
del enfermo es intolerable, de consecuencias
fisiopatológicas muchísimo peores que las posibles
derivadas de la
anestesia; la musculatura no se relaja, el enfermo se defiende,
el médico se exaspera; en estas condiciones nadie puede
esperar una reducción y contención adecuada. Los
alaridos en los pabellones de reducción de fracturas deben
ser sólo un recuerdo penoso del pasado.
Anestesia escogida
1. General.
2. Troncular (Kulemkamf).
3. Epidural, espinal.
4. Focal.
Dependerá del tipo de enfermo, grado de confiabilidad,
entrega y aceptación del enfermo, edad, sexo, antecedentes
patológicos (cardíacos, pulmonares), tiempo
transcurrido desde el momento de la fractura, etc.
Anestesia focal
Indicaciones:
a.
Ausencia de anestesista competente.
b. Fracturas recientes, con hematoma
focal aún en estado líquido.
c. Pacientes ancianos, con pasado
patológico cardiopulmonar incierto.
d. Frente a emergencias, en que el
paciente deberá ser evacuado.
e. Enfermos adultos, tranquilos,
sedados (morfina, ansiolíticos) y confiados. No
recomendable en niños menores.
Técnica
a. Aseo minucioso de la zona.
b. Ubicación del sitio de
la fractura.
c. Inyección de 20-30 cc
de dimecaína al 2% en el foco.
d. Comprobación de que se
está realmente en el hematoma de fractura, por
aspiración de sangre con
jeringa.
e. Inyección lenta de la
solución anestésica.
f. Esperar sin
apuro, que la analgesia se produzca (10 a 15 minutos).
Reducción
Consiste en la maniobra que pretende devolver al miembro
fracturado su longitud, ejes, formas similares al del
homónimo sano. No siempre resulta fácil, así
como tampoco en todos los casos debe ser así exigido.
Oportunidad: idealmente debieran reducirse las fracturas tan
pronto sea posible; aún no se ha instalado la contractura
muscular, los fragmentos son fácilmente desplazables y
reubicables, la reducción resulta más fácil,
el dolor desaparece y el shock traumático y emocional
discurren y desaparecen con rapidez. Ello es toda-vía
más aconsejable en fracturas cuyos fragmentos se fijan con
rapidez, y en los cuales pasados algunos días solamente,
las maniobras ortopédicas resultan poco exitosas o
sencillamente fracasan. La fractura de Colles, de los platillos
tibiales, son buenos ejemplos de estos casos.
No ocurre lo mismo en fracturas diafisiarias, donde en
determinadas circunstancias se aconseja diferir la
reducción e inmovilización definitiva.
Circunstancias que aconsejan diferir la reducción e
inmovilización definitiva:
a. Enfermos en estado de
shock.
b. Con patología agregada
(infarto del
miocardio, insuficiencia
cardíaca grave, neumonía, etc.).
c. Fracturas complicadas de
exposición de foco, de quemaduras, extensas heridas
vecinas (escalpe, a congajo).
d. Fractura de algunas horas de
evolución, con gran edema post-traumático.
e. Extensas flictenas.
f. Cuando no haya
posibilidad de un control radiográfico inmediato.
La situación de emergencia que se crea en estas
circunstancias se soluciona con:
· Valva de
yeso.
· Yeso
abierto.
·
Tracción continua.
Grado de reducción exigible
En forma ideal debiera obtenerse que el hueso fracturado
recupere la forma, longitud, alineación y ejes
correspondientes al hueso en estado normal. Ello suele ser
difícil y en no pocas veces imposible; sin embargo el
cumplimiento de este objetivo es de estrictez relativa a factores
como la edad.
En el niño: en período de crecimiento
activo (hasta los 10 ó 12 años), ciertos
desplazamientos pueden ser tolerados, considerando que la
remodelación del esqueleto a lo largo de los años
llega a corregir defectos que en el adulto no se podrían
tolerar. Pequeñas yuxtaposiciones de los extremos de
fractura, angulaciones moderadas (húmero), separaciones
(diáfisis humeral y femoral), no deben constituirse en
problema sobre todo en niños de corta edad.
En el adulto: no deben tolerarse:
a.
Acortamientos en huesos de las extremidades inferiores.
b. Rotaciones axiales, excepto en
diáfisis humeral o femoral, en pequeño grado.
c. Angulaciones de los ejes,
principalmente en fracturas de tibia; se pueden tolerar en forma
moderada en húmero y fémur, sobre todo si son en
recurvatum.
d. Separaciones de fragmentos que
exceden un 50% del contacto de las superficies de fractura.
e. Angulaciones antiestéticas
(clavícula).
Huesos como la tibia y radio-cúbito son extremadamente
exigentes en la perfección de la reducción y deben
agotarse los recursos para lograr reducciones perfectas; en ellos
son inaceptables las desviaciones de los ejes axiales
(rotación) y las angulaciones. En cambio, huesos como la
clavícula o peroné, permiten -den-tro de ciertos
límites- desviaciones que en otros huesos
resultarían inaceptables.
Pero, como norma general, el médico debe hacer un
esfuerzo por conseguir reducciones perfectas en las fracturas de
cualquier hueso.
En el anciano: considerando las limitaciones
funcionales inherentes a su edad, ciertas desviaciones, sean
antiestéticas y antifuncionales, pueden ser toleradas; el
tratar de corregirlas implica a veces procedimientos
anestésicos riesgosos, desenclavar fragmentos encajados,
etc., que no se justifican si se considera los menguados
beneficios obtenidos frente a los riesgos a que se exponen estos
enfermos. La fractura de Colles o del cuello del húmero,
enclavadas, son buenos ejemplos de ello.
En resumen, no resulta fácil, en la materia de
este capítulo, sentar normas generales; nuevamente el
médico deberá emplear su buen juicio, un adecuado
criterio y todo ello aplicado a cada caso en particular. Basten,
como guía de procedimientos, las normas generales
expuestas.
Compresión dentro del yeso
En fracturas recientes, reducidas e inmovilizadas de
inmediato, debe proveerse la posibilidad de la compresión
del miembro dentro del yeso.
Medidas para evitar el problema:
1. Colocar yeso sobre una
delgada capa de algodón
(yeso almohadillado). Ello obliga a un control permanente del
médico para detectar los primeros signos de
compresión, si ello se produce pese al almohadillado.
 Página anterior Página anterior |   Volver al principio del trabajo Volver al principio del trabajo | Página siguiente  |