Diagnóstico diferencial de los síndromes del sistema genito-urinario 5 (página 2)
Debo agradecer a todos aquellos que de una forma u otra colaboraron en la realización de este trabajo, especialmente a mi esposa Leonor M. Oliveros Fonseca; por su preocupación, entrega y ayuda incondicional.
DESARROLLO
La Infección Urinaria es el conjunto de síntomas y signos resultantes de la invasión y desarrollo de bacterias en los tejidos del tracto Urinario.
Terminología en las infecciones del tracto urinario
Piuria. Presencia de 8 a10 leucocitos/campo y por encima de 20 000 leucocitos/mL de orina en la cituria, siempre en dependencia de la concentración urinaria.
Bacteriuria. Es la presencia de bacterias en la orina.
Bacteriuria clínicamente significativa: cualquier bacteria aislada en una muestra de orina obtenida por punción suprapúbica o mayor que 100 unidades formadoras de colonias (UFC) /mL de orina en el cultivo de orina fresca (chorro medio) en un paciente sintomático y con piuria.
Bacteriuria asintomática o encubierta (oculta): es una bacteriuria por lo general mayor que 100 000 UFC//mL de orina, en ausencia de síntomas en el momento de tomar la muestra para el cultivo. Se acompaña de piuria y se encuentra fundamentalmente en las embarazadas, en las infecciones urinarias recurrentes y en los pacientes con cateterización urinaria permanente.
Bacteriuria de pesquisaje: es la bacteriuria de más de 100 000 UFC/mL de orina, encontrada en un pesquisaje a pacientes sin síntomas ni piuria.
Contaminación. Es la presencia en el cultivo de orina, obtenido por micción estéril, de gérmenes habituales en la uretra distal y en el introito vaginal como lactobacilos, corinebacterium, estafilococo coagulasa negativo, estreptococo, etc., sin piuria; o la presencia de dos o más enterobacterias en la orina recolectada por micción estéril. La aspiración de orina por vía suprapúbica aclara esta última situación.
Pielonefritis aguda. Cuadro clínico que se produce cuando la infección del tracto urinario alcanza el riñón y se caracteriza por hipertermia, dolor en fosas lumbares que se exacerba a la palpación, escalofríos y puede haber disuria. Se acompaña de bacteriuria de 105 colonias/mL de orina y piuria, y se produce bacteriemia en algunas ocasiones.
Cistouretritis bacteriana. Es una infección del tracto urinario que se caracteriza por disuria, polaquiuria y en ocasiones tenesmo vesical. Se acompaña de bacteriuria entre 102 y 105 colonias/mL de orina y piuria.
Síndrome uretral. Es una afección con igual cuadro clínico que el anterior, en mujeres cuyo resultado del cultivo de orina arroja que no hay crecimiento o las cuentas de bacterias son bajas. En ocasiones se acompaña de vaginitis. El síndrome uretral agudo no es un trastorno homogéneo. Muchas mujeres con piuria y bacteriuria 룯n cuentas bajas렴ienen en realidad uretrocistitis bacteriana y deben tratarse con el antimicrobiano usual de elección. En un segundo grupo, los cultivos son positivos para microorganismos de posible transmisión sexual (C. trachomatis). En un tercer grupo, no se identifica un agente patógeno causal, pero la disuria responderá a la medicación antimicrobiana, y un pequeño grupo de mujeres sin piuria o patógenos identificables responderá mal a los antimicrobianos.
Infeccion urinaria recurrente. Cuando los episodios se repiten más de tres veces al año.
Infección urinaria persistente. Cuando persiste la misma bacteria en la orina, a pesar del tratamiento antimicrobiano.
Recidiva. Cuando una semana después de un tratamiento bien llevado y esterilizada la orina se vuelve a aislar la misma bacteria.
Reinfección. Cuando se aísla un germen diferente al que existía antes del tratamiento, una semana después de concluido el mismo y esterilizada la orina.
Superinfección. Cuando se aísla un microorganismo adicional durante el tratamiento con antibióticos.
CLASIFICACIÓN
Existen varias formas de clasificar la infección urinaria, no excluyentes entre sí, de acuerdo con:
Forma de inicio y evolución:
a) Aguda. b) Crónica. c) Recurrente.
Localización:
Alta. Riñones y Uréter. b) Baja. Vejiga, Próstata y Uretra.
La infección puede localizarse en la uretra (uretritis), la vejiga (cistitis), la próstata (prostatitis) o el riñón (pielonefritis).
Uretritis: Inflamación de la uretra: Molestia o Dolor suprapúbico, fiebre y tacto vaginal doloroso.
Cistitis: Inflamación de la mucosa vesical de forma circunscrita, polaquiuria, tenesmo vesical, sensación de vejiga llena, dolor al miccionar, pujos y orinas turbias (cuando es crónica).
Prostatitis: Inflamación de la glándula prostática. Cursa con fiebre elevada, a menudo de comienzo súbito, con escalofríos y afección del estado general. Puede acompañarse de un síndrome cistítico (disuria, polaquiuria, urgencia miccional), de síntomas de obstrucción uretral y de dolor o molestias en la región perineal. Al tacto rectal se aprecia una próstata aumentada de tamaño y dolorosa a la palpación.
Pielonefritis: Alude a la infección bacteriana del parénquima renal. Cuadro clínico caracterizado por fiebres altas precedidas de escalofríos, dolor lumbar (puede irradiar), PPRU doloroso, orinas turbias, antecedente de cateterismo vesical y síntomas de vías urinarias bajas. Se observa frecuentemente en mujeres jóvenes y ancianas.
Germen:
a) Específica. Bacilo de Koch, Gonococo, etc.
b) Inespecífica. Gérmenes Gram (-), etc.
Manifestaciones clínicas:
a) Infecciones sintomáticas.b) Bacteriana asintomática o infección oculta.
Estructuras afectadas:
a) Profunda (parenquimatosa).b) Superficial (de vías urinarias).
Presencia de estados patológicos. En la actualidad, esta clasificación es la que aparece en la mayoría de las investigaciones sobre el tema.
a) Infección urinaria no complicada: es aquella que se produce en pacientes cuyo tracto urinario es normal desde el punto de vista estructural y funcional, con independencia de su evolución clínica. Es frecuente en el sexo femenino. Se adquiere fuera del hospital (no nosocomiales) y es causada en su mayoría por bacterias coliformes (E.coli). Estos gérmenes tienden a ser sensibles y responden muy rápido a tratamientos cortos con antimicrobianos. Los pacientes pueden sufrir morbilidad considerable por infecciones sintomáticas recurrentes, pero casi nunca insuficiencia renal.
b) Infección urinaria complicada: se produce en pacientes que presentan alteraciones estructurales o funcionales del tracto urinario, que mantienen la bacteriuria una vez que se presenta. Es frecuente en el sexo masculino y necesita, por lo general, la intervención de un urólogo. Son muy dificiles de erradicar si no se corrige el defecto fundamental o se elimina el cuerpo extraño. Tienen mayor riesgo de desarrollar daño renal grave, bateriemia, sepsis y una mayor mortalidad. Los microorganismos tienden a ser menos susceptibles a los agentes antimicrobianos. Las infecciones adquiridas en el hospital (nosocomiales) incluyen patógenos más resistentes Pseudomonas aeruginosa y Serratia marcescens y requieren antimicrobianos parenterales. Factores relacionados con el huésped.
Anormalidades estructurales del mecanismo de la micción: Cálculos renales, vesicales o prostáticos, Estenosis uretra o ureter, Obstrucción prostática benigna o maligna, Reflujo vesicoureteral, Vejiga neurogénica: diabéticos, parapléjicos, Sondas urinarias permanentes.
Enfermedades subyacentes comunes: Diabetes Mellitus, Anemia de células falciforme, Renopatía policística, Transplante renal.
c) Recurrente (Ya explicada anteriormente).
DIAGNOSTICO ETIOLÓGICO:
I.- Infecciones no complicadas:
Gérmenes Gramnegativos 90 %.
Escherichia coli –80 – 90 %
Proteus
Klebsiella
Enterobacter
Serratia
Pseudomonas
Gérmenes Grampositivos. 10 %.
Staphylococcus saprophyticus ocasiona hasta el 10 a 20 % de los casos en mujeres adultas jóvenes.
II.- Infecciones complicadas. Microorganismo frecuentes:
a) Bacterias gramnegativas: Escherichia coli, Klebsiella neumoniae, Enterobacteria aerogenes, Proteus mirabilis, Pseudomonas aeruginosa, Acinetobacter spp, Serratia marcescens
b) Bacterias grampositivas: Staphylococcus aureus, Estafilococos coagulasa negativos, Estreptococos de los grupos B y D.
c) Hongos: Candida albicans y hongos invasivos (p. ej., Cryptococcus neoformans, Aspergillus sp. y Mucoraceae sp., histoplasmosis, blastomicosis, coccidiomicosis)
d) Enfermedades parasitarias: filariasis, tricomoniasis, leishmaniasis, malaria y esquistosomiasis.

DIAGNOSTICO DIFERENCIAL DE LA CISTITIS
I.- Infecciones del aparato urinario
A) Enterobacteriáceas
B) Organismos gram positivos
C) Chamydia trachomatis
D) Mycobacterium tuberculosis
II.- Vaginitis
Hongo: Candida Albicans
Bacterias: Gardfenella vaginales (Hemophilus vaginalis), Nesisseria gonorrhoeae, treponema palidum (chancro endometrial), Chamydia trachomatis
Protozoo: Trichomona vagainalis
III.- Infección genital
A) Herpes simple genital
B) Condiloma acuminado
C) Glándulas parauretrales
IV.- Déficit estrogénico
V. – Cistitis intersticial (úlcera Hunner)
VI.- Irritantes químicos
A) Duchas
B) Desodorante en aerosol
C) Cremas anticonceptivas
D) Espuma de baño
VII.- Resistencia al flujo urinario
A) Carúncula o divertículos uretrales
B) Estenosis o constricción del meato
C) Edema uretral transitorio
D) Fibrosis crónica secundaria a traumatismo
E) Alteración delsinergismo, constracción vesical y relajación esfintereana
VIII.- Enfermedad regional
A) Enfermedad de Crohn
B) Diverticulitis
C) Implantación cervical de radio
IX.- Tumor vesical
La inflamación de los genitales externos, la vulvitis y las vaginitis producidas por levaduras, oxiuros y otros agentes pueden acompañarse de síntomas que simulan una cistitis.
Las cistitis virales y químicas deben distinguirse de las bacterianas por la historia clínica y los resultados del urocultivo.
La cistitis hemorrágica aguda generalmente es causada por E. coli, pero también se ha atribuido a los adenovirus de tipos 11 y 21. La cistitis por adenovirus es más común en los niños; se trata de un proceso que se resuelve espontáneamente, ya que la hematuria dura alrededor de 14 días.
La cistitis eosinofílica representa una forma rara de cistitis, de origen poco claro, que en ocasiones afecta a los niños. Los síntomas habituales comprenden cistitis asociada con hematuria, dilatación ureteral y defectos de repleción en la vejiga, provocados por masas que, en el estudio histológico, se componen de infiltrados inflamatorios por eosinófilos.
DIAGNOSTICO DIFERENCIAL DE LA PIELONEFRITIS AGUDA
La pielonefritis aguda es fácil de reconocer y rara vez se confunde con alguna otra enfermedad renal; aunque a veces se manifiesta por síntomas que no señalan hacia las vías urinarias.
1-Litiasis Reno-Ureteral: Caracterizada por litiasis a cualquier nivel aunque con mayor frecuencia en el riñón, dolor a tipo cólico que se irradia hacia los flancos afectados, náuseas, vómitos, disuria, hematuria, orinas turbias, fiebre con escalofríos, (pero los pacientes por lo general están afebriles), polaquiuria, nefromegalia y puntos pielorenouereterales (PPRU) dolorosos.
2-Hidronefrosis: Dilatación pielocalicial por retención de orina donde el riñón hace un gran bolo lleno de orina con hipertrofia contralateral palpable.
3-Absceso Perinefrítico: Producido por estafilococos y consecutivo a una infección renal crónica en estado avanzado. Se caracteriza por fiebre, PPRU posteriores dolorosos, tumoración palpable en área renal dolorosa y orinas normales cuando no hay toma del paremquima renal.
4-Riñon Poliquístico: Enfermedad heredofamiliar, riñón palpable con quistes de tamaño variable que destruyen el parémquima renal, hematuria y síntomas disúricos.
5- En el estudio radiológico, el riñón hipoplásico o displásico o un riñón de pequeño tamaño secundario o un accidente vascular pueden semejarse al riñón con pielonefritis crónica; sin embargo, en este último caso suele detectarse reflujo vesicoureteral.
6- TB Renal: Se caracteriza por malestar general, fiebre ligera, disuria, pérdida de peso y antecedente de TB pulmonar o manifestaciones respiratorias en los últimos meses.
7-Nefropatías Diabéticas:
a)- Papilitis Necrotizante: Se presenta con fiebre alta, escalofríos, hematuria y HTA.
b)- Pionefrosis: fiebre, escalofríos, orina blanquecina, lechosa.
8-Pielonefritis Crónica: Antecedente de infecciones urinarias a repetición, de obstrucción urinaria ya sea por adenoma de próstata o litiasis; oliguria, orinas turbias, nefromegalia e insuficiencia renal crónica.
9-Ptosis Renal: en individuos delgados o con gran pérdida de peso reciente.
10-Trauma Renal: Antecendente de trauma y presencia de hematuria.
11-Trigonitis.
12-Tumor de Útero.
Otras enfermedades que predisponen a las infecciones urinarias:
1-Tumor de Vejiga: Polaquiuria y nicturia, hematuria y tumor palpable.
2-Vulvovaginitis: Inflamación pélvica caracterizada por edemas en la región vulvar, dolor e irritación de dicha zona.
3-Metroanexitis: Inflamación de los anejos (trompas, útero y ovario), leucorrea, fiebre, polaquiuria y orinas turbias. Al examen ginecológico, tacto vaginal doloroso.
4-Adenoma de Próstata: Retención urinaria por compresión de la uretra, dolor a la micción, hematuria, puede haber oliguria.
5- Uretra corta: Factor fisiológico presente en la mujer que condiciona las infecciones urinarias.
6- Síndrome de la Vena Ovárica: Pasa por delante del uréter y puede comprimirlo condicionando una infección urinaria.
7- Cateterismo vesical: instrumentación que predispone a las infecciones urinarias.
El síndrome doloroso lumbar, conocido también como lumbalgia, dolor de "cintura", dolor bajo de espalda, lumbago, o lumbodinia, se caracteriza por dolor en región lumbar acompañado o no de otras manifestaciones clínicas (urinarias y/o extraurinarias) secundario a causas renoureteral u otras.
Cuadro clínico: Dolor lumbar unilateral, agudo, punzante, lacerante, desgarrante que se irradia al flanco y genitales externos del lado doloroso, nauseas, vómitos, distensión abdominal, orinas turbias, a veces hematuria, crisis de Dietl en la ptosis renal, Sindrome de Young en cálculos del tercio inferior del uréter.
Examen físico: Dolor a la puño percusión en la fosa lumbar afecta, PPRU posteriores dolorosos, taquicardia por estimulo vagal, distensión abdominal por íleo paralítico reflejo y se constata la hematuria.
DIAGNOSTICO ETIOLÓGICO:
I.- Causas urinarias: Litiasis renoureteral, Infecciones urinarias altas, Anomalias congenitas, Ptosis renal, Tumores renales malignos, Quistes renales, Traumas renales, Tumores del ureter.
II.- Causas extraurinarias: Fibroma uterino, Carcinoma de utero, Quiste de ovario, Infiltracion ureteral baja, Embarazo, Ligadura o fibrosis ureteral, Plastron apendicular, Sacrolumbalgias
Cálculos renales
Los cálculos renales son estructuras cristalinas incluidas en una matriz orgánica, que se forman en las papilas renales y crecen hasta que, de forma aleatoria, se rompen y los fragmentos pasan al sistema excretor.
La clínica de la litiasis renal es muy variable. Mientras el cálculo está fijo en la papila o el sistema excretor, suele ser asintomático, con excepción de la presencia de hematuria macroscópica o microscópica, que obligan a realizar un diagnóstico diferencial con quistes renales, neoplasias de riñón o del urotelio, Tb o infecciones del aparato urinario. Sin embargo, cuando el cálculo se desprende y desciende por la vía urinaria produce un dolor agudo característico como consecuencia de la distensión de la vía urinaria, conocido como cólico nefrítico. El dolor del cólico nefrítico se localiza inicialmente a nivel de la fosa lumbar, aparece de forma gradual y su intensidad aumenta rápidamente hasta hacerse intolerable. Una vez instaurado, el dolor puede tener oscilaciones de intensidad. Es frecuente que se acompañe de náuseas, vómitos y en ocasiones íleo paralítico, así como de hematuria microscópica o macroscópica. El dolor puede permanecer a nivel de la fosa lumbar o irradiarse inicialmente al flanco abdominal y posteriormente a la zona testicular o vulva ipsilateral. Si el dolor migra hacia abajo indica que el cálculo desciende por el uréter, pero si no lo hace no se puede predecir la localización de la litiasis. Los cálculos a nivel del tercio medio del uréter suelen producir dolor en el flanco y los situados a nivel del tercio inferior producen dolor abdominal bajo o genital. Cuando el cálculo está en la porción intravesical del uréter produce síndrome miccional o dolor en la zona genital. El dolor del cólico nefrítico suele desaparecer cuando el desplazamiento del cálculo permite la descompresión de la vía urinaria. Si el dolor desaparece y no se constata la expulsión del mismo se aconseja la realización de alguna prueba de imagen para asegurar la permeabilidad de la vía urinaria. Otro tipo de manifestaciones de la litiasis son el dolor lumbar continuo, las infecciones urinarias, la uropatía obstructiva y la expulsión de pequeñas concreciones semejantes a arena (arenilla) con dolor moderado.
La frecuencia de las diferentes etiologías varía según las poblaciones litiásicas estudiadas. Las litiasis cálcicas constituyen aproximadamente el 65-70% de todas las litiasis, las formadas por ácido úrico el 5-10%, las de fosfato amónico magnésico (estruvita) el 20% y las de cistina el 1%. En el resto de casos no se detecta anomalía metabólica alguna.
Los síntomas, junto con el dolor en el flanco o el ángulo costovertebral, el aumento en la sensibilidad en la zona lumbar e inguinal o el dolor genital sin lesiones definidas, deben hacer sospechar un cólico renal por cálculos.
Pielonefritis: Alude a la infección bacteriana del parénquima renal. Cuadro clínico caracterizado por fiebres altas precedidas de escalofríos, dolor lumbar (puede irradiar), PPRU doloroso, orinas turbias, antecedente de cateterismo vesical y síntomas de vías urinarias bajas. Se observa frecuentemente en mujeres jóvenes y ancianas.
DIAGNOSTICO DIFERENCIAL
Cabe destacar la apendicitis aguda retrocecal, la colecistitis, la pancreatitis aguda, la úlcera péptica, la gestación ectópica y los aneurismas disecantes.
Otros: Colico hepatico, Metroanexitis aguda, Neuralgia intercostals y Sacrolumbalgia aguda.
Ya que el cólico nefrítico es una de sus causas más frecuente debe diferenciarse de cualquier patología de la pared abdominal o lumbar, intra-abdominal, torácica y de otros procesos urológicos. Por tanto la lista de cuadros clínicos es muy amplia. Algunos deben ser comentados:
1. Embolismo renal. Clínicamente debe sospecharse ante pacientes con cardiopatía potencialmente embolígena (valvulopatía con fibrilación auricular). La ecografía con Doppler será el método diagnóstico más importante. En el embolismo habrá una ausencia de flujo arterial (si se afecta la arteria renal principal) o del segmento renal afectado.
2. Patología pleuropulmonar. La localización del dolor es mas alto que en el cólico. Suele existir tos acompañante y aumentar con los movimientos respiratorios. La radiografía de tórax nos dará información de la patología existente.
3. Cardiopatías. Es poco habitual la confusión con la cardiopatía isquémica o pericarditis.
4. Ginecológicos. Principalmente el embarazo extrauterino y la torsión de quistes ováricos. La ecografía será fundamental.
5. Patologías intraabdominales de origen digestivo. Debemos tener siempre presentes la apendicitis y la patología biliar. Aunque puede ser difícil con otras como obstrucciones intestinales (recordar que con frecuencia el cólico puede provocar un íleo reflejo), diverticulitis, pancreatitis etc.
A/ Apendicitis. El comienzo del cuadro suele ser más anodino y prolongado en la apendicitis, el dolor no es tan intenso y no suele existir agitación. En la exploración abdominal la palpación del hemiabdomen derecho con el signo clásico de Blumberg es lo típico de la apendicitis. Generalmente no causa confusión con el cólico nefrítico derecho pero a veces es muy difícil diferenciarlos. La analítica de orina (aunque algunas apendicitis pueden dar anomalías en el sedimento) y la ecografía nos pueden ayudar.
B/ Patología biliar, como colecistitis, colelitiasis etc. Ante la duda por los síntomas y la exploración física la realización de una ecografía nos dará información de la patología biliar.
6. Patologías vasculares. Es poco habitual el diagnóstico diferencial con la trombosis mesentérica o con aneurismas de aorta.
7. Con otras patologías urológicas. Son poco frecuentes la confusión salvo que el cólico nefrítico tenga solo síntomas del tracto urinario inferior (disuria, polaquiuria, tenesmo,etc.) como sucede a veces cuando la litiasis ureteral se aproxima a la vejiga.
8. Procesos de la pared abdominal o lumbar.
A) Lumbalgias y patología osteomuscular. La característica de estas es la tendencia a la inmovilización como mecanismo antiálgico.
B) Herpes Zoster. Realmente difícil el diagnóstico antes de que aparezcan las típicas lesiones en la piel. Las exploraciones complementarias serán de utilidad.
Es el conjunto de síntomas y signos que se presentan como consecuencia de un obstáculo, orgánico o funcional que impide o dificulta la evacuación de la orina de la vejiga al exterior.
Cuadro clínico: Los signos y los síntomas varían en función de la localización, del grado y de la rapidez de inicio de la uropatía obstructiva.
Disminución del calibre y la fuerza del chorro, Micción con esfuerzo, Micción retardada, Goteo terminal, Interrupción brusca del chorro, Ardor miccional, Tenesmo vesical, Pujos, Polaquiuria, Nocturna, Incontinencia por rebosamiento (paradójica) y Dolor o malestar hipogástrico.
Pueden presentarse además otros síntomas y signos como:
Alteraciones de la diuresis. Puede presentarse insuficiencia renal aguda y anuria en pacientes con obstrucción ureteral bilateral completa, obstrucción completa de vías urinarias inferiores u obstrucción ureteral unilateral y un solo riñón. Puede presentarse poliuria en enfermos con obstrucción parcial o incompleta, aunque también pudiera cursar con diuresis normal. Resumiendo, un cuadro de oliguria o anuria que alterna con poliuria o el inicio agudo de anuria, sugiere firmemente la presencia de uropatía obstructiva.
Hematuria. En las obstrucciones por litiasis pudiera existir una hematuria macroscópica; también la obstrucción puede deberse a coágulos.
Masas palpables. La uropatía obstructiva de larga evolución puede aumentar el tamaño del riñón, y detectarse al examen físico masas abdominales palpables. En los niños, la hidronefrosis es una causa frecuente de masas palpables. La hiperplasia prostática por distensión vesical puede producir una masa palpable suprapúbica.
Hipertensión arterial. Se presenta por:
Retención de líquidos y expansión del volumen de líquido extracelular.
Aumento de la secreción de renina.
Disminución de la síntesis de sustancias vasodepresoras medulares.
Si hay obstrucción bilateral crónica, la HTA puede deberse al deterioro de la excreción de Na+ y a la expansión del volumen del líquido extracelular que no es dependiente de renina, a infección de las vías urinarias o infección resistente al tratamiento.
Examen Físico: Globo Vesical (Tumoración infraumbilical, mate a la percusión, bien delimitada, renitente, dolorosa, tensa y movible)
DIAGNOSTICO ETIOLÓGICO:
Uréter | Salida de la vejiga | Uretra | ||
Congénitas | ༯font> | |||
Estrechamiento u obstrucción de la unión uretropélvica | Obstrucción del cuello vesical | Válvulas uretrales anteriores | ||
Estrechamiento u obstrucción de la unión uretrovesical | Uretrocele | Válvulas uretrales posteriores | ||
Uréter retrocavo | Estenosis del meato | |||
Uretrocele | Fimosis | |||
Defectos intrínsecos adquiridos | ||||
Cálculos | Hipertrofia prostática | Contricción | ||
Inflamación | Cáncer de próstata | Tumor | ||
Traumatismos | Cáncer de vejiga | Cálculos | ||
Desprendimiento papilar | Cálculos | Traumatismos | ||
Tumor | Nefropatía diabética | Fimosis | ||
Coágulos | Enfermedad de la médula espinal | |||
Cristales de ácido úrico | Fármacos anticolinérgicos y antagonistas alfaadrenérgicos | |||
Defectos extrínsecos adquiridos | ||||
Útero grávido | Carcinoma de cuello uterino, y traumatismos del colon | Traumatismos | ||
Fibrosis retroperitoneal | ||||
Aneurisma aórtico | ||||
Leiomiomas uterinos | ||||
Carcinomas de útero, próstata, vejiga, colon y recto | ||||
Linfoma o enfermedad pélvica inflamatoria | ||||
Ligadura quirúrgica accidental | ||||
En los varones la obstrucción de la uretra puede deberse a una hiperplasia benigna de la próstata, a un carcinoma prostático, a prostatitis crónica con fibrosis, a un cuerpo extraño, a contracturas del cuello vesical o presencia de válvulas uretrales congénitas. Las estenosis uretrales y meatales pueden ser adquiridas o congénitas. En la mujer la obstrucción uretral sucede con poca frecuencia, pero puede ser secundaria a tumores, radioterapia, cirugía o instrumentación urológica (generalmente dilataciones repetidas).
Hipertrofia benigna de la próstata
Es la hiperplasia adenomatosa benigna de la glándula prostática periuretral, que determina diversos grados de obstrucción del tracto de salida de la vejiga.
El tenesmo urinario progresivo, la polaquiuria y la nicturia se deben a un vaciamiento incompleto con rápido llenado de la vejiga. La menor fuerza y tamaño del chorro urinario provocan una micción intermitente y entrecortada, que se pueden acompañar de una sensación de vaciamiento incompleto, goteo terminal, una incontinencia por rebosamiento casi continua o retención urinaria completa. Los esfuerzos por orinar pueden producir congestión de las venas superficiales de la uretra prostática y del trígono, que se pueden romper y provocar una hematuria. Es posible precipitar la retención urinaria completa aguda por los intentos prolongados de retener la orina, la inmovilización, la exposición al frío, los anestésicos, los fármacos anticolinérgicos y simpaticomiméticos o la ingesta de alcohol.
En el tacto rectal se suele observar un aumento de tamaño de la próstata, de consistencia elástica, con pérdida frecuente del surco central. Sin embargo, el tacto rectal puede ser confuso, ya que una próstata que parezca pequeña al tacto rectal puede ser lo bastante grande como para producir una obstrucción. Se puede palpar o percutir la vejiga urinaria distendida a la exploración.
Diagnóstico Diferencial:
Una próstata indurada y dolorosa sugiere prostatitis, mientras que una firme, nodular, suele corresponder a un carcinoma o, en ocasiones, a un cálculo prostático.
Cáncer de próstata
El adenocarcinoma de próstata es el tumor maligno más frecuente en los varones mayores de 50 años en muchos países del mundo No hay duda de que existen influencias hormonales en la etiología del adenocarcinoma y que éstas tienen poca importancia en el sarcoma, el carcinoma indiferenciado, el carcinoma de células escamosas y el carcinoma transicional ductal. El cáncer de próstata suele ser lentamente progresivo y puede no causar síntomas. En las fases tardías del proceso se pueden producir síntomas por obstrucción al flujo de salida vesical, obstrucción ureteral y hematuria. Las metástasis en la pelvis, las costillas y los cuerpos vertebrales pueden ocasionar dolor óseo. El carcinoma de próstata localmente avanzado puede extenderse a las vesículas seminales o producir la fijación lateral de la glándula.
Diagnóstico Diferencial:
La existencia al tacto rectal de una induración pétrea o un nódulo prostático sugieren malignidad y se deben distinguir de la prostatitis granulomatosa, los cálculos prostáticos y otras enfermedades menos frecuentes. Sin embargo, un tacto rectal normal no permite excluir el diagnóstico de carcinoma.
Diagnóstico Diferencial por el Tacto Rectal entre Hipertrofia Prostática Benigna (HPB) y Adenocarcinoma prostático (ACP).
Normal | H.P.B. | A.C.P. | ||||
Tamaño | 3-3.5 cm | > 4 cm | Normal | |||
Superficie | Lisa | Nodular | Nódulos duros | |||
Consistencia | Músculo relajado | Músculo contraído (firme) | Dura (pétrea) | |||
Límites | Precisos | Precisos | Mal delimitado | |||
Sensibilidad | Normal | Normal | Normal | |||
Simetría | Simétrica | Simétrica o Asimétrica | Asimétrica | |||
Movilidad | Móvil | Móvil | Fija | |||
PROSTATITIS
La prostatitis bacteriana aguda se caracteriza por escalofríos, fiebre alta, tenesmo y polaquiuria, dolor perineal y en la parte baja de la espalda, grados variables de obstrucción de la micción, disuria o dolor urente a la micción, nicturia, hematuria macroscópica y con frecuencia artralgias y mialgias. La glándula prostática es dolorosa y aparece indurada y tumefacta de forma focal o difusa, y suele estar caliente cuando se palpa con suavidad desde el recto. Entre las pruebas de laboratorio que confirman el diagnóstico destacan la piuria en el análisis de orina, los urocultivos positivos y, en ocasiones, hemocultivos positivos. El cultivo de las secreciones prostáticas suele demostrar gran cantidad de bacterias patógenas (sobre todo gérmenes entéricos gramnegativos). Sin embargo, como se puede producir una bacteriemia, no se debe realizar masaje de la próstata con inflamación aguda hasta que se hayan obtenido niveles sanguíneos adecuados del antibiótico apropiado. Como la prostatitis aguda se suele asociar con una cistitis aguda, se puede reconocer el germen patógeno en cultivos de la orina espontánea.
La prostatitis bacteriana crónica se presenta con síntomas variables, aunque el más característico es una IU recidivante debida al mismo patógeno presente en las secreciones prostáticas. Algunos pacientes están asintomáticos, presentando sólo baciluria que reaparece entre los ciclos de tratamiento antibiótico. Sin embargo, la mayoría de los pacientes refieren dolor perineal y en la parte baja de la espalda, tenesmo y polaquiuria y micción dolorosa. La afectación del contenido escrotal produce una molestia intensa, con tumefacción, eritema y dolor grave a la palpación. Al tacto rectal se reconoce una próstata moderadamente dolorosa e indurada de forma irregular, pero no existen hallazgos específicos. Puede producirse una secreción copiosa. Es posible reconocer numerosos polinucleares, con frecuencia en grandes acúmulos, y macrófagos cargados de lípidos (cuerpos grasos ovales), aunque el número de polinucleares no permite distinguir una prostatitis bacteriana de una no bacteriana.
La causa más frecuente de prostatitis crónica son los bacilos gramnegativos, pero también se ha relacionado a los enterococos y las clamidias con infecciones crónicas. Es más eficaz el tratamiento con fluoroquinolona oral que con trimetoprima-sulfametoxazol, que se administra dos veces al día durante 4 a 12 sem. La prostatitis crónica bacteriana suele recidivar y se trata con un segundo ciclo de antibióticos, siendo una fluoroquinolona el tratamiento de elección.
La prostatitis crónica no bacteriana es más frecuente que la bacteriana; se ignora su etiología. Los síntomas recuerdan a los de la prostatitis crónica bacteriana, con aumento del número de polinucleares y presencia de cuerpos grasos ovales en las secreciones prostáticas. Sin embargo, no suelen referir antecedentes de IU, aunque es necesario realizar cultivos de las secreciones prostáticas, de la uretra y la vejiga para descartar un patógeno bacteriano.
La prostatodinia es un proceso no infeccioso ni inflamatorio que afecta a varones jóvenes y sus síntomas se parecen a los de la prostatitis. En general no se producen signos de infección ni inflamación al explorar la orina o las secreciones prostáticas.
La vesiculitis seminal (inflamación de las vesículas seminales) cursa con una eyaculación sanguinolenta, pero indolora. Esta infección es poco frecuente y no se puede diagnosticar con técnicas de cultivo. En algunas ocasiones se puede aspirar material con ecografía transrectal, lo que confirma que el origen del sangrado es la vesícula seminal.
Es la perdida de sangre a través del aparato urinario, cuyas manifestaciones cardinales son la hematuria y la uretrorragia. Puede estar acompañado de otros síntomas y signos, de acuerdo con la causa.
La hematuria es definida como la presencia de sangre en la orina, pudiendo ser macroscópica o microscópica.
La uretrorragia es la salida de sangre rutilante a través del meato uretral, independientemente del acto de la micción.
CLASIFICACÍON TOPOGRÁFICA
Inicial (Uretra).
Terminal (vejiga).
Total.
Total con reforzamiento terminal.
CLASIFICACIÓN SEGÚN ORIGEN:
A.- Glomerular:
Glomerulonefritis postinfecciosas
Glomerulonefritis aguda
Glomerulonefritis membranoproliferativa
Glomeruloescresosis segmentaria y focal.
Enfermedad de Berger o Nefropatia IgA 2
Nefritis lúpica
Nefritis por shut
Enfermedad de membrana basal fina 2
Síndrome uña-rótula 2
Síndrome de Alpont 2
Síndrome de Goodpasture
Síndrome de Sch殬ein-Henoch
Hematuria por ejercicios físicos intensos.
Hematuria benigna familiar 1,2
Sicklemia 1
Síndrome hemolítico-uremico 1
Infecciones sistémicas: paludismo, leptospirosis, endocarditis bacteriana.
Coagulopatias
B. – No Glomerular:
1.- Pre-renales:
Discrasias sanguíneas
Sicklemia
Trastornos de la coagulación*
2.- Renal
Enfermedad renal Poliquística *1
Riñón esponjoso medular
Malformaciones vasculares
Infección del tracto urinario *
Urolitiasis 1,2
Hidronefrosis *
Traumatismos cerrados o abiertos del riñón *
Trombosis de arteria o vena renal *
Carcinoma transicional de la pelvis, cálices y uréter
Adenocarcinoma renal o Hipernefroma 1,2
Tb renal 2
Hipercalciuria / Hiperoxaluria 1,2
Fármacos: AINEs, ampicilina, penicilina, anfotericina, ciclofosfamida, fenocetina, indinavir.
3.- Vesical:
Neoplasia
Litiasis
Infección
Traumatismo
Cuerpo extraño
4.- Prostáticas.
Hiperplasia benigna de la próstata
Adenocarcinoma prostático.
5.- Otras.
Cistitis hemorrágica viral
Fiebre
Idiopáticas.
Leyenda: * En recién nacidos, 1- Con asociación familiar, 2- Hematuria recurrente.
La hematuria Glomerular puede ser el resultado de enfermedad renal primaria o pueden estar relacionadas a enfermedades sistémicas (tabla).

El sangrando Glomerular puede presentarse asimtomatico o con hematuria microscópica o macroscópica. Los resultados que apoyan el sangrado glomerular incluyen la presencia de células rojas deformes, o la identificación de acantocitos (hematíes con forma de anillo que presentan una o más protrusiones de tamaño y forma variables). La asociación con hipertensión, proteinuria, o elevación de la creatinina del suero también pueden indicar una fuente glomerular.
La hematuria no glomerular (tabla) puede diferenciarse en fuentes renales y extrarrenales.
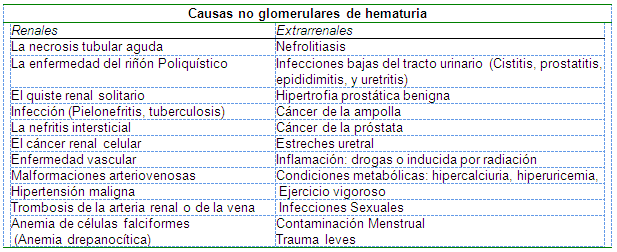
El carcinoma de células renales se presenta con hematuria sin dolor en 40% a 50% de casos. El cáncer de células renales representa el 2% de todos los cánceres. Frecuentemente ocurre más en los hombres, con incidencia máxima en la séptima y octava décadas de vida. Las proporciones más altas ocurren en los norteamericanos y escandinavos. El fumar cigarro dobla el riesgo. La obesidad también es un factor de riesgo, particularmente en las mujeres. Las presentaciones más comunes de cáncer de células renal son hematuria sin dolor (50% a 60% de pacientes), dolor abdominal (40%), y una masa palpable iliaca o abdominal (30% a 40%). Esta tríada clásica sólo ocurre en aproximadamente 10% de los pacientes. Sin embargo, la hematuria sin dolor deben alertarnos para considerar el carcinoma de células renales. Otras señales no específicas incluyen fiebre, sudores nocturnos, pérdida de peso, y malestar.
La enfermedad de Von Hippel-Lindau es un síndrome familiar de cáncer múltiple dónde hay una predisposición a una variedad de neoplasia que incluyen el cáncer de células renales, los quistes renales, el hemangiomas retiniano, hemangioblastomas cerebelar y del cordón espinal, feocromocitoma, y quistes y carcinomas pancreáticos.
El cáncer de la ampolla normalmente es el cuarto que se diagnostica dentro de los malignos en los Estados Unidos. Los factores de riesgo incluyen la edad avanzada, fumar cigarro (aumentado el riesgo de tres al quíntuplo), uso de fenacetina pesada, tratamiento anterior con ciclofosfamida, y exposición profesional a arilaminas que es un químicos usado en el cuero, tinte, y fabricación del caucho. El síntoma de Hematuria se presenta en el 85% de los pacientes con cáncer de la ampolla y puede manifestarse como hematuria microscópica o macroscópica que puede ser de naturaleza intermitente. Los pacientes pueden experimentar con frecuencia urgencia urinaria. La Hepatomegalia o adenopatia supraclavicular pueden estar presentes en la enfermedad metastasica. El limfedema de las extremidades bajas puede ocurrir como resultado de los tumores localmente avanzados o puede extenderse a los nodos de la linfa pelvianos.
Los pacientes con el nefrolitiasis pueden presentarse con dolores cólicos agudo, severo lumbar o atrás que se irradia a la región inguinal, asociado con hematuria microscópica o macroscópica.
Las infecciones pueden causar hematuria en cualquier parte a lo largo del tracto urinario. La Pielonefritis puede presentarse con fiebre, escafríos, o dolor lumbar. El examen físico puede revelar dolor en los puntos costovertebrales.
La cistitis y prostatitis pueden presentarse con disuria, frecuencia urinario aumentada, u otros síntomas irritativos que anulan los síntomas abdominales bajos o suprapúbicos. La próstata puede sentirse agrandada y endurecida. La epididimitis causa dolor e inflación testicular. La inserción traumática del catéter o el ejercicio prolongado pueden causar hematuria no persistente.
DIAGNOSTICO ETIOLÓGICO:
Son causa de hematuria en cualquier grupo de edades:
Enfermedades glomerulares:
a) Glomerulonefritis difusa aguda (GNDA):
Posestreptocócica aguda.
Membranoproliferativa.
Rápidamente progresiva.
b) Glomerulopatía membranosa.
Lupus eritematoso sistémico.
Síndrome de la hematuria macroscópica recidivante:
a) Nefropatía por IgA.b) Hematuria ideopática benigna familiar. c) Síndrome de Alport. d) Enfermedad de Goodpasture.
Infecciones:
a) Bacterianas. b) Tuberculosa. c) Viral. d) Parasitarias.
Enfermedades hematológicas:
a) Coagulopatías. b) Trombocitopenia. c) Anemia de células falciformes. d) Trombosis de la vena renal. e) Púrpura anafilactoide. f) Síndrome hemolítico-urémico.
Enfermedades metabólicas: a) Hipercalciuria. b) Litiasis: renal, uretral y vesical.
Tumores y quistes:
a) Pólipos. b) Adenoma y carcinoma de próstata. c) Poliquistosis. d) Otros tumores urogenitales.
Afecciones inflamatorias: a) Cistitis. b) Prostatitis. c) Uretritis.
Traumatismos: a) Accidentes. b) Cateterismo.
Otras causas:
a) Por alteraciones de la coagulación producto del uso de fármacos como: aspirina, warfarina, heparina, sulfamidas, tetraciclina y ciclofosfamida _por cistitis hemorrágica.
b) Radiaciones. c) Ejercicio físico. d) Menstruación (falsa hematuria).
En edades pediátricas se suman las alteraciones anatómicas, vasculares y anomalías congénitas.
En edades geriátricas se suma la hipertrofia prostática por adenoma debido a congestión del cuello vesical y uretral o por ruptura de várices.
PRINCIPALES CAUSAS DE HEMATURIA
I.- Traumáticas: Accidentes, Cálculos renales, Biopsia renal
II.- Inducida por medicamentos: Anticoagulantes, anfotericin B, ciclofosfamida, AINE.
III.- Enfermedades del sistema genitourinario
A) Infección bacteriana aguda del aparato urinario (Ver síndrome urinario infeccioso)
B) Infección tuberculosa del aparato urinario
C) Nefritis aguda.
D) Nefropatia por células falciformes.
E) Riñon poliquistico.
F) Carcinoma renal.
G) Carcinoma vesical.
H) Tumores de la pelvis renal y del uréter.
I) Trastorno de la coagulación: Hemofilia, trombocitopenia (Ver sistema hemolinfopoyético)
ALGUNAS DE LAS CAUSAS DE HEMATURIA
Cálculos renales (Ver síndrome doloroso lumbar)
Aunque muchos cálculos son asintomáticos, suelen determinar dolor, hemorragia, obstrucción e infección secundaria. Se pueden producir dolores de espalda o cólicos renales cuando los cálculos obstruyen uno o más cálices, la pelvis renal o el uréter. El cólico renal cursa con un dolor intermitente e insoportable, que se suele originar en el flanco o la fosa renal y se irradia por el abdomen siguiendo el curso del uréter hacia la región genital y la parte interna del muslo. Los cálculos vesicales pueden determinar dolor suprapúbico.
Los síntomas digestivos (náuseas, vómitos, distensión abdominal, cuadro clínico de íleo) pueden ocultar su origen urinario. Se producen a menudo fiebre, escalofríos, hematuria y micciones frecuentes, sobre todo cuando el cálculo se elimina por el uréter. El riñón afectado puede dejar de funcionar transitoriamente en los cólicos renales agudos, incluso después de que el cálculo se haya eliminado de forma espontánea.
Nefropatía mesangial IgA. Esta nefropatía, descrita en 1968 por Berger, se caracteriza por depósitos difusos y predominantes de IgA en el mesangio glomerular. La enfermedad, propia de adolescentes y adultos jóvenes, es una de las causas más frecuentes de hematuria macroscópica recurrente y aparentemente idiopática. En EE.UU. la nefropatía mesangial IgA constituye el 10-20% de las nefropatías glomerulares primarias, en Europa alrededor del 20% y en Japón entre el 30 y el 40%.
La nefropatía con IgA mesangial es 2 veces más frecuente en el varón que en la mujer y se descubre de modo preferente en adultos jóvenes, entre los 16 y los 35 años. Se ha señalado una mayor incidencia de los antígenos de histocompatibilidad HLA-B35 y DR4 en los pacientes con esta afección, así como la existencia de casos familiares.
La nefropatía se manifiesta por hematurias macroscópicas recurrentes o no en casi la mitad de los casos, siendo éstas más frecuentes en los niños que en los adultos. De modo característico, las hematurias sobrevienen durante las primeras 24 o 48 h de una infección de vías respiratorias altas o, con menor frecuencia, después de un esfuerzo físico intenso o de una intervención rinofaríngea. En los pacientes sin hematuria macroscópica la nefropatía IgA se manifiesta en general por alteraciones urinarias aisladas (proteinuria y hematuria microscópica). La proteinuria es discreta o moderada, a menudo inferior a 1 g/24 h, y el sedimento contiene hematíes dismórficos. El síndrome nefrótico es muy poco frecuente. Al descubrirse la enfermedad, alrededor del 30% de los pacientes adultos presentan hipertensión leve o moderada, pero se han descrito casos con hipertensión maligna. Al diagnóstico, la función renal suele ser normal, pero alrededor de un tercio de los pacientes adultos muestran cifras de creatinina sérica superior a 1,4 mg/dL. Se han descrito también casos de insuficiencia renal aguda transitoria coincidiendo con episodios de hematuria macroscópica. Los valores séricos de IgA están elevados en el 30-50% de los casos. No existe hipocomplementemia.
La tuberculosis renal junto con la osteoarticular y la ganglionar constituye una de las formas más frecuente de tuberculosis extrapulmonar. En el curso de la primoinfección tuberculosa puede producirse una diseminación hematógena de las micobacterias que tienden a anidar en órganos o tejidos bien perfundidos y con elevada PO2, como la corteza renal, la epífisis de los huesos largos o las meninges. El desarrollo de una inmunidad celular efectiva conduce a la formación de granulomas que, por regla general, acaban calcificándose u originando una cicatriz fibrosa, en la que las micobacterias pueden permanecer en estado quiescente y viable durante muchos años. La tuberculosis renal suele observarse en el adulto como consecuencia de la reactivación de uno de estos focos, a veces en relación con procesos inmunodepresores como la diabetes mellitus, el tratamiento con glucocorticoides o la edad avanzada, entre otros.
La infección suele evolucionar durante largo tiempo con escasa o nula sintomatología. A menudo las primeras manifestaciones se deben a complicaciones urológicas entre las que se incluyen la aparición de un síndrome cistítico persistente, el dolor lumbar por obstrucción ureteral, la hematuria y eventualmente, en fases avanzadas, la pérdida de la función renal por destrucción del parénquima y/o hidronefrosis obstructiva. La afección del estado general, la pérdida de peso y la aparición de fiebre son poco frecuentes y en general sólo se observan en estadios avanzados de la infección o cuando ésta coexiste con una tuberculosis pulmonar activa (asociación presente en menos del 40% de pacientes).
La mayoría de pacientes tienen piuria y/o hematuria. El urocultivo en medios habituales es negativo (piuria estéril); sin embargo, las anomalías urológicas producidas por la misma tuberculosis pueden facilitar el desarrollo de sobreinfección bacteriana.
Nefropatías intersticiales agudas. Las nefropatías intersticiales (nefritis intersticial o nefropatías tubulointersticiales) constituyen una entidad que afecta fundamentalmente al intersticio y a los túbulos y no a los glomérulos y vasos; de múltiples etiologías.
La localización de las lesiones en el intersticio da lugar a manifestaciones clínicas y funcionales peculiares como pueden ser polidipsia y poliuria, síndrome de Fanconi, nefropatía perdedora de sal, acidosis hiperclorémica, proteinuria tubular e hiperpotasemia. A diferencia de las nefropatías glomerulares, éstas tienen una etiología conocida en un 90% de los casos.
Cursan con un cuadro clínico de insuficiencia renal aguda (IRA), edema e infiltrados celulares, cuyas causas más frecuentes son las bacterianas (v. Infecciones urinarias), y por mecanismo de hipersensibilidad por fármacos, Otras causas son: infiltración maligna; enfermedades sistémicas; trasplante renal, e idiopáticas.
Nefropatía de la drepanocitosis. La afección renal es común en la anemia falciforme y afecta tanto los pacientes homocigotos (hemoglobina SS) como los heterocigotos (hemoglobina SA). El medio hipertónico y la baja tensión de oxígeno de la médula renal asociado al enlentecimiento del flujo sanguíneo a nivel de los vasa recta favorece la deformación falciforme de los hematíes. Ello induce la congestión y el estasis en las vasas recta que conduce a infartos locales (necrosis papilar). Estas lesiones son más marcadas en los individuos homocigotos que en los heterocigotos. Clínicamente existe un déficit en la capacidad del riñón para concentrar la orina, probablemente como consecuencia de una disminución de la perfusión de la papila renal y que se manifiesta por poliuria, polidipsia y nicturia. Además, puede observarse una acidosis tubular distal tipo IV incompleta, con hiperpotasemia y acidosis metabólica hiperclorémica. También se han descrito alteraciones de la función tubular proximal, caracterizada por hiperfosfaturia y aumento del aclaramiento de creatinina, así como un aumento del filtrado glomerular y flujo sanguíneo renal en pacientes jóvenes homocigotos. Una de las manifestaciones renales más frecuentes la constituyen las hematurias recurrentes. La hematuria es típicamente leve, unilateral y autolimitada. La necrosis papilar es una complicación característica de estos pacientes, aunque con frecuencia no determina sintomatología clínica (excepto por las hematurias que pueden precederla) y se manifiesta sólo radiológicamente. En un 4% de pacientes con hemoglobina SS, puede aparecer un síndrome nefrótico secundario a una glomerulonefritis membranoproliferativa. La furosemida, al disminuir la tonicidad de la médula renal, puede impedir la aglutinación de los hematíes falciformes y disminuir la frecuencia de las hematurias. El mismo efecto ejerce la alcalinización de la orina. El ácido épsilon-aminocaproico se ha usado con éxito en algunos casos de hematuria persistente, pero puede ocasionar coágulos en el sistema colector y obstrucción ureteral. Un 4% de pacientes homocigotos llegan a la uremia terminal requiriendo diálisis o trasplante renal, aunque la práctica de este último es motivo de controversia, ya que se ha descrito un aumento de la incidencia de crisis drepanocíticas tras el trasplante renal.
Poliquistosis renal de tipo autosómico recesivo. Se caracteriza por la asociación de quistes renales, fibrosis hepática congénita y, en ocasiones, dilatación no obstructiva de los conductos biliares intrahepáticos (enfermedad de Caroli). La fibrosis hepática congénita es un trastorno que a menudo, pero no siempre, se acompaña de poliquistosis renal de tipo autosómico recesivo; también puede ocurrir como una anomalía aislada o asociada a ciertas displasias renales y a la enfermedad medular quística de tipo autosómico recesivo.
La intensidad de las manifestaciones renales y hepáticas está inversamente correlacionada y depende de la edad de presentación. La forma perinatal cursa con riñones muy grandes, muerte precoz por insuficiencia renal y fibrosis hepática mínima; la forma neonatal se presenta con hipertensión, uremia y escasa afección hepática; la forma infantil se manifiesta a partir de los 3 meses y cursa con manifestaciones renales y hepáticas (con posible progresión hepática tras un trasplante renal); la forma juvenil se presenta en adolescentes y en ella predomina la afección hepática, con hipertensión portal (con posible progresión renal tras una derivación portosistémica).
Nefroblastoma o tumor de Wilms. Es el tumor renal más frecuente en niños menores de 4 años, raros en adolescentes y adultos.
Diagnóstico Diferencial: Fundamentalmente con la Hidronefrosis congénita, el Riñón Multiquístico y el Neuroblastoma intrarrenal.
Adenocarcinoma renal o hipernefroma.
Diagnóstico clínico: Es conocido como el tumor del Internista por la forma de presentación que puede tener. Se describe la tríada clásica de: tumor, dolor y hematuria pero esto se observa en el 10% de los pacientes. Existen otras manifestaciones clínicas que se deben considerar como son: Síndrome febril prolongado, Pérdida de peso, Eritrocitosis y Manifestaciones clínicas por metástasis a pulmón, hígado y cerebro.
Diagnóstico Diferencial: Con el quiste renal, tumores de la cola del páncreas, tumores de la suprarrenal, otras afecciones inflamatorias renales y síndromes paraneoplásicos
Carcinoma de la pelvis renal y el uréter.
Diagnóstico: Los cánceres de la pelvis y los cálices renales y el uréter son parecidos histológicamente (sobre todo carcinomas de células transicionales y, en menos ocasiones, carcinomas escamosos). La hematuria es el síntoma cardinal acompañado o no de dolor en la fosa lumbar correspondiente producto de la obstrucción que provoca el tumor a la salida de la orina.
Carcinoma vesical
Diagnóstico: El signo más precoz puede ser la hematuria microscópica y puede ser caprichosa, total, terminal y cesar espontáneamente. Se puede acompañar de síntomas irritativos urinarios: polaquiuria, ardor al orinar, piuria y dolor en el momento de la micción (disuria). Cuando avanza la enfermedad puede ocluir uno de los meatos y dar síntomas altos como dolor lumbar. Además de dolor pélvico y a veces se palpa una masa en la exploración bimanual. El tipo histológico más frecuente es el carcinoma de células transicionales, que puede variar desde tumores bien diferenciados, papilares y superficiales a tumores muy invasivos, poco diferenciados en el momento de la presentación. El carcinoma de células escamosas (epidermoide) es menos frecuente y se suele relacionar con infecciones parasitarias o irritación crónica de la mucosa. El adenocarcinoma puede aparecer de forma primaria en la vejiga, pero se deben descartar siempre las metástasis de un adenocarcinoma de colon.
Cáncer uretral. El carcinoma de uretra es raro, se produce en varones y mujeres y puede ser de tipo escamoso o transicional o, en ocasiones, un adenocarcinoma. Los síntomas de presentación son la hematuria y una masa local, pudiendo producirse síntomas obstructivos. En el varón son frecuentes los antecedentes de estenosis uretral. La presencia de masas friables y hemorrágicas en el meato uretral externo en una mujer sugiere el diagnóstico. La distinción entre un carcinoma uretral, una carúncula y el prolapso puede exigir una biopsia. El pronóstico depende de la localización exacta en la uretra y de la extensión del tumor.
Síndrome uña-rótula. Esta afección del tejido conectivo, denominada también osteonicodisplasia, se hereda de modo autosómico dominante. El gen causante de la enfermedad se encuentra localizado en el cromosoma 9 (9q34), muy próximo al grupo ABO. Se caracteriza por hipoplasia de las uñas, ausencia o hipoplasia de las rótulas, subluxación del codo, cuernos ilíacos bilaterales y afección renal. La nefropatía cursa con proteinuria, asociada o no a hematuria. En algunos casos aparece un síndrome nefrótico completo. En la biopsia renal destaca una GN proliferativa y esclerosante, y mediante el microscopio electrónico se aprecian áreas de rarefacción de la MBG rellenas de fibrillas colágenas. Alrededor del 25% de los pacientes desarrollan insuficiencia renal progresiva.
Síndrome de Alpont. El síndrome descrito por Alport en 1927 se caracteriza por una nefropatía hereditaria acompañada de sordera neurosensorial y, en ocasiones, de otras anomalías. En general, la enfermedad se hereda de forma dominante ligada al cromosoma X, pero también se han descrito casos de transmisión autosómica dominante y autosómica recesiva (15-20%). En la forma ligada al cromosoma X, la enfermedad progresa a la insuficiencia renal terminal en los varones, mientras que en las mujeres portadoras la afección renal es más discreta, siendo poco frecuente la presencia de insuficiencia renal crónica terminal. La afección se debe a una alteración en la biosíntesis de la MBG y, en particular, de las cadenas alfa del colágeno tipo IV, que es el componente colágeno fundamental de las membranas basales.
La mayoría de casos de síndrome de Alport se descubren en niños y adultos jóvenes, y el síntoma más frecuente es la hematuria, que puede ser microscópica o macroscópica. La proteinuria suele ser discreta o incluso puede faltar. En los varones es frecuente la aparición de insuficiencia renal progresiva a partir de la adolescencia, que alcanza la fase terminal en la quinta década de la vida. En el 40-60% de los pacientes existe algún grado de sordera de percepción, en particular de las frecuencias altas (4.000-8.000 Hz). La afección auditiva parece guardar cierta relación con el grado de deterioro renal, aunque puede haber casos de nefritis sin sordera, y viceversa, en una misma familia. La gravedad de la afección renal es también variable dentro de una misma familia. Se han descrito también alteraciones oculares en el 15-30% de los pacientes (cataratas, esferofaquia, lenticono, miopía, retinitis pigmentaria y otras), siendo el más característico el lenticono anterior. La asociación de síndrome de Alport con megatrombocitopenia constituye el síndrome de Epstein y en varias familias descritas la enfermedad se hereda de forma autosómica dominante.
Síndrome de Goodpasture. Se caracteriza por la asociación de glomerulonefritis, hemorragia pulmonar y evidencia de anticuerpos antimembrana basal del glomérulo (anti-MBG). La etiología se desconoce, pero la GN está causada por anticuerpos de tipo IgG específicos contra antígenos presentes en la MBG. Recientemente se ha establecido que el antígeno de Goodpasture se localiza en la región no colágena carboxiterminal (NC1) de la cadena a3 del colágeno tipo IV de la MBG. El gen que codifica el antígeno de Goodpasture o gen COL4A3 se localiza en la región q35-37 del cromosoma 2. Los anticuerpos anti-MBG reaccionan igualmente con la membrana basal de los alvéolos pulmonares.
El síndrome de Goodpasture es más frecuente en los varones y su mayor incidencia se observa alrededor de la tercera década y de la sexta y séptima décadas de la vida con una incidencia descrita de 0,5-1 casos por millón de habitantes de raza blanca. El tipo de HLA que confiere un mayor riesgo es el HLA-DR15, con una menor asociación con el DR4 y una asociación negativa con el DR1 y DR7.
El síndrome de Goodpasture tiene algunas características clínicas que la diferencian de otras enfermedades renales que cursan con alteraciones histopatológicas parecidas como son: rápida progresión hacia la insuficiencia renal, la biopsia muestra lesiones de proliferación extracapilar de la misma antigüedad, historia de hemorragia pulmonar precedente durante meses o años, anemia ferropénica, tabaquismo, la hemorragia pulmonar puede aparecer de forma aislada, la enfermedad renal puede también aparecer de forma aislada, ausencia de otros síntomas específicos y peor pronóstico renal que el de otras enfermedades de origen vasculítico.
La nefropatía del síndrome de Goodpasture cursa con proteinuria, hematuria macroscópica y/o microscópica y rápido deterioro de la función renal. La hipertensión es nula o moderada. La intensidad de las lesiones glomerulares es variable y determina el grado de insuficiencia renal. En casos biopsiados de modo precoz y/o con escaso deterioro funcional puede observarse una GN necrosante segmentaria y focal. Sin embargo, en la mayoría de los casos descritos se desarrolla una insuficiencia renal grave y la biopsia muestra una GN con proliferación extracapilar masiva, análoga a la observada en las GNRP idiopáticas.
Síndrome de Sch殬ein-Henoch. Este síndrome se caracteriza por manifestaciones cutáneas, articulares y digestivas, acompañadas con frecuencia de afección renal. Las lesiones cutáneas son casi constantes y consisten en una púrpura petequial no trombocitopénica y la biopsia cutánea muestra una vasculitis leucocitoclástica. La afección articular se manifiesta por poliartralgias y los síntomas digestivos incluyen dolor abdominal, vómitos y melenas. La enfermedad predomina en niños y adolescentes, y sólo en el 5% de los casos aparece después de los 15 años. El cuadro clínico puede estar precedido por un episodio infeccioso de las vías respiratorias altas.
La afección renal es muy frecuente, superior al 30% en la mayoría de las series publicadas. Sin embargo, si se efectúan análisis de orina en la fase aguda, la prevalencia de afección renal alcanza el 75%. Esta prevalencia aumenta con la edad, el número de brotes y el número de órganos afectos, pero la intensidad de las manifestaciones extrarrenales no guarda una relación estrecha con la gravedad de la nefropatía. Los signos de afección renal incluyen proteinuria (70%), hematuria macroscópica o microscópica (60%) y, con menor frecuencia, síndrome nefrótico (40%) e insuficiencia renal progresiva (25%). La hematuria macroscópica es a menudo el signo clínico dominante y, en ocasiones, el comienzo de la nefropatía sugiere una GN aguda postinfecciosa. El complemento sérico es normal y en la mitad de los casos se han observado niveles séricos elevados de IgA.
La etiología es desconocida. Dado que en el 25% de los pacientes hay antecedentes de alergia, se ha sugerido que el síndrome de Sch殬ein-Henoch puede ser una manifestación de hipersensibilidad, pero no se ha identificado el alergeno específico. En general se considera que la enfermedad es una vasculitis difusa de vasos muy pequeños debida a inmunocomplejos circulantes que contienen IgA. Se ha sugerido que la nefropatía mesangial con IgA podría corresponder a una forma monosintomática del síndrome de Sch殬ein-Henoch.
Hematuria familiar benigna. Esta afección familiar se caracteriza por cursar con hematuria microscópica persistente o con hematuria macroscópica recurrente. En el 40% de los casos se presenta de forma hereditaria, siendo la herencia de tipo autosómico dominante. La biopsia renal muestra unos glomérulos de aspecto normal, pero el microscopio electrónico revela unas MBG notablemente finas (nefropatía con membranas finas), aunque sin el aspecto laminar o agrietado del síndrome de Alport. El pronóstico es benigno. Se ha descrito una familia cuyos miembros heterocigotos (con un gen afecto y otro sano) presentan hematuria familiar benigna, mientras que un miembro de la familia con los dos genes afectos presenta un síndrome de Alport recesivo.
Hemólisis del ejercicio. Algunos individuos jóvenes presentan hemoglobinemia y hemoglobinuria después de algún ejercicio físico intenso, situación en la que intervienen varios factores (aumento del volumen sanguíneo circulante, incremento de la temperatura corporal y compresión de los hematíes por las masas musculares en constante ejercicio). Se ha sugerido la liberación de un factor esplénico que aumentaría la predisposición de los hematíes a la hemólisis. Es característico que aparezca después de una marcha prolongada (hemólisis de la marcha). El proceso es autolimitado. No se han observado alteraciones morfológicas de los hematíes.
Púrpura trombótica trombocitopénica y síndrome urémico hemolítico. Los síndromes trombóticos microangiopáticos (STM) son entidades clínicas infrecuentes, caracterizadas por la existencia de una anemia hemolítica microangiopática, trombocitopenia periférica, afección renal y, en ocasiones, trastornos neurológicos. Por ello en casos de anemia hemolítica y trombocitopenia es imprescindible la pronta observación microscópica de sangre para detectar esquistocitosis y otras alteraciones morfológicas en los hematíes que confirmen la existencia de fragmentación eritrocitaria y hemólisis intravascular, lo que decide el diagnóstico STM y la consecuente instauración terapéutica rápida. Aunque en estos síndromes se ha distinguido clásicamente la púrpura trombótica trombocitopénica (PTT) y el síndrome urémico hemolítico (SUH), en la actualidad se tiende a considerar que ambas entidades son expresiones clínicas diferentes de un mismo proceso patológico, cuya lesión cardinal es la formación de trombos plaquetarios en la microcirculación.
El SUH se diferencia clínicamente de la PTT por: a) aparición en la infancia (edad media, 12 años); b) mayor afección renal; c) menor afección neurológica, y d) pronóstico algo más leve.
Diagnóstico diferencial
En cuanto al diagnóstico diferencial, resulta importante conocer que al centrifugar la orina y permanecer la coloración rojiza de esta, indica una verdadera hematuria y quedarían descartadas otras causas de coloración anormal de la orina (las pseudohematurias) por uso de medicamentos, alimentos u otras enfermedades.
Las causas de hematuria pueden ser clasificadas como glomerular que normalmente causa hematuria microscópica o no glomerular que normalmente causa hematuria total o macroscópica.
Origen | Glomerular | No glomerular (Vías urinarias) | ||||||||
Clínica sugestiva | No dolor, edema periorbitario, edema corporal / ganancia ponderal / oliguria | Dolor abdominal, dolor en flanco, disuria | ||||||||
Orina | Oscuras, coca-cola o parda, sin coágulos, uniforme durante la micción | Roja-sonrosada, coágulos, no uniforme a lo largo de la micción | ||||||||
VCM | Menor al de los hematíes de la sangre (50-60 fl) y ADE alto | Hematíes dismórficos 50 a 100 ml sugiere una obstrucción del tracto urinario (aunque en las fases precoces de la obstrucción puede no existir volumen residual), un gran divertículo vesical, el almacenamiento de orina en un cistocele (mujeres) o una hiperactividad del detrusor con alteraciones de la contractilidad (HDAC). La hiperactividad del detrusor en los ancianos puede coexistir con alteraciones de la contractilidad, produciendo HDAC. La HDAC se asocia con tenesmo, polaquiuria, chorro de orina débil, cantidad significativa de orina residual y trabeculación vesical, que recuerda al prostatismo en varones y a la incontinencia de esfuerzo en mujeres. Como en la HDAC las contracciones vesicales son débiles, se produce con frecuencia retención urinaria que puede interferir con los tratamientos de relajación vesical. La incompetencia del esfínter es la causa más frecuente de incontinencia en las mujeres jóvenes y la segunda causa en frecuencia en las mujeres ancianas. La incompetencia del esfínter se pone de manifiesto como incontinencia de esfuerzo con pérdida instantánea de orina (sin contracción vesical) asociada con maniobras de esfuerzo, como toser, reírse, inclinarse o levantar pesos. Se suele asociar con laxitud de los ligamentos o la musculatura pelviana, siendo menos frecuente la deficiencia intrínseca del esfínter, que se suele asociar con traumatismos por intervenciones, aunque se puede asociar con atrofia uretral. La pérdida urinaria se puede producir incluso mientras el paciente está de pie o sentado tranquilamente. Las pérdidas urinarias asociadas con el esfuerzo se pueden acompañar de retención urinaria. La incontinencia de esfuerzo en varones se suele relacionar con lesiones del esfínter tras una prostatectomía radical. La obstrucción del esfínter es la segunda causa más frecuente de incontinencia en varones, aunque la mayoría de los hombres con obstrucción no presentan incontinencia. Entre las causas frecuentes destacan la hiperplasia benigna de próstata, el cáncer de próstata y la estenosis uretral. En las mujeres la obstrucción del esfínter es poco frecuente, pero se puede asociar con antecedentes de cirugía para la incontinencia o con cistoceles grandes que determinan prolapso y torsión de la uretra cuando se debería extender para orinar. En ambos sexos, si se produce una hiperactividad secundaria del detrusor, se origina una incontinencia de esfuerzo, mientras que si se descompensa la actividad del detrusor, se puede observar una incontinencia por rebosamiento. La obstrucción por causas neurológicas se asocia invariablemente con lesiones medulares. Las interrupciones de las vías que llegan al centro de la micción de la protuberancia, donde se coordina la relajación del esfínter con la contracción vesical, determinan una disinergia entre el esfínter y el detrusor. En vez de relajarse cuando se contrae la vejiga, el esfínter se contrae, lo que produce una obstrucción grave del esfínter con trabeculación grave, divertículos y deformación en "árbol de Navidad" de la vejiga, hidronefrosis e insuficiencia renal. La hipoactividad del detrusor capaz de producir retención urinaria e incontinencia por rebosamiento se produce en un 5% de los pacientes incontinentes. Entre las causas destacan las lesiones de los nervios que inervan la vejiga (compresión por el disco o afectación tumoral) o la neuropatía periférica de la diabetes, la anemia perniciosa, la enfermedad de Parkinson, el alcoholismo y la tabes dorsal. En los varones con obstrucción crónica del esfínter, el detrusor puede ser sustituido por fibrosis y tejido conjuntivo, de manera que la vejiga no consigue vaciarse cuando se elimina la causa de la obstrucción. En las mujeres, la hipoactividad del detrusor suele ser idiopática. Los síntomas de una hipoactividad grave del detrusor (tenesmo, polaquiuria, nicturia) pueden parecerse a los de la hiperactividad del mismo, debiendo descartarse una retención urinaria antes de empezar el tratamiento. Son frecuentes los grados menores de debilidad vesical en las mujeres ancianas. Aunque una debilidad leve no produce incontinencia, puede complicar el tratamiento si existen otras causas de este proceso asociadas. En las personas mayores suelen coexistir alteraciones funcionales (del entorno, del estado mental, de la destreza manual, factores médicos, motivación) que agravan las alteraciones de las vías urinarias inferiores, aunque estos factores sólo contribuyen a la incontinencia y no suelen causarla en general. CLASIFICACIÓN SEGÚN TIEMPO. Se distinguen 2 tipos de incontinencia urinaria: I.- Aguda, reversible o transitoria. II.- Crónica, persistente o establecida: IU de urgencia o micción imperiosa IU de esfuerzo o estrés IU de rebosamiento IU funcional IU mixta o compleja Incontinencia urinaria aguda: toda incontinencia de inicio debe considerarse transitoria y reversible hasta que se demuestre otra cosa. Deben tratarse mientras se busca o controla la causa que la produce. Deben interrumpirse los fármacos que contribuyan a producirla o a empeorarla, teniendo en cuenta las enfermedades de base. Etiología de incontinencia aguda:
Descartar impactación fecal, vaginitis atrófica y alteraciones metabólicas. IU de urgencia (micción imperiosa): representa el tipo más común en los ancianos y obedece a una vejiga inestable debido a hiperactividad del músculo detrusor, secundaria a hiperreflexia, inestabilidad o hipertonía que ocasionan elevación de la presión intravesical. Si existe lesión neurológica se utiliza el término de hiperreflexia del depresor, pero si no la hay el término será inestabilidad del músculo depresor o vejiga inestable. Clínicamente el anciano presenta urgencia de orinar con pérdida de orina variable, polaquiuria, tenesmo y nicturia. En ocasiones se produce hiperactividad del detrusor con alteración de la contractilidad, las contracciones son débiles y pueden ocasionar retención urinaria. Etiología de IU de urgencia:
Nota al lector: es posible que esta página no contenga todos los componentes del trabajo original (pies de página, avanzadas formulas matemáticas, esquemas o tablas complejas, etc.). Recuerde que para ver el trabajo en su versión original completa, puede descargarlo desde el menú superior. Todos los documentos disponibles en este sitio expresan los puntos de vista de sus respectivos autores y no de Monografias.com. El objetivo de Monografias.com es poner el conocimiento a disposición de toda su comunidad. Queda bajo la responsabilidad de cada lector el eventual uso que se le de a esta información. Asimismo, es obligatoria la cita del autor del contenido y de Monografias.com como fuentes de información.
| ||||||||


