2. Linfocitos
Se originan en la médula ósea. Recordemos
que la Stem Cell forma la CFU-gemma y la CFU-linfo. Esta
última es la responsable de la serie linfoide y se la
reconoce, entre otras cosas, por presentar una enzima
específica llamada TdT. Luego de la formación del
linfocito este migra al órgano linfoide primario: timo o
médula (equivalente a la bursa de Fabricius), según
se trate de un linfocito T o B, respectivamente donde adquieren
la madurez inmunológica.
La madurez inmunologíca significa que el
linfocito posee receptores específicos contra un
determinante antigénico en particular. Estos receptores en
el caso del linfo B se llaman anticuerpos. Se han dado cuenta que
al poseer receptores específicos contra
determinados antígenos participan en la inmunidad
específica.
LINFOCITOS T
· A medida
que va madurando (de corteza a médula del timo) va
pasando por distintas etapas que se las reconoce según los
marcadores citoplasmáticos y de membrana (recordemos que
los marcadores son proteínas
que contienen las células y
que permiten identificarlas), de la siguiente manera:
-PRO T o doble negativo: no expresa la
molécula CD4 ni CD8 por eso se la llama doble
negativo.
-Doble positivo: presenta CD8 y CD4 en
membrana.
Aclaramos: Los CD son
proteínas de membrana que se enumeran CD1, CD2, etc. en el
orden cronológico en que se fueron
descubriendo.
Luego del estadío doble positivo, la
mayoría de los linfo T se dividen formando células
que contienen CD4, pero que perdieron el CD8, y por eso se las
llama "linfocito T4" ó "CD4" directamente.
Otros linfo T mantienen su CD8 y pierden el CD4, por lo que se
las llama "linfocito T8" ó "CD8"
directamente.
Se observa una relación de 2:1 de linfocitos CD4
y CD8, respectivamente.
· Tipos de
linfocitos T:
· CD4: pueden
ser Helper o Memoria.
· CD8: pueden
ser Citotóxicos o Supresores.
Los linfocitos CD4 son los que comandan la
respuesta inmune, los CD8 son más ejecutores y
reguladores.
Nota: al CD4 seguro que lo
conocen porque se puso de moda desde el
descubrimiento del HIV.
Los linfocitos T (timocitos) una vez maduros pasan al
período de selección,
en donde se eliminan los linfocitos autorreactivos, es
decir los que contienen receptores que responden contra moleculas
presentes en el propio organismo, y salen a sangre
periférica sólo el 1%. Los que abandonan el timo
tienen la capacidad de reaccionar con un antígeno
determinado (más precisamente, con un solo
epitope).
- De la sangre pasan a colonizar los órganos
linfáticos secundarios (bazo, ganglio y placas de
peyer). Aquí es donde comienza la respuesta
inmune. - Cuando es estimulado por un Atg comienza a realizar
múltiples mitosis. Se
produce entonces su expansión clonal. - Luego los linfocitos se dirigen a los tejidos
periféricos donde destruyen al Atg que
los estimuló.
ACTIVACIÓN DE LOS LINFOCITOS T :
pasos:
· La
célula presentadora de Atg (generalmente
macrófago) fagocita al Atg, lo procesa (no lo digiere
completamente) y expone en su membrana el determinante
antigénico asociado con el Atg II del Complejo Mayor
de Histocompatibilidad (HLA II).
· Luego el
macrófago interactúa con linfocitos T helper (CD4).
Esta interacción se produce entre el HLA
II del macrófago y el CD4 del linfocito T.
Además el Atg expuesto por el macrófago
interactúa con un receptor específico del
linfocito T denominado "receptor T", más especificamente
con una subregión del recetor T para el reconocimiento del
Atg.
Así como el macrófago expone el Atg
procesado unido al Atg II del Complejo Mayor de
Histocompatibilidad, el linfocito T tiene su CD4 y receptor T
formando un complejo de membrana llamado que consiste
en:
· Receptor
T ( presenta una región para reconocimiento del
Atg)
· CD4 ( que
reconoce al Atg II)
·
CD3
· Los
macrófagos (u otra célula
presentadora de Atg) comienzan a liberar IL1 que estimula la
síntesis de IL2 en el linfocito T helper y
producen en este último, el pasaje de la fase Go a la fase
G1 del ciclo celular.
· La IL2
estimula tanto a los helper como a los supresores y
citotóxicos.
· El
linfocito T helper comienza a sintetizar más receptores de
membrana para IL2 y amplifica la señal (como resultado del
estímulo de IL2), pasando a fase S y
replicación.
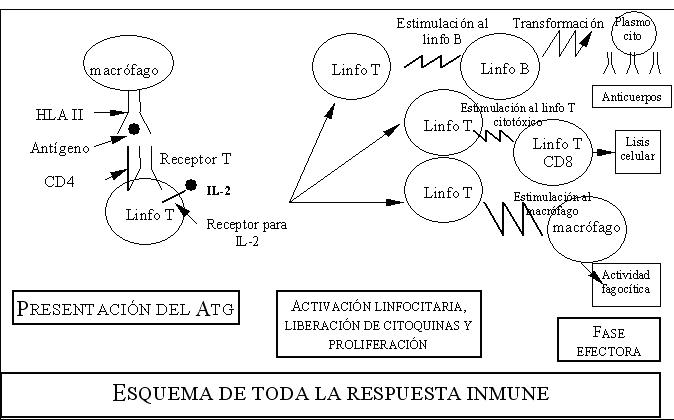
T CITOTÓXICO
·
Actúa en células afectadas por Atg virales y
células tumorales.
· Necesita
previa interacción similar a la descripta para
macrófago-helper.
· Reconocen
Atg I del Sistema Mayor de
Histocompatibilidad (HLA de clase
I).
· Se conocen
dos mecanismos de acción:
·
Emisión de señales del citotóxico a la
célula blanco que producen en ésta la
activación de ciertos genes que la llevan a la propia
muerte
celular (a este proceso se
lo denomina apoctosis).
·
Liberación de gránulos citotóxicos
(perforinas) que lisan la membrana celular produciendo lisis
osmótica que mata a la célula.
T SUPRESOR
· Frena la
respuesta inmune.
· En
realidad se trata de una respuesta inmune contra los
helper.
·
Responsable de la "tolerancia
inmunológica".
LINFOCITOS NATURAL KILLER
· No son ni
T ni B.
· No
presentan CD4 ni CD8.
· Destruyen
partículas opsonizadas por Ac por un mecanismo denominado
ADCC (citotoxicidad celular dependiente de
anticuerpo).
LINFOCITOS B
· Son los
encargados de la respuesta inmune mediada por Ac (anticuerpos o
inmunoglobulinas).
· Representa
la minoría de los linfocitos (30-40%).
· Su
órgano linfoide primario es la médula (equivalente
a la bolsa de Fabricio de aves) donde
sufre un proceso de maduración similar al de los
linfocitos T:
![]()
· La
capacidad de producir millones de clones con distinta
especificidad dada por los anticuerpos, se adquiere durante el
estadío pre B y se debe a reordenamientos
genéticos, este paso es independiente de la
interacción con el Atg.
· Luego se
liberan a sangre donde colonizan los óganos linfoides
secundarios (bazo preferentemente y ganglio) por adhesión
diferencial. Forman las zonas B (folículos) rodeadas de
células dendríticas que estimulan a los B. Los
linfocitos B son poco recirculantes.
·
Originalmente la célula sintetiza Ig-M
(inmunoglobulina M). El cambio a otro
tipo de Ig depende de la estimulación
antigénica.
· Los
linfocitos B presentan los siguientes receptores de
membrana:
· Ig-M para
captar por primera vez al Atg. Los anticuerpos luego se
perderán de membrana, y aparecerán en la
sangre.
· Para
inmunoglobulinas. Intervienen en el reconocimiento de Ig unida
al Atg.
· Para el
C3 del sistema complemento.
·
Antígenos clase I y II del sistema mayor de
histocompatibilidad.
ANTICUERPOS
Son glucoproteínas que contienen dos cadenas
pesadas y dos livianas unidas por puente disulfuro que
constituyen un dímero. Tienen forma de Y. Se clasifican en
5 grupos de acuerdo
al tipo de cadena pesada que posean:
·
Ig-G(g ) : De mayor
concentración en suero. Ig-G 1 e Ig-G 3 son capaces de
activar el sistema complemento. Se producen fundamentalmente en
la respuesta secundaria. Es pequeña y
atraviesa la placenta.
·
Ig-A(a ): Se encuentra en las
secreciones internas y externas. importante en el
T.Digestivo.
·
Ig-M(m ): Circula unida a otras
cuatro moléculas por una cadena J. Es opsonizadora y
fundamental en la respuesta primaria. Es una
molécula pentamérica grande que no atraviesa
la placenta.
·
Ig-D(d ): De muy baja
concentración en el plasma.
·
Ig-E(e ): Se fija a receptores de
basófilos y mastocitos favoreciendo la liberación
de histamina. Importante en reacciones
alérgicas.

Las cadenas livianas pueden ser de dos tipos: kappa
(65%) y lambda (35%), habiendo de un solo tipo por Ig.
Tanto las cadenas pesadas como las livianas poseen una
región variable y una constante.
Hay distintos tipos de inmunoglobulinas, según
cadena pesada, según variedades mínimas de un
individuo a
otro en las regiones constantes y según el antígeno
al que reconocen. Los diferentes tipos son:
·
Isotípicos: Son los distintos tipos de
cadena pesada. Ej: Ig-M es un isotipo, Ig-G es otro,
etc.
·
Alotípicos: Son las diferencias
mínimas en la región constante de los
anticuerpos, que se observa entre individuos de la misma
especie. Están determinados genéticamente y son
poco importante.
·
Idiotípicos: Determinados por la secuencia
de aminoácidos de la región hipervariable
responsable de la interacción con el Atg. Los distintos
idiotipos son el repertorio de receptores diferentes de un
individuo.
ACTIVACIÓN del LINFOCITO B: Se refiere al
conjunto de pasos cuya finalidad consiste en la producción de anticuerpos de afinidad con
el Atg. La activación se inicia con la interacción
del Atg con la inmunoglobulina-M que posee el linfocito B en
membrana. Esto ocurre en el órgano linfático
secundario (es decir ganglio, bazo y/o placas de peyer). Cabe
destacar que es el Atg el que selecciona al linfocito B cuyo
anticuerpo (Ig-M) es más afín.
El linfo B seleccionado prolifera (expansión
clonal). Luego el complejo Atg-Ig-M se endocita. El linfocito B
así estimulado comienza a secretar inmunoglobulinas
distintas de las secretadas hasta entonces (cambia de Ig-M a
Ig-G. A esto se denomina switch de
isotipo).
Dependiendo del Atg, esta activación puede
ser:
· T
dependiente: La más importante. Para producirse la
respuesta inmune, además de la union Atg-linfo B debe
mediar una interacción del mismo linfo B con un linfo T
helper previamente activado con el mismo Atg.
· T
independiente:. No requiere la activación previa de
linfocitos T.
Otras características de los linfocitos
B:
· Los
linfocitos B pueden requerir la ayuda de los T. Para ésto
los linfo B actúan como célula presentadora de Atg
(similar al macrófago). Es lo que deciamos antes con la
respuesta "t dependiente".
· Algunos
linfocitos B del clon permanecen como linfocitos B memoria para
un eventual 2° ataque.
· Los
diferentes millones de Ac que se pueden obtener son consecuencia
de mutaciones somáticas y reordenamiento de secuencias
genéticas del linfocito B, en su estadío PRE
B.
· Los
linfocitos B luego de su activación se diferencian en
plasmocitos, células secretoras de Ac, que no presentan Ac
en membrana sino que se encargan de secretarlos. Son de menor
vida media.
· Presentan
actividad opsonizadora (es decir, de preparación
del Atg. para ser fagocitado) y activan a la vía
clásica del sistema complemento.
3. Sistemas
antigénicos humanos
Las células del cuerpo humano
son similares entre un individuo y otro. Sin embargo hay
determinadas moléculas que se pueden encontrar en la
membrana de las células de un individuo y no de otro. A
estas moléculas se las llama antígeno (Atg), aunque
en realidad no se trata de un antígeno para el propio
individuo sino que la respuesta inmune se desencadena al ser
introducido en otro organismo. Es decir que, aunque yo le
transfunda sangre a mi amigo con la mejor onda, puede haber
respuesta inmune de mi amigo hacia la sangre que le pasé,
debido a que en los glóbulos rojos de mi sangre hay
moléculas (antígenos) que él
reconoció como extrañas porque el no las posee
(clarito?).
Los grupos sanguíneos están dados por un
sistemas de Atg (también llamados aglutinógenos)
presentes en la membrana de las células, que se heredan
según las leyes
mendelianas.
A este grupo de Atg
puestos en otro organismo se le pueden unir anticuerpos (Ac o
aglutininas) plasmáticos específicos que genera el
cuerpo humano.
Estos anticuerpos pueden ser de dos tipos: naturales
o adquiridos.
Los anticuerpos naturales los trae el individuo
al nacer, es decir que no requieren ningún tipo de
estimulación con el Atg. para encontrarlos en sangre. Son
de isotipo Ig-M y no pueden atravesar placenta por su alto peso
molecular. Quiere decir que el receptor de sangre ya tiene los
anticuerpos para los antígenos y ya en el primer contacto
con la sangre incompatible genera el rechazo.
Los anticuerpos adquiridos los producen el
organismo en respuesta al contacto con antígenos que no
son propios. Son de tipo Ig-G que atraviesan placenta. Quiere
decir que para generar una respuesta inmune contra los
antígenos necesito al menos dos contactos (el primero de
"sensibilización" y el segundo de respuesta
específica).
Dos ejemplos importantes de sistema de antígenos
humanos son el sistema ABO y el sistema RH.
¿Para que sirve estudiar el sistema de Atg
humanos?
Es importantísimo para las transfusiones
sanguíneas, el desarrollo
normal de un feto
incompatible con su madre, el transplante de órganos y
como evidencia médico legal.
SISTEMA ABO
Los Atg del sistema ABO se encuentran en eritrocitos,
epitelio, y linfocitos. Estos Atg derivan de un precursor llamado
sustancia H al que se le agrega una molécula de fucosa.
Luego, la sustancia H unida a la fucosa puede sufrir otra
modificación originando uno los distintos grupos, como se
ve a continuación:

Algunos Atg compuestos por fucosa + sustancia H +
galactosamina y otros Atg compuestos por fucosa + sustancia H +
galactosa Þ
origina grupo AB
Un individuo puede ser grupo A, por lo tanto
tendrá en la membrana de sus eritrocitos la
moléculas características del grupo A
Cada individuo posee además un conjunto de
anticuerpos naturales (Ig-M). Estos anticuerpos no
reaccionan contra sus propios Atg. (obvio!!) de manera que si por
ejemplo una persona pertenece
al grupo A, posee anticuerpos anti B; y viceversa. Si pertenece
al grupo 0 no tiene ningún Atg en las membranas de sus
eritrocitos, por lo que el individuo posee anticuerpos Anti A y
Anti B. Si su grupo es AB logicamente no va a poseer
ningún anticuerpo ya que de lo contrario
reaccionarían contra sus propios Atg.
Recordemos que al tratarse de Ac naturales, el individuo
los posee sin necesidad de tener un primer contacto con el Ag.
Nota: luego del primer contacto se producen también Ig-G,
o sea, anticuerpos adquiridos, que reaccionarán ante un
segundo contacto.
A continuación se esquematiza los anticuerpos que
posee una persona dado un grupo determinado.
GRUPO | Atg | ANTICUERPO |
A | A | ANTI B |
B | B | ANTI A |
AB | A y B | NINGUNO |
0 | NINGUNO (en realidad es el Atg | ANTI A Y ANTI B |
Se denomina individuo secretor al que presenta
los antígenos en los fluidos corporales (abarca un 80% de
la población) siendo la población no
secretora del 20%. Esto está determinado por un gen
llamado SE que se encuentra en el cromosoma 6.
A su vez existen tejidos que siempre presentan sus Atg
(leucocitos, bazo, riñón, placenta, etc) estos son
llamados tejidos portadores absolutos. Aquellos que en cambio
pueden o no presentar sus antígenos (cerebro, tejido
graso) son portadores relativos. Otros tejidos son no
portadores.
Los genes del sistema ABO se heredan en forma
mendeliana. A y B lo hacen en forma dominante mientras que el gen
O es recesivo. No hay que olvidarse que existen dos cromosomas 6. Por
lo tanto para que un individuo sea grupo O debe tener genotipo
O/O.
SISTEMA Rh (ó CDE)
· El
antígeno sólo se encuentra en la membrana
del eritrocito. Si la persona lo expresa es Rh+, sino
Rh-.
· En realidad
se trata de varios Atg (C, D, E, c y e) siendo el D
(específicamente la variante Du) el más importante
y el responsable de la positividad o negatividad del
individuo.
· Los
anticuerpos que se unen al Atg Rh son adquiridos. Luego de
la estimulación se forman en un principio Ig-M pero luego
se forman Ig-G capaces de atravesar la
placenta.
· Si un
individuo es Rh-, al nacer no poseerá anticuerpos anti Rh
(ya que estos se deben adquirir), pero ante el primer contacto
con sangre Rh+ desarrollará anticuerpos anti
Rh.
El individuo Rh+ lógicamente nunca tiene
anticuerpos anti Rh.
· Determinado
en el par cromosómico 1.
SISTEMA DE LEWIS
· Sus Atg se
presentan en saliva y plasma, no en eritrocitos. Puede expresarse
en éste por adsorción.
· Sus Ac son
naturales y adquiridos.
· Este
sistema está relacionado con el ABO.
· Sus Atg
pueden ser: Le a ó Le b.
4. Determinación de grupo
Cuando en un tubo de ensayo se
mezclan eritrocitos de un grupo sanguíneo con Ac anti ese
grupo sanguíneo se produce una reacción que se
llama aglutinación y se la observa a simple
vista.
Para conocer el grupo sanguíneo que posee un
individuo hay dos tipos de técnica:
·
Directa: tiene como fin poner en evidencia los
antígenos presentes en la membrana eritrocitaria,
del grupo que se desea averiguar. Para ello en el laboratorio
se mezclan eritrocitos del individuo con un suero que contenga
anticuerpos (antisuero) conocidos. Si se produce la
reacción Atg-Ac se observa a simple vista una
aglutinación.
·
Indirecta: tiene por objeto poner en evidencia los
anticuerpos que posee un individuo a fin de
deducir (por eso indirecta) sus Atg y de esta
manera conocer su grupo sanguíneo. Para ésto se
utilizan eritrocitos de un grupo conocido que se mezcla con el
suero del paciente y se observa si se aglutina la mezcla ( esto
pasa si el suero del paciente contiene los Ac contra esos
eritrocitos).
DETERMINACIÓN PARA ABO
- Directa: Se contacta la sangre a estudiar con
antisueros, es decir sueros con actividad de anticuerpo: Anti A
y Anti B. Se verifica si aglutina o no. Si uno tiene sangre que
aglutina con Anti A y con Anti B, lógicamente se trata
de un individuo que posee Atg A y Atg B en cada eritrocito, por
lo tanto pertenece al grupo AB. Si aglutina sólo con
Anti A, pertenece al grupo A y viceversa. Obviamente, si no
aglutina con ninguno de los dos antisueros se trata de sangre
grupo O (que no posee Atg). - Indirecta: Se contacta plasma de la sangre a estudiar
con glóbulos rojos conocidos (A y B). Se verifica si
aglutina o no. Los resultados se razonan fácilmente.
Lógicamente son contrarios a los del método
directo. Por ejemplo si el plasma aglutina eritrocitos A, pero
no aglutina eritrocitos B se trata de un grupo B, ya que el
individuo posee anticuerpos anti A que reaccionan con
eritrocitos A.
DETERMINACIÓN PARA Rh
Se utiliza el método directo debido a que un
individuo Rh- que nunca tuvo contacto con sangre Rh+ no posee Ac
anti Rh (recordar que se trata de Ac adquiridos) por lo que no se
podría nunca evidenciar por técnica indirecta (que
detecta anticuerpos).
El método es igual al sistema ABO: se contactan
eritrocitos de la sangre no conocido con antisuero anti-D. Si
aglutina es Rh+, sino es RH-.
5. Transfusiones sanguíneas
Se realizan siguiendo la ley de Ottemberg que
postula que: Antes de cualquier transfusión hay que
verificar que los erictrocitos del dador no sean aglutinados por
el plasma del receptor.
Mayoritariamente, al hablar de transfusión de
sangre se habla de pasaje de glóbulos del dador al
receptor. No obstante una transfusión completa incluye
también pasaje de plasma del dador que contiene
también anticuerpos. Por lo tanto la ley antedicha
sólo es válida en transfusiones de
glóbulos.
Resulta obvio pensar que si un individuo es grupo A (45%
de la población) no podrá donarle sangre a un grupo
B (9% de la población) ya que el segundo posee anticuerpos
Anti A que producirán automáticamente una respuesta
inmunitaria contra los eritrocitos del dador. Con el mismo
criterio se deduce que un grupo O (43% de la población) al
no poseer Atg’s de membrana podrá donar sangre a
cualquier grupo (O, A, B y AB), por lo que se lo llama "dador
universal" o "tipo macanudo". Además el individuo de grupo
AB (2% de la población) es un "tipo de suerte" ya que al
no poseer anticuerpos, puede recibir sangre de cualquier
grupo.
Siguiendo el mismo criterio, los individuos Rh+ al no
poseer anticuerpos anti Rh pueden recibir tanto de un Rh+ como de
un Rh-. Contrariamente no se debe transfundir desde un Rh+ a un
Rh- ya que este último, si se encuentra sensibilizado,
podrá reaccionar con los eritrocitos del dador. OJO! puede
ocurrir que en el primer contacto con sangre Rh+ no se generen la
suficiente cantidad de Ac necesarios para producir
patología (recordar que son Ac adquiridos). Pero ante el
segundo contacto con el Atg + los Ac ya están circulando y
producen una reacción inmune más rápida y
fuerte.
Para las transfusiones completas (globulos + plasma),
cada grupo puede recibir sólo de su mismo grupo. Por
ejemplo: si bien pareciera que un individuo B le podría
donar sangre completa a uno AB, ésto está
equivocado, dado que el B presenta anticuerpos anti A que
reaccionarán con el receptor.
PRUEBAS PRETRANSFUSIONALES
· Se utilizan
para detectar la presencia de Ac en el receptor contra los
glóbulos del dador.
· Si alguna,
resulta positiva se anula la transfusión.
Los anticuerpos adquiridos que se encuentran en el
sistema Rh son en su mayoría Ig-G, se trata de anticuerpos
"incompletos", es decir que de las dos "patas" que presentan los
anticuerpos (como se vio en el esquema de anticuerpo) solo una
puede unir antígenos, por lo que in vitro pueden requerir
de adyuvantes para aglutinar eritrocitos.
Por lo tanto, para estudiar el sistema Rh, es contactar
la solución con adyuvantes que permitan su
aglutinación (por ej: albúmina, que permite la
agregación y precipitación del Ac unido al
Atg).
Se utilizan las siguientes pruebas:
PRUEBA | Verifica Presencia de | CONCEPTO |
Medio salino | Ig-M | Se contactan eritrocitos del dador con plasma |
Medio | Ig-G | Se contactan eritrocitos del dador con plasma |
Prueba | Ig-G | Es más específica que la segunda y |
INCOMPATIBILIDAD MATERNO-FETAL
Esto es muy fácil de entender si se
comprendió lo anterior.
La enfermedad aparece cuando una madre Rh- que tenga
anticuerpos anti Rh se embaraza de un feto Rh+. Para
embarazarse de un feto Rh+ lógicamente tuvo que haber
tenido relaciones con un hombre
Rh+.
No todos los Rh- tienen anticuerpos anti Rh. De hecho
naturalmente no se tienen. Se necesita un contacto con sangre Rh+
para formar estos anticuerpos. Este contacto se puede dar al
recibir una transfusión de sangre Rh+, un transplante de
órgano de un Rh+ o bien por un embarazo
previo de un hijo Rh+. En este último caso conviene
aclarar que durante el embarazo la sangre entre la madre y el
feto no se mezcla nunca, excepto en el momento del
parto. Con
solo 0,1 ml de pasaje de sangre del feto a la madre es suficiente
para que la madre se sensibilice, es decir, genere Ac anti Rh
(recordar que son adquiridos – tipo Ig-G). Ahora la mujer
está sensibilizada, aunque no hubo consecuencias de
ello porque ya tuvo al niño.
Si la madre vuelve a quedar embarazada de un
embrión Rh+, ahí empiezan los problemas,
porque es muy probable que los anticuerpos maternos que se
habían formado atraviesen la placenta (son Ig-G) y
destruyan los eritrocitos fetales produciendo serias
consecuencias como la muerte del
feto o una anemia
hemolítica severa (la enfermedad que le produce al neonato
se llama eritroblastosis fetal).
Para detectar si la madre durante el embarazo
está produciendo anticuerpos anti Rh y dañando al
feto hay que hacer la prueba de Coombs indirecta en la
embarazado que consiste en unir el suero de la madre con
glóbulos rojos de carnero Rh+, a esto se le agrega
antigamaglobulina humana. Si la madre posee los anticuerpos anti
Rh se va a formar una malla en la reacción que produce una
aglutinación (prueba positivaà daño
fetal). Si la madre no posee los anticuerpos anti glóbulos
rojos Rh+ no se forma la aglutinación (prueba
negativa à
feto fuera de peligro).
La prueba de Coombs directa es la que se les hace
a los recién nacidos Rh + hijos de madres Rh- en
búsqueda de anticuerpos (maternos) pegados a
glóbulos rojos (fetales). Esta prueba es más
sencilla (por eso directa), solo requiere sangre fetal y
adicionarle antigamaglobulina humana (para que forme la
malla).
La incompatibilidad materno-fetal es también
válida para el sistema ABO. Aunque mucho menos grave,
también existe.
Dr. Hernán Chinski –
 Página anterior Página anterior |   Volver al principio del trabajo Volver al principio del trabajo | Página siguiente  |
