Introducción
La palabra arterioesclerosis significa literalmente
(endurecimiento de las arterias): se trata de un punto
genérico que refleja el engrosamiento de la pared arterial
y su pérdida de elasticidad. Existen tres patrones
principales, diversas consecuencias clínicas y
anatomopatológicas:
La arterioesclerosis afecta a las arterias
pequeñas y las arteriolas, y puede ocasionar una
lesión isquémica distal. Sus variantes
anatómicas, la hialina y la hiperplástica, se
estudiaron antes en relación con la
hipertensión.La esclerosis de la media de Mönckeberg se
caracteriza por unos depósitos cálcicos en las
arterias musculares que suelen darse en personas de 50
años.La ateroesclerosis, cuyas raíces griegas
quieren decir (papilla) y (endurecimiento), es la
configuración mas frecuente e importante en la
clínica.
En si la arterioesclerosis es la mayor causa de muerte
en el adulto. Se la considera como resultado de un proceso
reactivo a la agresión endotelial, con
proliferación de células musculares lisas y
depósitos de lipoproteínas
plasmáticas.
La ateroesclerosis origina manifestaciones
clínicas a partir de los 50 años, con predominio en
el sexo masculino.
Son factores metabólicos de riesgo coronario la
obesidad y la hiperuricemia.
La hipertensión arterial, cualquiera sea la causa
favorece el desarrollo de ateroesclerosis y de sus complicaciones
coronarias, debiendo por ello, tomarse muy en cuenta el control
de la dieta, y de no ser suficiente esta, con fármacos
antihipertensivos como medida profiláctica.
Está demostrado que el tabaquismo, la inactividad
física y el sedentarismo, aumentan el riesgo de desarrollo
de la ateroesclerosis de manera importante.
La aterosclerosis afecta a las arterias del cerebro, el
corazón, los riñones, otros órganos vitales
y los brazos y las piernas. Cuando la aterosclerosis se
desarrolla en las arterias que alimentan el cerebro (arterias
carótidas), se puede producir un ictus; cuando se
desarrolla en las arterias que alimentan el corazón
(arterias coronarias), se puede producir un infarto de
miocardio.
En la mayoría de los países occidentales,
la aterosclerosis es la enfermedad más frecuente y la
causa principal de muerte, representando el doble de las muertes
por cáncer y 10 veces más que por accidentes. A
pesar de los significativos avances médicos, la enfermedad
de las arterias coronarias (que es producida por la
aterosclerosis y causa los infartos) y el ictus
arteriosclerótico son responsables de más
fallecimientos que todas las demás causas
juntas.
Generalidades
Arteriosclerosis es un término general que
designa varias enfermedades en las que se produce engrosamiento y
pérdida de elasticidad de la pared arterial. La más
importante y la más frecuente de estas enfermedades es la
aterosclerosis, en la que la materia grasa se acumula debajo del
revestimiento interno de la pared arterial.
La arterioesclerosis es el acumulo de grasa, colesterol
y calcio en las paredes de las arterias provocando el
engrosamiento de dichas paredes y por tanto el estrechamiento u
oclusión de su luz, esto dificulta el riego
sanguíneo (oxigeno y nutrientes) hacia diversos tejidos de
nuestro cuerpo.
2.1. Historia
La arteriosclerosis se descubrió en soldados
muertos en la guerra de Corea, se apreciaban las lesiones en la
íntima de los vasos. En jóvenes similares en
Japón eran inexistentes este tipo de necrosis.
En los años 40-45 se vio en EEUU que había
una alta incidencia de enfermedades vasculares, era un
país rico que empezaba a alimentarse bien y tener
gorditos.
Para saber los factores que están implicados se
hicieron varios estudios:
ESTUDIO DE 7
PAISES……………………………….FACTORES
DIETÉTICOS
Relacionaron la enfermedad con el tipo de
alimentación.
Los factores dietéticos condicionan que
países que basan su alimentación en colesterol,
tengan unos niveles muy altos en sangre y se mueran porque les
afecta a las arterias, en cambio la dieta mediterránea
incluye grasa pero a partir del aceite de oliva y por eso hay
menos patología arterial. Al aumentar el consumo de
"comida basura", aumenta la incidencia de infartos.
ESTUDIO DE
FRAMINGGAN………………………..FACTORES DE
RIESGO
Se estudiaron miles de personas durante años y se
vio que una determinada circunstancia personal hace que un
individuo tenga más posibilidades de tener una
infección. Ej.: tumor, obesidad, sedentarismo,
colesterol.
Es un concepto muy importante para el desarrollo de la
prevención y la medicina anticipativa.
2.2. Definición:
La aterosclerosis es un importante proceso
patológico en el que los lípidos se depositan en
las capas íntimas de las arterias. También se
encuentran alteraciones en la media y en la adventicia, como un
adelgazamiento de la media, depósitos calcificados, la
acumulación de células espumosas, el
depósito de tejido fibroso y un aumento de la
vascularización. Esto da lugar a una invasión de la
luz de la arteria.

La aterosclerosis se caracteriza por un engrosamiento de
la íntima y un depósito de lípidos y es una
variante morfológica que queda bajo el término
amplio de arteriosclerosis. Arteriosclerosis significa
literalmente "endurecimiento de las arterias". Sin embargo, se
refiere a un grupo de enfermedades que tienen en común un
engrosamiento de las paredes arteriales y una pérdida de
su elasticidad. La aterosclerosis es la variante más
importante y frecuente de la arteriosclerosis.
La aterosclerosis es una enfermedad de las arterias
elásticas (p.ej., la aorta, la carótida y la
ilíaca) y de las arterias musculares grandes y medianas
(p.ej., las arterias coronarias y poplíteas). La
formación de los ateromas, o placas fibrograsas,
contribuye al estrechamiento de la luz arterial y a la
reducción del flujo sanguíneo en los tejidos
distales. Esto último provoca isquemia tisular. Los
ateromas grandes localizados en arterias grandes como la aorta
debilitan la pared arterial y provocan aneurismas o su ruptura.
Los ateromas pueden hacerse friables, lo que provoca la embolia
de su contenido a la circulación
sistémica.

Las principales consecuencias de la aterosclerosis son
la isquemia y el infarto de los tejidos distales (p. ej. del
miocardio, del cerebro, de las extremidades) y la
formación de aneurismas con su posible ruptura.
2.3. Clasificación
Se clasifica en:
Aterosclerosis, es la forma más frecuente de
arteriosclerosis, caracterizada por un engrosamiento de la
túnica íntima con placas que contienen
macrófagos llenos de lípidos, grasas,
principalmente el colesterol.Arteriosclerosis obliterante, una forma de
arteriosclerosis específica de las arterias de las
extremidades inferiores, frecuente en adultos mayores de 55
años, caracterizada por fibrosis de las capas de las
arterias con obliteración y estrechamiento
considerable de la luz del vaso.Esclerosis de Monckeberg, poco frecuente, vista
especialmente en personas ancianas, y que afecta generalmente
a las arterias de la glándula tiroides y del
útero y rara vez se presenta estrechamiento de la luz
arterial.Arteriosclerosis hialina o nefrosclerosis,
se refiere al engrosamiento de las paredes de las arterias
por depósito de material hialino (La palabra hialino
se deriva del griego hyalos, que significa vidrio), visto
generalmente en pacientes con patologías renales y
diabéticos.Esclerosis de la vejez, en la que se observa
naturalmente una remodelación de las grandes arterias
a medida que aumenta la edad, caracterizada por rigidez
arterial y que se asocia con hipertensión
sistólica.
2.3.1 Teorías de las diferentes formas de
arterioesclerosis
1) TEORÍA TROMBOGÉNICA La
aterosclerosis se producía porque se producía un
trombo mural que lesionaba la arteria
2) TEORÍA LIPÍDICA La causa de la
aterosclerosis eran los lípidos, se relaciona la ingesta
de grasa en cantidad con la enfermedad.
Hay muchos argumentos a favor de los
lípidos:
–Datos epidemiológicos (aumento de colesterol =
aumento problemas vasculares)
-Experimentales (conejos alimentados con lípidos
desarrollan más aterosclerosis)
-Datos genéticos (hipercolesterolemias
monogénicas): el colesterol circula en la sangre formando
lipoproteínas. Es usado por todas las células para
sintetizar membranas, vitaminas, etc., si captan mucho
colesterol, éste disminuye en el plasma.
Hay un trastorno genético homocigótico en
el que está dañado el gen que regula los receptores
de las células periféricas para el colesterol.
Estos sujetos no pueden captar colesterol y aumenta mucho en
plasma. Estas personas con pocos años ya tienen infartos.
Si el trastorno es heterocigótico y solo está
dañado el de uno de los padres, los valores de colesterol
plasmáticos estarán mal, serán intermitentes
y tendrán los infartos aproximadamente sobre los 40
años.
-Terapéuticos (si se cambia la dieta o se toman
fármacos que disminuyan el colesterol se evita el infarto
de miocardio)
3) TEORÍA DE ROSS Respuesta a la
agresión. Los lípidos juegan un papel importante
pero no son los únicos. El problema surge cuando la luz
interna de las arterias, el endotelio, es agredido. No hace falta
que haya destrucción estructural, tan sólo con la
disfunción ya es suficiente. Ej.: tabaco, colesterol u
homo cisteína alta, estrés.
Si el daño es poco importante se regenera y no
pasa nada, cuando no es así es cuando se produce la
aterosclerosis:
– Se desencadena por una lesión inicial
disfuncional, los lípidos pasan por las células al
endotelio donde se modifican. Las proteínas que
transportan el colesterol son las LDL, pasan desde el plasma al
sub endotelio, donde sufren agresiones, se oxidan y ya no son
reconocidas por los receptores celulares.
– Los macrófagos son los que eliminan, degluten
estas lipoproteínas oxidadas y favorecen su
transformación en células espumosas. Constituyen el
elemento fundamental de la estría grasa.
– Se produce un proceso inflamatorio que favorece la
quimiotaxis al liberar factores que hacen que las células
musculares que estaban quiescentes se activen y emigren hacia el
endotelio.
– Cuando se daña toda la estructura se estabiliza
la lesión en forma de placa fibrosa.
Si el fenómeno agresivo se reitera y se sobrepasa
la capacidad de reparación del endotelio surge la
aterosclerosis.
Consecuencias:
Las placas estables no se rompen
Las placas inestables si tienen muchos
macrófagos y grasa se pueden producir hemorragias,
trombos e incluso aneurismas.
2.4 Patología:
Los efectos de la aterosclerosis se observan sobre todo
en personas mayores de 50 años. El desarrollo de la
afección se inicia ya durante la lactancia. En la aorta
humana de los niños de 3 años se pueden encontrar
estrías grasas, que se incrementan a partir de los 18
años. Alrededor del 2% de la población adulta de
EE. UU. sufre aterosclerosis sintomática de las
extremidades inferiores, con una relación entre varones y
mujeres de 2:1.
Los factores de riesgo de la enfermedad oclusiva
arterial periférica podrían ser ligeramente
distintos de los de la cardiopatía isquémica (CI) .
El tabaco, la diabetes mellitus, la hipertensión y una
historia familiar de aterosclerosis suelen ser los principales
factores de riesgo. Otros factores contribuyentes son la
hiperlipidemia (sobre todo la hipertrigliceridemia), la obesidad,
una forma de vida sedentaria y el estrés. De estos
factores de riesgo, el tabaco, la diabetes mellitus, la
hipertensión, la obesidad, el sedentarismo y el
estrés pueden ser controlados en cierta medida por el
paciente. La herencia, el sexo y la edad son elementos
incontrolables.
El factor de riesgo que con más frecuencia se
cita en la literatura en relación a la enfermedad oclusiva
vascular periférica es el tabaco. Las probabilidades de
desarrollar claudicación son 15 y 7 veces mayores en los
varones y mujeres fumadores, respectivamente, en relación
con las personas que nunca han fumado. Más del 90% de los
pacientes que necesitan cirugía a causa de enfermedad
oclusiva infrainguinal o aortoilíaca son fumadores. La
gravedad de la enfermedad y la edad de aparición
están relacionadas con el número total de
cigarrillos consumidos.
Los mecanismos de lesión arterial en los
fumadores son múltiples. Los dos elementos
aterogénicos principales son la nicotina y el
monóxido de carbono. La nicotina actúa sobre el
sistema nervioso simpático y produce constricción
arterial y aumento de la resistencia vascular. El efecto
combinado es un episodio de hipertensión aguda asociado a
un aumento de la necesidad de oxígeno. El monóxido
de carbono disminuye la capacidad de la sangre para transportar
oxígeno, ya que se une a la hemoglobina desplazando a este
último. Parece producirse un compromiso en el suministro
de oxígeno a las arterias, lo que se traduce en una
lesión de la pared arterial. Los hipertensos tienen mayor
riesgo de sufrir aterosclerosis. La elevada presión
intrarterial mantenida lesiona la íntima de los
vasos.
La hiperlipidemia también interviene en el
desarrollo de la enfermedad oclusiva arterial. Parecen existir
relaciones entre la hiperlipidemia, la enfermedad cardíaca
y la enfermedad oclusiva de las extremidades inferiores. El
incremento de los niveles de colesterol total y de
lipoproteínas de baja densidad (LDL) parece elevar el
riesgo de aterosclerosis, mientras que las lipoproteínas
de alta densidad (HDL) parecen ejercer una función
protectora. Las lipoproteinas de alta densidad transportan el
colesterol hacia el hígado, para su catabolismo y su
excreción por el tracto gastrointestinal. El tabaco rebaja
los niveles de HDL, lo que puede justificar en cieno grado la
lesión causada por el consumo de cigarrillos.
2.5 Fisiopatología:
El desarrollo de las placas ateroscleróticas se
inicia durante la lactancia. Los depósitos iniciales son
estrías grasas formadas por lípidos, células
musculares lisas y macrófagos que contienen
lípidos. Estas lesiones aparecen y desaparecen en las
primeras etapas de la vida. Más adelante, las alteraciones
de la íntima consisten en placas fibrosas que contienen
lípidos. tejido conjuntivo, células musculares
lisas, cristales de colesterol y depósitos de calcio.
Estas placas no desaparecen (aunque algunos datos recientes
indican que pueden regresar) y pueden permanecer estables o
progresar hacia la formación de hemorragias intramurales y
calcificación de la íntima.
Existen varias teorías sobre la patogenia del
desarrollo de la placa aterosclerótica. Todas intentan
identificar los factores responsables de la proliferación
del músculo liso, la formación de tejido
conjuntivo, el depósito de lípidos y la
acumulación de células espumosas. A la
teoría actual de la patogenia de la aterosclerosis se la
denomina hipótesis de la respuesta a la lesión.
Establece que las lesiones de aterosclerosis se inician como
respuesta a alguna forma de lesión del endotelio arterial.
La lesión de las células endoteliales aumenta la
permeabilidad de la pared arterial a los componentes del plasma,
incluidos los lípidos. Las plaquetas y los monocitos son
atraídos al área dañada. A medida que estas
células se adhieren a los lugares de lesión,
penetran en la capa íntima de la arteria e inician una
serie de alteraciones físicas y bioquímicas. Los
monocitos se transforman en macrófagos, que a su vez
acumulan lípidos y se convierten en células
espumosas. Las plaquetas y los monocitos liberan varios factores
de crecimiento que estimulan la migración de
células musculares lisas desde la media de la arteria
hasta el interior de la íntima. Las células
musculares lisas proliferan y sintetizan colágeno y
proteoglicanos, dos componentes de la matriz extracelular que
contribuyen al aumento de tamaño del ateroma.
El tabaco está implicado en las teorías de
la aterosclerosis de varias maneras. La teoría de la
lesión se refuerza por el hecho de que el acto de fumar
produce hipoxia de la pared de los vasos y un engrosamiento
miointimal provocado por la lesión. La hipertensión
transitoria que se produce cuando se fuma acentúa este
proceso. La hipoxia de la pared del vaso aumenta la permeabilidad
de la pared a las lipoproteínas y facilita el
depósito de la placa. El tabaco influye de manera
indirecta en la enfermedad oclusiva arterial, disminuyendo la
síntesis de prostaciclina, un inhibidor natural de la
agregación plaquetaria, con lo que aumenta la tendencia a
la formación de coágulos en las luces arteriales ya
estenosadas.
Una vez iniciada la formación de la placa, se
puede extender hacia la media, lo que produce ulceración y
hemorragia. La rugosidad de la superficie facilita el nuevo
depósito de plaquetas y provoca un trombo. Además,
el crecimiento de la placa da lugar a la progresiva
obstrucción del flujo sanguíneo. La magnitud del
estrechamiento (estenosis) que produce la disminución del
flujo recibe el nombre de estenosis crítica. Las arterias
estenosadas también son menos elásticas a causa del
depósito de calcio. La combinación de estenosis y
pérdida de elasticidad se traduce en incapacidad del
sistema arterial para responder a la mayor demanda de
perfusión hística. El resultado final es la
isquemia de los tejidos irrigados por las arterias
afectadas.
Las oclusiones arteriales crónicas (las que se
desarrollan a lo largo del tiempo) dan lugar al desarrollo de
circulación colateral, que consiste en un incremento del
tamaño de los vasos más pequeños con objeto
de que llegue suficiente cantidad de sangre a los tejidos
afectados por las estenosis. La circulación colateral
puede o no ser adecuada para mantener la viabilidad de los
tejidos. Por el contrario, la oclusión arterial aguda (o
brusca) no permite el desarrollo de circulación colateral
y la isquemia de los tejidos es más pronunciada y
más peligrosa para su viabilidad.
Las áreas donde con mayor frecuencia se
desarrollan placas arterioscleróticas son las principales
bifurcaciones arteriales. Parece ser que la turbulencia y las
tensiones perpendiculares que se producen en estas localizaciones
pueden facilitar la formación de las placas. Además
de las principales bifurcaciones, otras zonas frecuentemente
afectadas son la aorta y la arteria femoral superficial en el
canal de Hunter.
2.6 Patogenia
Numerosos estudios han identificado diversos mecanismos
etiopatologénicos y factores de riesgo cuyo conocimiento
permite tomar medidas profilácticas y terapéuticas.
Se los clasifica en:
Permanentes: La edad, sexo, raza y
antecedentes familiares.Modificables: Hiperlipemia,
hipertensión arterial, obesidad, gota, hipotiroidismo,
adhesividad plaquetaria y dieta
3. Erradicables: Tabaquismo, sedentarismo,
estrés físico o emocional y el uso de
anticonceptivos.
2.7 Factores de riesgo
Son aquellos que favorecen la aparición de esta
enfermedad. Pueden ser factores no modificables, como el sexo
(hombres más propensos que las mujeres), la edad, la raza
(raza blanca más propensa) y los antecedentes familiares;
y factores modificables como el
El riesgo de desarrollar aterosclerosis aumenta con la
hipertensión arterial, los altos valores de colesterol, el
tabaquismo, la diabetes, la obesidad, la falta de ejercicio y la
edad avanzada. Tener un pariente cercano que ya ha desarrollado
aterosclerosis a una edad temprana también aumenta el
riesgo. Los varones tienen un riesgo mayor de padecer esta
enfermedad que las mujeres, aunque después de la
menopausia el riesgo aumenta en las mujeres y finalmente se
iguala al de los varones.
Las personas con homocistinuria, una enfermedad
hereditaria, desarrollan ateromas con gran facilidad, sobre todo
en edad juvenil.
La enfermedad afecta a muchas arterias pero no las
arterias coronarias que alimentan el corazón. Por el
contrario, en la hipercolesterolemia familiar hereditaria, los
valores extremadamente elevados de colesterol en la sangre
provocan la formación de ateromas en las arterias
coronarias mucho más que en las otras arterias.
2.7.1 Hipertensión: los factores
hemodinamicos derivados de la tensión que soportan las
arterias, constituye el factor mecánico al cual se le
atribuye un gran valor en la formación de la
ateroesclerosis.
El mecanismo por el cual la tensión arterial
puede favorecer la formación de la ateroesclerosis
es:
La alteración de la estructura de los vasos.
Los vasos se dilatan y se hacen tortuosos, la lámina
elástica se fragmenta y aumenta el tejido
colágeno.Incremento de la filtración de lípidos
a través de la intima.Alteración de los procesos metabólicos
y enzimáticos de la pared arterial.
En la hipertensión arterial aumenta la
resistencia periférica y esta crece al aumentar el espesor
y la rigidez de la pared arterial como resultado de la
proliferación de células musculares lisas y de la
matriz proteica extracelular, con lo que se modifica las
propiedades mecánicas de la pared arteria.
Desde el punto de vista clínico, anatómico
y epidemiológico se comprueba la frecuente
asociación de la hipertensión arterial y la
ateroesclerosis. La placa ateromatosa se forma en los sectores de
la aorta donde existen curvas, bifurcaciones o nacimiento de las
colaterales. En la arteria pulmonar solo aparece cuando existen
causas que generan hipertensión pulmonar, como en ciertas
patologías pulmonares o cardiopatías
congénitas.
En el sector venoso, la sobrecarga hemodinámica
es mucho menor y el metabolismo de las venas es mas simple, por
eso raramente se observan depósitos de lípidos y
formación de ateromas en las venas.
2.7.2 Tabaquismo: el tabaquismo esta asociado al
desarrollo de la ateroesclerosis aortica y coronaria. El riesgo
crece con la cantidad de cigarrillos consumidos, los años
que hace que uno fuma y con la inhalación profunda del
humo.
El peligro del tabaquismo se debe a la nicotina y al
monóxido de carbono.
La nicotina tiene efectos hemodinamicos y
metabólicos: taquicardia, hipertensión arterial,
vasoconstricción periférica, aumento del trabajo
cardiaco, mayor demanda de oxigeno y movilización de
ácidos grasos libres.
El monóxido de carbono a través de la
hipoxemia arterial, produce daño endotelial, aumenta la
permeabilidad del endotelio y favorece la filtración de
lipoproteínas y la acumulación de colesterol en la
pared arterial.
Se demostró que el tabaquismo produce un aumento
de las LDL y los triglicéridos con disminución de
las HDL y con disminución de la prostaciclina endotelial
que facilita la adhesividad plaquetaria y la formación de
microtrombos en la pared arterial.
2.7.3 Obesidad: los obesos tienen disminuida la
actividad de la lipoproteinalipasa por lo cual se origina un
aumento de triglicéridos y un descenso de HDL,
acompañándose ello de una mayor incidencia de
coronopatias. Además a eso se le suma una variación
de los niveles de ácido úrico y glucemia que son
dependientes del peso.
2.7.4 Sedentarismo: Es un factor de riesgo
reconocido.
El ejercicio físico favorece la vasodilatacion
capilar, muscular, reduce la frecuencia del pulso y produce un
descenso de la presión arterial en los hipertensos, por el
incremento de la actividad de la renina y de la
concentración de prostaglandinas que reduce la resistencia
periférica y la agregación plaquetaria y aumenta la
actividad fibrinolitica evitando la posibilidad de trombosis.
Además con el ejercicio disminuye los niveles de
triglicéridos y aumenta las HDL, además aumenta la
masa muscular y reduce el tejido adiposo contribuyendo a descenso
del peso.
2.7.5 El estrés: Actúa a
través de la excitación del sistema nervioso
simpático que produce la liberación de
catecolaminas, aumentando la tensión arterial y la
movilización de ácidos grasos libres que favorecen
el incremento de triglicéridos y colesterol..
Además las catecolaminas aumentan la agregación
plaquetaria y disminuyen el tiempo de vida de las
plaquetas
2.7.6 El fibrinógeno: El aumento del
fibrinógeno y del factor VII tienen mayor incidencia en la
enfermedad coronaria de los vasos periféricos y de
accidentes cerebro vasculares. El fibrinógeno aumenta con
la edad, el tabaquismo, en la ateroesclerosis, en la
hipertensión arterial. Este produce un aumento de la
viscosidad del plasma, con lo que aumenta el roce de la
circulación en los sectores arteriales estrechos,
favoreciendo la formación de trombos
plaquetarios
2.8 Tratamientos
El tratamiento más habitual para esta dolencia es
la toma de medicamentos que mejoren la circulación
sanguínea, impidiendo así la formación de
coágulos y favoreciendo que el corazón reciba el
oxígeno y los nutrientes necesarios para su correcto
funcionamiento. Así como medicamentos que ayuden a reducir
los niveles de colesterol en sangre. La aspirina suele ser
recomendable en estos casos gracias a sus propiedades
anticoagulantes, aunque siempre siguiendo las prescripciones de
su médico. Sólo en el caso de que las arterias
coronarias estuviesen seriamente afectadas sería necesaria
la intervención quirúrgica.
Aunque en la realidad no existe un tratamiento
médico alguno demostrado para la arteriosclerosis pese a
ser el fármaco probablemente más buscado por la
industria farmacéutica.
2.8.1 El tratamiento farmacológico:
(antihiperlipidémicos, antiagregantes o anticoagulantes)
sirve para disminuir sus causas o sus consecuencias.
2.8.2 Tratamientos quirúrgicos: En los
casos que los pacientes requieran de una intervención
quirúrgica, el rol del kinesiólogo varía de
acuerdo a la zona donde se efectuó la
cirugía.
Si la cirugía se efectuara a nivel
torácico, el kinesiólogo debe enseñarle al
paciente ejercicios de tipo respiratorios antes de la
intervención quirúrgica y continuar con ellos
después de la cirugía. Luego de la cirugía
el kinesiólogo debe prestar atención a las
complicaciones que pueden aparecer, como por ejemplo que se
acumulen secreciones a nivel pulmonar debiendo este
movilizarlas.
Si la cirugía se realiza en los miembros
inferiores, antes de la cirugía el kinesiólogo
deber hacer hincapié en los ejercicios de pierna,
principalmente del cuadriceps crural. Luego de la cirugía
el kinesiólogo debe evaluar el grado muscular que posee el
miembro, para que el paciente pueda estar de pie, ya que
ningún paciente debe caminar sino tiene un buen control
del cuadriceps y doble la rodilla totalmente.
2.8.3 El tratamiento profiláctico:
Consiste en evitar los factores predisponentes de la enfermedad y
a las complicaciones de ésta: obesidad,
hipertensión, sedentarismo, hiperglucemia,
hipercolesterolemia, tabaquismo, etc.
Para ello lo ideal es practicar ejercicio suave, una
dieta equilibrada como la mediterránea, baja en grasas,
técnicas de relajación para evitar el
estrés, dejar de fumar, etc.
Investigadores en China encontraron que el Hongo
Reishi mejora el flujo sanguíneo y baja el consumo de
oxígeno del músculo cardíaco. Resultados
similares fueron también encontrados por
científicos japoneses, quienes encontraron que el Reishi
contiene ácido ganodérico, el cual baja la
presión sanguínea y el colesterol e inhibe la
agregación plaquetaria, la cual puede conducir a ataque
cardíaco y otros problemas circulatorios.
Recientemente científicos rusos han tomado
interés en el Reishi. Ellos encontraron que adicionalmente
a los beneficios cardiovasculares mencionados antes, el Reishi
posee una acción preventiva y terapéutica
significativa contra la construcción de "placa" (la
"placa" es una especie de goma grasienta formada por la
combinación de colesterol oxidado, calcio y
glóbulos blancos degenerados; es depositada en las paredes
de las arterias y restringe el flujo sanguíneo por
estrechamiento del paso en las arterias resultando en
arteriosclerosis).
2.9 Otros tratamientos
Tratamiento de la Arteriosclerosis usando limón:
Unos de los remedios caseros más efectivos para la
arteriosclerosis es la cáscara de limón. Refuerza
el sistema arterial entero. La cáscara de un limón
rallada puede ser añadida a sopas y estofados, o rociada
sobre ensaladas. Para hacer una medicina, la cáscara de
uno o dos limones debe ser cortada finamente, cubiertas con agua
tibia y dejadas restar por cerca de doce horas. Una cucharadita
de té de la misma puede ser ingerida cada tres horas, o
inmediatamente antes o después de una comida.
2.9.1 Tratamiento de la Arteriosclerosis usando
perejil: El perejil es otro remedio efectivo para la
arteriosclerosis. Contiene elementos que ayudan a mantener los
vasos sanguíneos, particularmente los capilares, y el
sistema arterial en una condición saludable. Puede ser
ingerido como un té: una cucharadita de té de
perejil seco debe ser hervida a fuego lento en una taza llena de
agua por unos minutos. Esto puede ser ingerido dos a tres veces
por día.
2.9.2 Tratamiento de la Arteriosclerosis usando jugos
vegetales: El jugo de remolacha, ingerido diariamente, ha
sido encontrado valioso en la arteriosclerosis. Es un excelente
solvente de depósitos inorgánicos de calcio. Los
jugos de zanahorias y espinacas son también
benéficos si son ingeridos una vez al día. Estos
jugos pueden ser ingeridos individualmente -500 ml, o como una
combinación. Cuando sean ingeridos como una
combinación, deben ser en la siguiente proporción:
zanahorias -300ml y espinaca -200ml para preparar 500 ml de
jugo.
2.9.3 Tratamiento de la Arteriosclerosis
usando miel: La miel es considerada benéfica en el
tratamiento de la arteriosclerosis. Es fácilmente digerida
y asimilada. El paciente
debe ingerir un vaso de agua con una
cucharadita de té de miel y otra de jugo de limón
en ella, antes de ir a dormir. También puede ingerirlo si
se despierta a la noche.
2.9.4 Tratamiento de la Arteriosclerosis:
La hierba psyllium husk, botánicamente conocida como
Plantagoovata, ha sido encontrada valiosa en la arteriosclerosis.
El aciete de las semillas de esta plata debe ser usado. Contiene
50% de ácido linoleico, una grada no saturada, y es, por
lo tanto, útil en la prevención y tratamiento de
esta enfermedad.
2.9.5 Tratamiento de la Arteriosclerosis
usando ajo y cebolla: Investigaciones recientes han mostrado que
el ajo y las cebollas tienen un efecto preventivo en el
desarrollo de la arteriosclerosis. Deben ser incluidos en la
dieta diaria, crudos o cocidos, de acuerdo al gusto
individual.
2.9.6 Ejercicio físico: se ha comprobado
que la realización metódica de ejercicios
aeróbicos que provoquen una elevación de la
frecuencia cardiaca al 80% de la frecuencia cardiaca
máxima produce un aumento de los niveles de HDL y un
descenso de los triglicéridos
Mejora la capacidad de trabajo, el componente
cardiocirculatorio y reduce el peso corporal. Este debe
desarrollarse durante 30 minutos a 1 hora, comenzando
progresivamente con un calentamiento previo y no violentamente ya
que el ejercicio de iniciación violenta genera una
descarga de catecolaminas que produce un aumento de ácidos
grasos circulantes, el número y la adhesividad
plaquetaria. En cambio durante el ejercicio programado, o en
pacientes previamente entrenados, el mayor flujo capilar
producida por la vasodilatacion o por desarrollo de la
circulación colateral, hace que el aporte de oxigeno sea
suficiente para consumir ácidos grasos a nivel muscular y
que así se produzca un descenso de ellos a nivel
sanguíneo.
La actividad física que el enfermo puede
desarrollar son: una caminata de 20 a 30 cuadras por día,
realizándola en forma lenta. También es recomienda
realizar algún deporte no competitivo como: la
natación, bicicleta, tenis de mesa, jugar a las
bochas.
2.9.7 Dieta: la reducción del aporte
calórico y el abuso del alcohol ayuda a reducir el exceso
de peso, el colesterol y los triglicéridos.
El valor calórico total no debe superar las 1500
calorías diarias, en la dieta se deben reducir o eliminar
los alimentos ricos en colesterol como por ejemplo: la yema del
huevo, crema de leche, manteca, carnes grasas, embutidos y
fiambres. También reducir los azucares refinados, dulces,
caramelos, galletitas y refrescos edulcorados, ya que aumentan
los triglicéridos plasmáticos.
Se recomienda usar aceite de oliva ya que reducen el
colesterol total y aumenta la HDL y sobretodo elimina las grasas
saturadas, como las que contiene la carne vacuna, la de cerdo y
los embutidos.
Con relación a las carnes de debe consumir
mayoritariamente, pescados, pavos y pollo sin piel.
También se pueden consumir: hortalizas, las
ensaladas de lechuga, tomate, zanahoria, radicheta, la acelga,
espinaca, espárragos, la cebolla, toda clase de frutas,
fideo, ñoquis, canelones, papa y arroz.
Como condimentos están permitidos: la pimienta,
orégano, comino, ají, cebolla, salsa de tomate y
una moderada cantidad de sal (hasta 5 g por
día).
Hay que limitar el consumo de vísceras como:
hígado, riñón, seso, molleja, chorizo,
morcilla.
En cuanto a la forma de preparación de los
alimentos, es importante suprimir todo tipo de
frituras.
En cuanto a la ingesta de alcohol se puede permitir la
ingesta de cantidades muy moderadas: una copa de vino, una medida
de whisky o de cognac.
2.9.8 Enema de agua tibia: Durante la ayuna
de jugo emprendida en los primeros cinco a siete días, un
enema de agua tibia debe ser hecho diariamente para limpiar los
intestinos.
2.9.9 Evite fumar: El fumar, si es
habitual, debe ser detenido ya que constriñe las arterias
y agrava la condición.
2.9.10 Tome baños de
inmersión prolongados: Un baño de inmersión
prolongado a temperatura ambiente debe ser realizado a la hora de
dormir día por medio. Este baño debe ser hecho en
una tina de baño adecuadamente provista de una
conexión de agua caliente y fría. La tina de
baño debe ser llenada con agua a temperatura entre
33.4°C a 36.7° C, y el paciente debe acostarse en ella
por una hora aproximadamente. La cabeza debe ser mantenida
fría con una compresa fría.
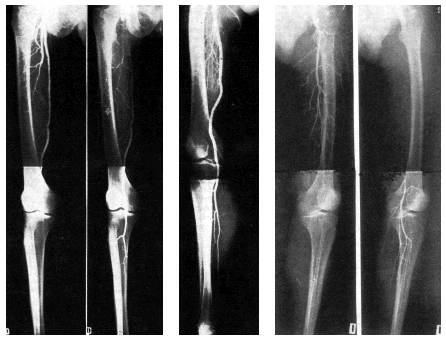
2.10 Pruebas y exámenes
Durante un examen, el médico puede
encontrar:
Un sonido silbante que se escucha con un
estetoscopio sobre la arteria (soplos arteriales)Disminución de la presión arterial en
la extremidad afectadaPérdida del vello en las piernas o los
piesDisminución o ausencia de pulso en la
extremidad
Cuando la arteriopatía periférica es
más grave, se puede detectar:
Músculos de la pantorrilla que se encogen (se
debilitan)Pérdida del vello en los pies o los dedos de
los piesÚlceras dolorosas que no sangran en los pies
o los dedos de los pies (por lo regular negras) que sanan
lentamentePalidez de la piel o color azulado en los pies o los
dedos de los pies (cianosis)Piel tensa y brillante
Uñas gruesas en los dedos de los
pies
Los exámenes de sangre pueden mostrar colesterol
alto o diabetes.
Exámenes para la arteriopatía
periférica:
Angiografía de las arterias en las piernas
(arteriografía)Medición de la presión arterial en los
brazos y las piernas para comparar (índice
tobillo-brazo o ITB)Ecografía Doppler de una
extremidadAngiografía por resonancia magnética o
angiografía por tomografía
computarizada
2.11 Prevención y tratamiento
Para prevenir la aterosclerosis, se deben eliminar los
factores de riesgo controlables, como los valores elevados de
colesterol en la sangre, la presión arterial alta, el
consumo de tabaco, la obesidad y la falta de ejercicio.
Así, dependiendo de los factores de riesgo
específicos de cada persona, la prevención
consistirá en disminuir los valores del colesterol,
disminuir la presión arterial, dejar de fumar, perder peso
y hacer ejercicio. Afortunadamente, tomar medidas para llevar a
cabo algunos de estos objetivos ayuda a llevar a cabo los otros.
Por ejemplo, hacer ejercicio ayuda a perder peso, lo cual a su
vez ayuda a disminuir los valores del colesterol y de la
presión arterial. Del mismo modo que dejar de fumar ayuda
a bajar los valores del colesterol y de la presión
arterial.
El hábito de fumar es particularmente peligroso
para las personas que ya tienen un riesgo elevado de sufrir
enfermedades cardíacas. Fumar cigarrillos disminuye la
concentración del colesterol bueno o colesterol con
lipoproteínas de alta densidad (HDL) y aumenta la
concentración del colesterol malo o colesterol con
lipoproteínas de baja densidad (LDL). El colesterol
también aumenta el valor del monóxido de carbono en
la sangre, lo que puede incrementar el riesgo de lesiones del
revestimiento de la pared arterial y además contrae las
arterias ya estrechadas por la aterosclerosis y, por tanto,
disminuye la cantidad de sangre que llega a los tejidos. Por otra
parte, fumar aumenta la tendencia de la sangre a coagularse, lo
que incrementa el riesgo de enfermedad arterial
periférica, enfermedad de las arterias coronarias, ictus y
obstrucción de un injerto arterial tras una
intervención quirúrgica.
El riesgo que tiene un fumador de desarrollar una
enfermedad de las arterias coronarias está directamente
relacionado con la cantidad de cigarrillos que fuma a diario. Las
personas que dejan de fumar tienen la mitad del riesgo de los que
siguen fumando (con independencia de cuánto hayan fumado
antes de abandonar el hábito). Dejar de fumar
también disminuye el riesgo de muerte tras una
cirugía de revascularización coronaria (bypass) o
de un infarto. También disminuye la incidencia de
enfermedades en general y el riesgo de muerte en pacientes con
aterosclerosis en arterias distintas de las que alimentan el
corazón y el cerebro.
En definitiva, el mejor tratamiento para la
aterosclerosis es la prevención. Cuando la aterosclerosis
se vuelve lo suficientemente grave como para causar
complicaciones, se deben tratar las complicaciones mismas (angina
de pecho, infarto, arritmias, insuficiencia cardíaca,
insuficiencia renal, ictus u obstrucción de las arterias
periféricas).
Conclusiones
Si bien la arteroesclerosis es una de las principales
causas de muerte, es una enfermedad a la cual se la puede
prevenir muy simplemente, tan solo con una dieta baja en grasa,
evitar el tabaquismo, realiza una actividad física modera,
controlar la presión arterial y el peso corporal,
bastarían para disminuir la probabilidad del desarrollo de
la ateroesclerosis y de todas las complicaciones que la misma
acarrea.
Consejos en el tratamiento de la
Arterioesclerosis
Están dirigidas a disminuir o evitar los factores
modificables de la arterioesclerosis, estos son:
Realizar ejercicio físico (ciclismo,
natación, caminatas, bailar, etc).Reducir de peso.
Control periódico de la tensión
arterial y el colesterol.Realizar actividades recreativas, evitando
situaciones de estrés.Evitar el consumo de tabaco y cualquier otra
sustancia tóxica.Seguir, de manera estricta, el tratamiento indicado
por su médico.
Bibliografía
Dr.Carlos Sanguinetti y colabores. Semiología,
Semiotecnia y Medicina Interna. Lopez Editores. Séptima
edición 1998.
Guyton-Hall, Tratado de fisiología medica,
Interamericana, México D.F, 1999.
_AP/patologia163-168.html%7F
Página siguiente  |
