
Definición: La denominación de trastornos
hipertensivos en la gestación reúne una extensa
variedad de procesos que tienen en común la existencia de
hipertensión arterial durante el embarazo, referida a la
presión arterial sistólica a la diastólica o
a ambas. Consenso de Obstetricia y Perinatología, Ciudad
de La Habana,2010

Clasificación I. Trastornos hipertensivos dependientes del
embarazo. a) Pre-eclampsia b) Eclampsia II. Hipertensión
crónica (sea cual sea la causa). III. Hipertensión
crónica con pre-eclampsia o eclampsia añadida. IV.
Hipertensión transitoria o tardía. Consenso de
Obstetricia y Perinatología, Ciudad de La
Habana,2010

Pre-eclampsia y eclampsia Afección propia del embarazo
humano. Ocurre alrededor o después de las 20 semanas de
gestación, durante el parto o en los primeros días
del puerperio, en una mujer aparentemente sana. Caracterizada
clínicamente, por hipertensión y proteinuria, con
edemas o sin ellos. Su espectro varía desde las formas
ligeras hasta las graves. Son etapas de una misma enfermedad. Se
trata de una enfermedad multiorgánica (sistémica).
Producida por un daño endotelial, con incremento de las
sustancias presoras circulantes, acompañada de
vasoespasmo, isquemia, necrosis y trastornos de la
coagulación. La hipertensión arterial es
sólo un signo en la pre-eclampsia. La diferencia estriba
en la presencia de convulsiones o coma en la eclampsia
además de otros síntomas o signos de la
pre-eclampsia. La diferenciación en grados leve y grave,
útil con fines didácticos, no debe crear una
impresión falsa y peligrosa de seguridad. Consenso de
Obstetricia y Perinatología, Ciudad de La
Habana,2010
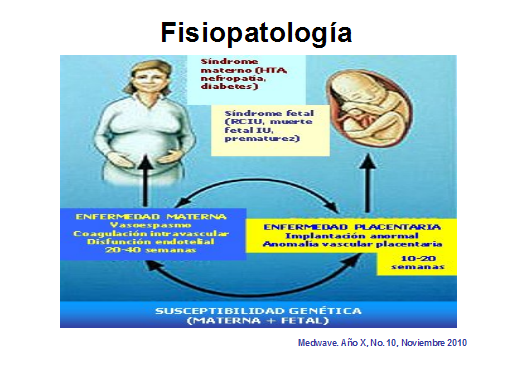
Fisiopatología Medwave. Año X, No. 10, Noviembre
2010
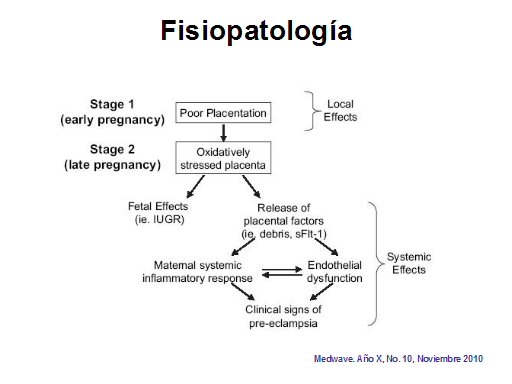
Fisiopatología Medwave. Año X, No. 10, Noviembre
2010

Fisiopatología Medwave. Año X, No. 10, Noviembre
2010

Signos de gravedad en la pre-eclampsia TA = 160/110 ó
más (o un incremento = 60/30 mm Hg.) Proteinuria — = 2
g/24h Trastornos neurológicos (cefalea persistente,
hiperreflexia con clonos, visión borrosa y escotomas)
Dolor en epigastrio Edema pulmonar Cianosis Oliguria Acido
úrico = 7mg/dl (339 mMol/L) Creatinina = 100 mmol /L
Trombocitopenia = 100 000 plaquetas Presencia de RCIU y/o
oligohidramnios Consenso de Obstetricia y Perinatología,
Ciudad de La Habana,2010

Pre-eclampsia agravada Síntomas y signos
neurológicos cefalea, náuseas, somnolencia
persistente, insomnio, amnesia, cambios en la frecuencia
respiratoria, taquicardia, fiebre, hiperreflexia patelar, clono,
zumbido de oídos, vértigos, sordera, alteraciones
del olfato, del gusto o de la vista (hemianopsia, escotomas,
amaurosis). Síntomas y signos gastrointestinales
Náuseas, vómitos, dolor epigástrico en
barra, hematemesis, ictericia. Síntomas y signos renales
Oliguria, hematuria y, excepcionalmente, hemoglobinuria. Consenso
de Obstetricia y Perinatología, Ciudad de La
Habana,2010

Eclampsia Presencia de convulsiones o coma o ambas,
después de la vigésima semana de gestación,
en el parto o en las primeras 48 horas del puerperio obliga a
plantear el diagnóstico de eclampsia. La certeza del
diagnóstico aumenta en presencia de los síntomas
descritos en la pre-eclampsia agravada. La hipertensión se
encuentra en el 85 % de los casos, el edema en el 75 % y la
proteinuria es también muy frecuente. Consenso de
Obstetricia y Perinatología, Ciudad de La
Habana,2010

Exámenes complementarios en la pre-eclampsia-eclampsia
Laboratorio a) Pruebas de Función Renal – Ácido
úrico -Creatinina y aclaramiento de creatinina
-Excreción de Calcio – Cuantificación de
proteínas en orina b) Pruebas de función
hepática -Transaminasas – LDH -Bilirrubina – Fosfatasa
alcalina c) Pruebas de coagulación -Plaquetas –
Fibrinógeno – Tiempo de Trombina y Tiempo Parcial de
Tromboplastina –Productos de degeneración de la fibrina
(PDF) d) Pruebas Hematológicas – Hemograma -Extendido de
sangre periférica e) Otras – Albúmina – Glicemia –
Fondo de ojo Estudios especiales – Ultrasonografía –
Pruebas de Bienestar Fetal – Doppler umbilical fetal – Marcadores
Bioquímicos y Biofísicos Arch Med Interna Mayo
2009; Vol. XXXI: Supl

Medwave. Año X, No. 10, Noviembre 2010

Conducta Tratamiento profiláctico Prevenir las Crisis
Convulsivas. Controlar la Hipertensión Arterial. Extraer
el Feto.

Profilaxis Empleo de elementos traza: Zinc y Cobre. Empleo de
vitaminas antioxidantes. Uso de dosis bajas de aspirina.
Suplementación con calcio. Marcadores biofísicos y
bioquímicos.

Estudio Venezolano: correlación entre la preeclampsia y
las alteraciones en los niveles séricos y tisulares de los
elementos traza: cinc (Zn) y cobre (Cu) Revista Universidad de
Los Andes. Vol. 9 Nº 1-4. 2003. Mérida.
Venezuela

Revista Universidad de Los Andes. Vol. 9 Nº 1-4. 2003.
Mérida. Venezuela

Revista Universidad de Los Andes. Vol. 9 Nº 1-4. 2003.
Mérida. Venezuela

Antioxidantes El estudio más importante es el de Lucilla
Poston, realizada en el año 2006 y reclutó
más de 1.000 pacientes. La evidencia fue absolutamente
contraria al uso de antioxidantes para la prevención de
este síndrome y en la actualidad no se dispone de estudios
bien diseñados y de suficiente magnitud que corroboren la
hipótesis del uso de vitaminas antioxidantes. Este
resultado se puede deber a dos factores. – El primero se refiere
a que el tiempo en que se administran los antioxidantes
podría ya ser muy tardío (a las 20 semanas de
gestación). – El segundo, que el tipo de población
sea disímil, planteándose el concepto de que no
todas las preeclampsias son iguales. Nivel de Evidencia: IV.
Grado de Recomendación: C Medwave. Año X, No. 10,
Noviembre 2010

Aspirina La revisión de Cochrane del año 2008, se
analizaron 59 estudios y 37.560 mujeres, muestra que existe 17%
de reducción del riesgo de preeclampsia. Lo importante es
el NNT “number needed to treat” . También
existe 8% de reducción en el parto prematuro, 14% de
muerte fetal y neonatal. Se realizó un estudio
aleatorizado consistente en administrar Aspirina a pacientes con
Doppler de arteria uterina anormal a las 23 semanas de
gestación . La conclusión fue que el tratamiento no
arrojó evidencia de efectividad. Este elemento es
importante, porque si se realiza un screening para preeclampsia a
las 22 semanas de embarazo, probablemente ya sea tarde para
administrar aspirina. A pesar de que el screening con Doppler es
bastante utilizado, no sirve para prevenir la preeclampsia debido
a que la fisiopatología ya está desencadenada.
Cualquier intervención a las 23 o 24 semanas será
ya tardío para evitar la preeclampsia. Un
metaanálisis llevado a cabo por el Grupo PARIS, donde se
evaluaron 31 estudios, se incluyeron a 32.217 pacientes, Los
agentes antiplaquetarios se asociaron con una disminución
del riesgo relativo de preeclapmsia. Los autores concluyeron que
los antiagregantes plaquetarios, constituidos mayormente por
aspirina en bajas dosis, presentan beneficios bajos a moderados
cuando se los utiliza en la prevención de la preeclampsia,
y que se requiere más información para evaluar
cuáles son las mujeres que tienen más
probabilidades de beneficiarse, cuándo debe iniciarse el
tratamiento y cuál es la dosis recomendable. Nivel de
Evidencia: III. Grado de Recomendación: B Medwave.
Año X, No. 10, Noviembre 2010

Recomendaciones de Uso Preeclampsia severa o eclampsia antes de
las 32 semanas (en embarazos anteriores). Restricción de
crecimiento intrauterino severo con o sin preeclampsia antes de
las 32 semanas (en embarazos anteriores). Antecedentes familiares
de preeclampsia o eclampsia. Síndrome
antifosfolípido obstétrico. Hipertensión
crónica severa y/o enfermedad renal. Nivel de Evidencia:
III. Grado de Recomendación: B Medwave. Año X, No.
10, Noviembre 2010

Calcio Dos estudios, uno publicado el año 1997 en el New
England Journal of Medicine, que mostró que la
suplementación con dos gramos de calcio no redujo la
incidencia de preeclampsia. Para reanalizar este aspecto, se
realizó el 2006 un nuevo estudio en pacientes con baja
ingesta de calcio, que evidenció que para preeclampsia en
términos generales no existe protección, pero
sí para eclampsia e hipertensión arterial severa
con crisis hipertensiva. Se concluye, que en población con
baja ingesta de calcio, el uso de calcio podría ser de
utilidad únicamente en caso que se administre antes de las
20 semanas de gestación. Nivel de Evidencia: Ib. Grado de
Recomendación: A Medwave. Año X, No. 10, Noviembre
2010.

Marcadores biofísicos y bioquímicos -Parra y cols:
sensibilidad y especificidad del Doppler a las 11-14 semanas y
22-25 semanas. La sensibilidad en pacientes preeclámpticas
a las 11-14 semanas fue sólo 25%, y a las 22-25 semanas la
sensibilidad alcanzó un 48%, mientras que en los casos de
preeclampsias severas sube a 66%. En consecuencia, a pesar de que
los marcadores biofísicos son un buen elemento, necesitan
de otros estudios para poder predecir adecuadamente la
preeclampsia. -Levine en el 2006, muestra algunos marcadores
bioquímicos como sFIt-1 que aumenta entre las 17 y 20
semanas en las pacientes que desarrollan preeclampsia, al igual
que el receptor soluble del VEGF y el PIGF. El problema es que
estos marcadores bioquímicos aparecen recién en el
segundo trimestre, por lo que son de poca utilidad. -Poon,
estudio respecto a marcadores endoteliales de primer trimestre,
como la PAPP, que demuestra menor nivel en las pacientes que
desarrollan preeclampsia. -Romero y cols: lo realizó en
relación a la PP13, que es otra molécula de
daño endotelial, que en las pacientes con preeclampsia
está bastante más baja que en pacientes normales. A
pesar que la sensibilidad y especificidad no son muy buenas
cuando se ocupa para todos los tipos de preeclampsia, mejora
bastante cuando se usa PP13 solamente para diagnóstico de
preeclampsia severa, sin embargo, no son ideales. -Estudio del
año 2007 demostró que el DNA libre fetal es de
origen placentario, avalado por múltiples trabajos; es
decir, se sabe que los niveles de DNA libre fetal presentes en la
circulación materna son de origen placentario. -Estudio
del año 2009 publicado en el American Journal of
Obstetrics and Gynecology muestra cómo los niveles de DNA
libre fetal están aumentados en pacientes que cursan con
preeclampsia y retardo del crecimiento intrauterino. Medwave.
Año X, No. 10, Noviembre 2010.

Marcadores biofísicos y bioquímicos -Una
publicación del año 2009, analiza los niveles de
DNA libre fetal a las 11 y 14 semanas, demostrando que en las
pacientes que desarrollaron preeclampsia y retardo del
crecimiento fetal severo, los niveles ya están elevados.
Son pacientes que van a desarrollar preeclampsia y tendrán
que ser interrumpidas antes de las 35 semanas, que ya tienen
isquemia y apoptosis a nivel placentario a las 11-14 semanas. Se
realizó una regresión logística que puso en
evidencia que en la medida que aumentan los niveles de DNA libre
fetal, también aumenta el riesgo de preeclampsia con
interrupción antes de las 35 semanas. -Poon en el 2009
plantea por primera vez la predicción certera de
preeclampsia. Los autores combinaron todas las herramientas y
factores: Doppler de arteria uterina; medición de la
presión arterial media entre las 11 y 14 semanas;
medición de PAPP y PIGF. Tras ello, desarrollaron un
algoritmo que mostró capacidad de predicción de
preeclampsia precoz con interrupción del embarazo antes de
las 32 semanas, con prácticamente un 100% de capacidad de
predicción a las 11-14 semanas. Medwave. Año X, No.
10, Noviembre 2010.

Prevenir convulsiones Tratamiento medicamentoso Sulfato de
magnesio ¿Cuándo usarlo?

Sulfato de magnesio El Magpie Trial Collaborative Group: ensayo
internacional de gran escala, en 175 hospitales en 33
países a nivel mundial, incluyeron a 10,141 mujeres con
preeclampsia. Las mujeres con preeclampsia que recibieron sulfato
de magnesio fueron 58% menos propensas a desarrollar eclampsia y
fueron 45% menos propensas a morir durante el parto . Este
estudio se agrega a la creciente evidencia de que el sulfato de
magnesio es el medicamento de elección para la eclampsia y
la preeclampsia. El colaborativo internacional que realiza este
estudio recomienda que los obstetras consideren el uso del
sulfato de magnesio para las mujeres con preeclampsia que
están consideradas bajo riesgo de padecer eclampsia.
Lancet. Junio 1, 2002 El estudio Colaborativo de Eclampsia
(Collaborative Eclampsia Trial), participaron 1.687 mujeres con
eclampsia de 27 hospitales de nueve países en desarrollo,
y el resultado fue que la droga podría prevenir la
eclampsia en mujeres con pre-eclampsia. Rev. Hosp. Mat. Inf.
Ramón Sardá 2002 Seis estudios clínicos,
participaron 11.444 mujeres compararon el sulfato de magnesio con
placebo o ningún anticonvulsivo o con otros
anticonvulsivos. Se comprobó que el riesgo de desarrollar
eclampsia se redujo a más de la mitad con la
utilización de sulfato de magnesio . El sulfato de
magnesio fue mejor que la fenitoína en la reducción
del riesgo de eclampsia (2 estudios clínicos, 2.241
mujeres), aunque se detectó un aumento en el riesgo de
cesáreas. También fue mejor que la nimodipina. La
Biblioteca Cochrane Plus, 2008 Número 4. Oxford

Usos bien definidos -Síndrome HELLP, aún en
ausencia de hipertensión arterial. -Todas las formas
clínicas de pre-eclampsia – eclampsia. Ante la
imposibilidad de predecir qué pacientes con pre-eclampsia
no agravada evolucionarán hacia las formas agravadas,
incluida la eclampsia convulsiva o comatosa. Nivel de Evidencia:
Ia. Grado de Recomendación: A Rev Clin Med
Fam v.2 n.5 Albacete oct. 2010

¿Qué niveles terapéuticos de sulfato de
magnesio se alcanzan en pacientes con pre-eclampsia severa?

Estudio sobre el uso de Sulfato de magnesio Rev. méd.
(Cochabamba) v.21 supl.1 Cochabamba set. 2010

Rev. méd.
(Cochabamba) v.21 supl.1 Cochabamba set. 2010

Otros anticonvulsivantes Difenilhidantoina (esquema de Ryan) –
Dosis: 15 mg/kg: 10 mg/kg inicial. 5 mg/kg a las 2 horas. –
Mantenimiento: 125 mg IV cada 8 horas y luego continuar por
vía oral 300-400 mgr día durante 10 días. –
Nivel terapéutico: 6-15 mg/dl. Diazepam – Las dosis a
utilizar son de 5 a 10 mg IV, seguido de una perfusión que
variará según el grado de conciencia de la paciente
(2-4 mg/h). Rev Clin Med
Fam v.2 n.5 Albacete oct. 2010

Controlar la Hipertensión Arterial. Hipotensores:
Hidralazina Labetalol clorhidrato Nifedipino Alfa metildopa
Atenolol Nivel de Evidencia: IA. Grado de Recomendación: A
Otra medicación: – Digitalización (ante cualquier
signo de insuficiencia cardiaca). – Diuréticos: si existe
edema pulmonar o insuficiencia cardiaca. Rev Clin Med
Fam v.2 n.5 Albacete oct. 2010

Conducta obstétrica Es necesaria la evacuación
uterina. Indicaciones para terminación del embarazo
(considerando la edad gestacional, madurez, y tamaño
fetal). Absolutas: a) Maternas: Convulsiones, Irritabilidad
cerebral, fallo cardiaco, Oliguria (< 20 ml/h),
Hipertensión incontrolable, Aumento de creatinina
plasmática en más del 50%, trombopenia (<
150.000), anemia microangiopática, clínica de
abruptio placentae. b) Fetales: Distress fetal. Relativas: a)
Maternas: Hipertensión grave, Dolor epigástrico,
Proteinuria severa. b) Fetales: Cese de crecimiento fetal. Rev
Clin Med
Fam v.2 n.5 Albacete oct. 2010

Criterios de ingreso en Unidad de Cuidados Intensivos: Edema
pulmonar agudo Hipertensión grave y rebelde al tratamiento
Oligoanuria grave Cardiopatía previa Síndrome de
dificultad respiratoria del adulto Signos de insuficiencia
cardiaca Disfunción renal o hepática
Coagulación intravascular diseminada Síndrome HELLP
(una vez tomada la conducta obstétrica) Irritabilidad
cerebral Coma Encefalopatía hipertensiva Signos de
focalización neurológica Empleo de nitroglicerina
Consenso de Obstetricia y Perinatología, Ciudad de La
Habana,2010

Errores que no deben cometerse en el manejo de la Preeclampsia
-Eclampsia. No se deben administrar diuréticos a pesar de
oliguria grave o anuria pues éstas son indicaciones para
terminar el embarazo. Sólo deben emplearse en ICC, Edema
Agudo de Pulmón y prueba de diuresis luego de estar
seguros que la paciente está bien hidratada. – No se debe
administrar Diazepam para detener las convulsiones. Este puede
producir apnea y facilita la broncoaspiración.
Además pasa al feto y le provoca depresión
respiratoria al nacer. – No se debe intentar el tratamiento
expectante en las pacientes con Preeclampsia Grave fuera de un
hospital especializado. – No se debe administrar Heparina pues el
riesgo de hemorragia intracraneal aumenta significativamente y no
mejora su pronóstico. Debe evitarse la
administración de Expansores de Volumen, como Dextrano o
Albúmina, ya que el daño endotelial de los
capilares permite el paso de estas moléculas de alto peso
molecular al espacio intersticial pulmonar causando así
Edema Pulmonar. Revista Mexicana de Medicina Crítica Y
TERAPIA INTENSIVA Vol. XXIII, Núm. 1. 2009.

¿Que Hacer?

1-Vigilancia prenatal temprana, sistemática e intencionada
que permita la identificación y el diagnóstico
temprano de pacientes con alto riesgo de desarrollar
complicaciones.2-Asistencia obstétrica hospitalaria de
calidad para el manejo de complicaciones
graves.3-Educación de la población para identificar
signos y síntomas de alarma. Revista Mexicana de Medicina
Crítica Y TERAPIA INTENSIVA Vol. XXIII, Núm. 1.
2009.
