- Introduccion
- Morfología
- Latrodectus Mactans (habitat, toxicidad,
efectos, etc) - Loxoscelismo (veneno,
cuadro clínico, tratamiento) - Referencias
bibliográficas
Las arañas de
verdadero interés
médico en el mundo pertenecen a los géneros
Phoneutria, Loxosceles, Latrodectus y Atrax, el primero de los
cuales se distribuye desde Costa Rica hasta
Bolivia. El
género
Atrax se encuentra en Australia, Nueva Guinea y las islas
Salomón. Loxosceles spp y Latrodectus spp son
arañas cosmopolitas. El accidente aracnídico en
América
es un problema de salud
pública en países como Chile, Estados Unidos y
Brasil, siendo
las mordeduras por Loxosceles spp más frecuentes en los
dos primeros países y por Phoneutria spp en Brasil. En
Colombia no
conocemos publicaciones sobre accidentes por
Loxosceles spp pero sí por Latrodectus spp en la primera
mitad del siglo XX, y relatos recientes (1990s) de accidentes por
Phoneutria spp en Antioquia.
La mordedura de araña en humanos se produce en
la mayoría de los casos en forma accidental frecuentemente
pasa desapercibida el primer momento ya que él
accidentando de inmediato lo relaciona con el piquete de
algún insecto. En nuestro país se estima que
existen más de 1700 especies diferentes de arañas
entre las tres más agresivas se encuentra Latrodectus
mactans mejor conocida como viuda negra, casampulga, araña
capulina, araña del lino, del trigo, del reloj de la muerte.
Más de 20000 son venenosas.
En Sudamérica las principales arañas
venenosas son
- Latrodectus mactans (araña del trigo,
viuda negra) - Loxosceles laeta (araña de los
rincones)
Las arañas poseen un esqueleto externo
compuesto principalmente por quitina y su cuerpo está
dividido en dos regiones o tagmas.
El prosoma o cefalotórax en el que se
encuentran de manera externa los quelíceros y los ganchos
inoculadores e internamente la glándula venenosa; los ojos
son entre 1 y 4 pares y según su posición y
número pueden servir para clasificar las arañas por
géneros. Los 2 pedípalpos que poseen seis segmentos
cada uno, el último de los cuales es el órgano
copulador del macho y externamente 4 pares de patas con 7
segmentos articulados cada una.
Los ganchos inoculadores en las arañas en el
infraorden Araneomorphae son cruzados como un par de tenazas y la
glándula venenosa se encuentra una parte en el
cefalotórax y otra parte en el quelícero, mientras
que en el infraorden Mygalomorphae los ganchos inoculadores
están ubicados de forma vertical oblicua y la
glándula venenosa se encuentra totalmenteen el
quelícero. La glándula venenosa es una estructura
compuesta por una parte muscular, una capa secretora y un
conducto secretor que desemboca al gancho inoculador.
Soumalainen3 estudió la estructura de la glándula
venenosa de 16 diferentes familias de arañas concluyendo
que no hay grandes diferencias entre estas.
La segunda región es el opistosoma o
abdomen, la cual generalmente no es segmentada y en ella se
encuentran los estigmas pulmonares, la hendidura genital, los
órganos reproductores, las hilanderas (normalmente seis) y
posteriores a éstas, el ano. Todas las arañas deben
considerarse como venenosas a excepción de unos pocos
géneros. Sin embargo, la
Organización Mundial de la Salud (OMS) considera cuatro
géneros de arañas de verdadero interés
médico por las manifestaciones clínicas y la
letalidad de sus venenos; tres de ellos pertenecen al infraorden
Araneomorphae, así: Latrodectus, familia
Theridiidae; Loxosceles, familia Loxoscelidae; Phoneutria,
familia Ctenidae. El cuarto género pertenece al infraorden
Mygalomorphae (Atrax, familia Hexathelidae).

Morfología externa de una
araña. Adaptado de Lucas S. Aranhas de Interés
Médico. Offset Instituto Butantan, Sao Paulo,
1992.

Fórmula ocular para la
identificación del género. A: Fórmula ocular
de Phoneutria spp B: Fórmula ocular de Latrodectus spp. C:
Fórmula ocular de Loxosceles spp. Adaptado de Lucas S.
Aranhas de Interes Medico. Offset Instituto Butantan, Sao Paulo,
1992.
Hasta hace unos años, se
creía que la única especie del
género Latrodectus de importancia médica era
Latrodectus mactans, pero luego del estudio de algunos
investigadores en este tema, se consideró a conjunto de
cuatro especies integrantes del grupo mactans.
En los últimos trabajos de esta
temática en Uruguay se
cita a Latrodectus mirabilis, integrante
de este grupo mactans. De acuerdo con los estudios
actuales de la sistemática de este género, parece
que dicho grupo debería ser revisado, por
lo cual se estima más
conveniente designar a los ejemplares de
Latrodectus hallados en Uruguay como pertenecientes a ese grupo,
hasta que estudios ulteriores permitan determinar claramente la o
las especies presentes.
DISTRIBUCIÓN GEOGRAFICA:
La viuda negra distribuida a través de casi
todo el mundo incluso en zonas de climas extremos.
HABITAT:
Habitan en zonas obscuras y
húmedas viven al aire libre, a
nivel del suelo, en zonas
llanas pueden vivir en el pasto ó en algunos cultivos (de
ahí su nombre en algunos lugares) ++- en zonas pedregosas
se pueden encontrar debajo de piedras sueltas, también
pueden instalarse en las proximidades de las casas, bordes de
ventanas, escombros.
AGENTE:
Proviene de la familia
Thriddidae Género Lactrodetus
Especies: mactans, hespeus, variolus, bishopi,
geometricus.
La especie localizada desde Canadá hasta la
Patagonia y en
casi todo nuestro país, en especial en climas
húmedos y extremos: L. mactans.
El nombre de viuda negra proviene de la costumbre
post-nupcial de las hembras de atacar y comerse al macho
después del apareamiento, construyen telas irregulares muy
densas y de hilos muy pegajosos. El saco ovígero (ooteca)
es de color pardo claro
y tiene la forma de una pequeña pera, que puede contener
hasta 150 huevecillos que tardan en eclosionar alrededor de 21
–25 días. Estas arañas en edad madura; tienen
de color negro lustroso, con el abdomen globoso muy desarrollado
en el cual se encuentra en el dorso una o varias manchas de color
rojo, y en el vientre una de color rojiza, amarillenta ó
blanquecina con forma de copa o reloj de arena.
En el momento del ataque en relación ala posición
que guarda, la hora del día de la agresión,
estación del año, y características
físicas de la araña nos hablan del riesgo a
desarrollar sintomatología de mayor o menor
severidad.
El cuerpo de la araña (cefalotórax)
tiene una longitud aproximada de 13-15 mm en las hembras y su
veneno es el responsable de la sintomatología de
envenenamiento en los humanos, mientras que el macho no llega a
medir arriba de 5 mm; menos robusto y su color es mas claro que
la hembra, su veneno es inocuo.
Inocula su veneno un fluido amarillento, oleoso, que
contiene 6 diferentes sustancias activas, en cantidades variables;
desde 0.1 a 0.5 mg a través de una uña larga
localizada en los queliceros.

TOXICIDAD:
La
latrotoxina su principal componente que actúa sobre las
terminaciones nerviosas produciendo dolor en el sitio de
lesión, en los ganglios linfáticos regionales.
Contiene además polipéptidos, enzimas tales
como hialuronidasa y ácido D-aminobutírico que
actúa sobre la acción
placa neuromuscular, alternando la cinética de los iones
de sodio y potasio en la sinopsis adrenergica, incrementando su
permeabilidad, lo que permite mayor liberación de
catecolaminas específicamente, con afección motora
por efecto de depleción de acetilcolina.
La alfalatrotexina que es neurotóxico provoca
liberación de acetilcolina en la corteza cerebral, placa
neuronal y sistema
ganglionar, con respecto al calcio con alteración en el
metabolismo
del mismo.
SINTOMATOLOGIA:
En general: se puede tardar hasta mas
de 1 hora en presentar síntomas que van desde dolor local,
hasta contracturas musculares, temblores finos corporales,
delirio, cólicos, taquicardia, arritmias y el llamado
abdomen o vientre en madera.
CUADRO CLINICO:
Difuso, con escasa reacción cutánea
inmediata, con irritabilidad. , Inquietud, dolor localizado.
En los ganglios linfáticos regionales, mal estado
general, fiebre,
sudoración y epifora considerables, de inicio sin datos importantes
de inflamación, con un área
pálida circunscrita con una línea eritematosa donde
se presenta hipoestesia ó anestesia. Nausea,
vómito,
constipación intestinal.
DATOS CLINICOS
NEUROLÓGICOS.
Tales como inquietud, irritabilidad, angustia que
puede llegar a psicosis
contracturas musculares, facie latrodectísmica descrita
por Maretic; rubefacción facial, gesto de dolor,
contractura muscular con trismus y blefaroconjuntivitis. El dolor
localizado en cintura escapular y pélvica por la
contractura muscular intenso.
DATOS CLINICOS CARDIOVASCULARES
Modificaciones en frecuencia cardiaca de ambos
extremos, así como alteración tensional,
retención aguda de orina y/o dolor torácico
opresivo.
GRADOS DE ENVENENAMIENTO
(POISINDEX)
GRADO I ó LEVE:
Dolor en sitio de lesión, eritema,
sudoración profusa, dolores generalizados columna
lumbosacra, en miembros inferiores mialgias, artralgias y dolores
musculares en miembros inferiores, sialorrea diaforesis mareos,
astenia, adinamia, hiperreflexia.
GRADO II ó MODERADO
Lo anterior con datos mas acentuados, más
diseña, epifora, diaforesis, cefalea, insuficiencia
respiratoria leve, espasticidad. Rigidez en extremidades,
calosfríos, calambres abdominales, de las extremidades con
presencia de espasmos, y contracturas musculares,
priapismo.
GRADO III ó SEVERA
Los datos anteriores mas intensos, midriasis,
ó miosis, confusión, delirio, alucinaciones,
retención urinaria, broncoconstricción severa,
espasticidad muscular generalizada, en abdomen (vientre en
madera) facies lactrodectísmica, diaforesis, insuficiencia
respiratoria más importante, hemólisis,
disautonomias con alteraciones tensionales y en frecuencia
cardiacas y respiratorias.
GRADO | CUADRO |
GRADO I | Dolor en sitio lesión, |
GRADO II | Cuadro anterior, acentuado Contractura, o rigidez |
GRADO III | Cuadro anterior acentuado, Trastornos de ritmo Cardiaco, |
EFECTOS INMEDIATOS:
Irritación local, dolor discreto, y/o pasar
desapercibido.
EFECTOS LOCALES:
Lesión puntiforme de 1-2 mm de distancia, con
dolor, eritema local, área blanquecina y discretamente
distérmico.
GRUPOS DE ALTO RIESGO:
Menores DE 5 años
Peso menor de 15 Kg
Cardiópatas, hipertensos, Portadores de otras
patologías complicadas
Insuficiencia respiratoria, circulatoria previas.
LABORATORIO Y GABINETE:
Ninguno especifico. Se tratara patologías
agregadas sistémicas, metabólicas, pero no existe
específicamente alguno que nos indique progresión
de lesión, la evolución es lo que orienta la
progresión del estadio.
DIAGNOSTICO DIFERENCIAL:
Abdomen agudo quirúrgico, Pancreatitis,
Víscera perforada, Tetanus, infarto agudo
miocardio, cólico renal, intoxicación alimenticia,
torsión tresticular.
TRATAMIENTO:
- ABC (Aeración, Ventilación,
Circulación)Metamizol 10 mg /Kg día.
Paracetamol 10-15 mg/Kg
Naproxeno disódico.
Meperidina (1-2 mg /Kg/día)
Morfina (0.01-0.02 mcg / Kg/día) IM - Analgésicos (control
del dolor)metocarbamol 10 mg / Kg IV en 5 –30 min
hasta cada 6 hrs.
Diazepam (0.2-0.4 mg /Kg) - Relajantes musculares
- Gluconato de Calcio (1-2 ml/ Kg) sin pasar de 10
ml lentamente y vigilar FC. - Antihipertensivos PRN desde nifedipina hasta
nitropresiato.toxoide tetánico. (0.5 ml IM
DU). - Protección antitetánica según
esquema y edad - Antibiótico: Derivados de
betalactámicos. - FABOTERAPIA: Suero Faboterápico Polivalente
antiarácnido: Modificado por digestión
enzimática, liofilizado y libre de albúmina con
capacidad neutralizante de 6000 DL 50 (Glándulas de
veneno de arácnido 1 dosis)
VIAS DE ADMINISTRACIÓN:
Ideal IV directa y diluida. De nos ser posible la
vía IM es una alternativa no optima, minimiza
efectividad.
La dosis en niños
pequeños tiende a ser mayor debido a la
concentración mas elevada del veneno por Kg peso corporal
o por m2sc.
ANTIVENENO:
Dosis variable según
grado de lesión, edad del paciente pero principalmente
dependiendo de la sintomatología.
Reservado principalmente a pacientes con
sintomatología presente desde leve-moderada ó
severa, alteraciones respiratorias y sintomatología que no
revierta a manejo con calcio, relajantes musculares y
analgésicos.
MEDIDAS GENERALES:
- Siempre es importante identificar al ejemplar,
corroborar se trate de viuda negra. - Tranquilizar a la victima y/o
familiares - Mantener al paciente en reposo y en una
posición cómoda - Si en necesario por estados de angustia o
nerviosismo inmovilizar la zona afectada en posición
funcional. - Ante la tumefacción ó edema de
miembro afectado elevarlo - Lavar la zona afectada con agua y
jabón. - Retire anillos, pulseras, prendas justas que
puedan comprometer la circulación. - Delimitar midiendo la lesión y control
posterior del ascenso continuo de la misma y de
signo-sintomatología.
LO QUE NO DEBE HACERSE EN UNA LESION POR MORDEDURA
DE VIUDA NEGRA
- NO UTILIZAR DESINFECTANTES O ANTISEPTICOS QUE
COLOREEN LA ZONA AFECTADA - NO EMPLEAR TORNIQUETES DE LA EXTREMIDAD
AFECTADA.
Si el paciente tiene torniquete deberá
aflojarse lentamente y retirársele mientras se
administra la faboterapia.
- NO HACER CORTES O SUCCIONAR SOBRE EL AREA
MORDIDA. - NO ES UTIL Y PODRÍAN CONDICIONAR
INFECCIONES AGREGADAS.
- Las arañas están distribuidas
ampliamente por el mundo, existiendo varias especies. La
más difundida en América del Sur y Chile es la
Loxosceles laeta, cuya mordedura es de alto poder
patógeno. - El cuerpo de Loxosceles laeta o "araña de
los rincones" o "araña casera" mide entre 8-12mm de
largo alcanzando con las patas extendidas hasta 45mm, 4-6mm de
ancho. - Es de color pardo oscuro o canela claro, siendo
más claro el cefalotórax en relación al
abdomen, con una mancha oscura en forma de violín, con
base dirigida hacia delante. - El cefalotórax tiene aspecto piriforme y en
su extremo anterior se ubican 3 pares de ojos simples, 2
laterales y uno anterior, formando un
triángulo. - Las hembras son de mayor tamaño y
más corpulentas que los machos, los cuales
además, se diferencian fácilmente por la
expansión sacciforme que presentan en el segmento distal
de los pedipalpos, que corresponde al receptáculo
seminal o espermateca. - Ha sido encontrada en un 41% de las viviendas
urbanas y 24% de las rurales en la zona central de
Chile.
HÁBITAT
- Son de hábitos domiciliarios y rurales,
sedentarias, solitarias, y de actividad
nocturna. - Se las encuentra cohabitando la vivienda humana
detrás de los muebles, cuadros u otros objetos que se
movilizan ocasionalmente y dentro de roperos o también
en las grietas de las paredes. En estos sitios, teje una tela
laxa, algodonosa y sucia, que le sirve de refugio durante el
día y hacia donde arrastra a las presas que captura.
Durante la noche abandona la tela y sale a la caza caminando
con cautela por las paredes en pos de las moscas y de otros
insectos que reposan a esas horas. - Los accidentes se producen al vestirse, cuando se
encuentra dentro de la ropa, durmiendo cuando la cama
está en contacto con la pared o al colocar la mano
detrás de muebles u otros objetos.

VENENO
- Es en parte proteico y
termolábil. - Tiene propiedad
necrotizante, hemolítica, vasculítica y
coagulante. - En promedio producen 0.1 mg de veneno por
estimulación eléctrica en el
cefalotórax. - En la piel provoca
graves alteraciones vasculares con áreas de
vasoconstricción y otras de hemorragia, que llevan
rápidamente a la isquemia local y a la constitución de una placa
gangrenosa. - El veneno de Loxosceles laeta induce la producción de β y a quinasas tales
como el regulador Expresado y Secretado de la activación
de linfocitos T normales (RANTES), la proteína
quimioatrayente de monolitos 1 (MCP-1), la IL-8 y el oncogen
relacionado a crecimiento de a (GRO-a) las cuales probablemente
estén participando en la aparición de la
dermonecrosis mediada por neutrófilos y linfocitos T.
Además, la activación del complemento lleva a la
liberación de C5b el cual es quimioatrayente para
neutrófilos y esto genera daño
celular en el sitio de la mordedura. - El veneno de Loxosceles spp. Produce
agregación plaquetaria por la unión de la
glicoproteína sérica amiloide P a la membrana de
la plaqueta en presencia de iones de Calcio, llevando
finalmente a una coagulación intravascular diseminada.
Todo esto contribuye al daño local por
obstrucción vascular, además de la
secreción de serotonina por las plaquetas activadas y la
inducción de quimiotaxis para los PMN
hacia el sitio de la mordedura. - Otro mecanismo que puede explicar la
activación plaquetaria es el daño que sufren las
membranas de las células
endoteliales por la acción de mataloproteinasa que
contiene el veneno, y esto lleva a una activación de la
coagulación con un consumo no
sólo de factores de la coagulación como el
fibrinógeno, sino de las plaquetas. - La falla renal puede ser inducida por la CID, pero
parece también estar ligada a la acción de
metaloproteinasas que degradan la matriz
extracelular y dañan la integridad de las membranas
basales de los vasos sanguíneos del riñón
resultando en hemorragias y en la Insufiencia Renal
Aguda.
CUADRO CLÍNICO
- La mordedura de araña es sólo en
defensa propia. Puede ocurrir durante todo el año, pero
más frecuente en la primavera y verano. Generalmente
ocurre al comprimirla contra la piel durante la noche cuando la
persona duerme
(38%) o al vestirse (32%) con ropa colgada por largo tiempo en
armarios. - La mordedura es frecuente en cara y
extremidades. - La araña es vista en un 80% de los casos e
identificada en un 13%. - Los cuadros producidos adopta 2 formas
clínicas:
- LOXOSCELISMO CUTÁNEO
- Con una frecuencia del 85%.
- Es habitualmente de comienzo brusco y en 3/4 de
los casos existe dolor urente, prurito local o dolor
indefinido; en el restante se presenta como aumento de
volumen. En
el transcurso de las horas adquiere características de
dolor franco y creciente. - Existen dos tipos de loxoscelismo
cutáneo: el necrótico (más frecuente) y
el edematoso (raro). - El loxoscelismo cutáneo necrótico
ocurre en un 75% de los casos y aparece en las primeras 24
horas. Se manifiesta por una placa violácea
"livedoide" de contornos y color irregulares, de
extensión y profundidad variables, con zonas
isquémicas pálidas y áreas
hemorrágicas, rodeada de un halo intenso de edema y
eritema. El signo "rojo", "blanco" y "azul" es típico
del loxoscelismo. Pueden instalarse vesículas y/o
bulas hemorrágicas. Se define en el curso de las
primeras 24 hrs. de evolución y se transforma,
dependiendo del daño, en una costra o en una escara,
la que se desprende en un plazo de 3 a 6 semanas dando origen
a una úlcera, que terminará de cicatrizar con o
sin secuelas, dependiendo del daño inicial, en plazos
variables (4-71 días).
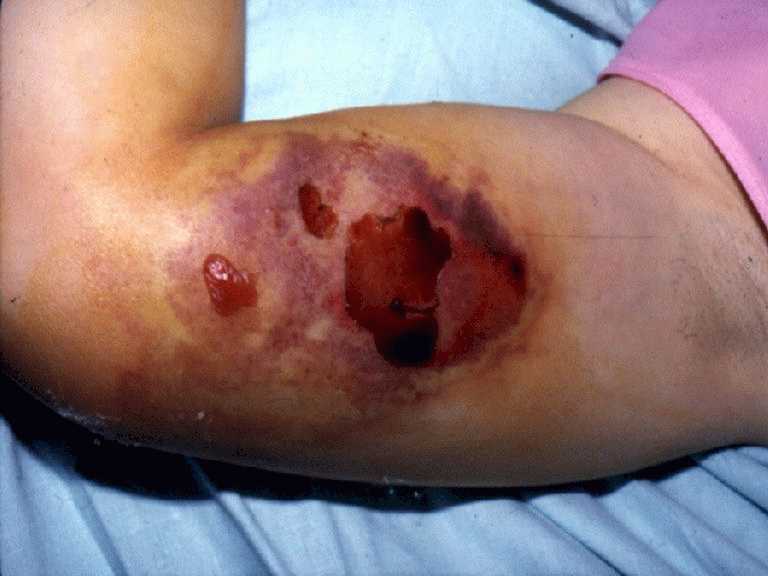
Loxoscelismo: Placa livedoide
en la cual asientan ampollas y una escara en
formación

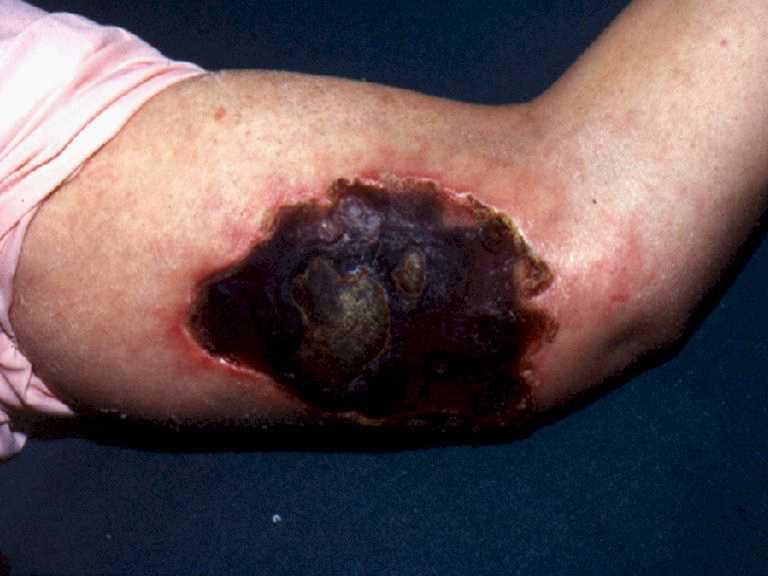
Loxoscelismo:
Extensa escara con desprendimiento parcial de sus
bordes.
- En ocasiones no es una placa livedoide la
primera manifestación del loxoscelismo, sino una placa
eritematosa (20%), que puede evolucionar a loxoscelismo
necrótico y más frecuentemente termina en un
proceso
descamativo. Un signo de pronóstico desfavorable es la
aparición de una erupción difusa
escarlatiniforme, morfiliforme, urticarial o petequial sobre
el área afectada, el tronco o áreas
flexurales. - El loxoscelismo cutáneo de predominio
edematoso ocurre en aproximadamente un 4% de las mordidas. Se
caracteriza por un gran edema deformante en la zona de la
mordedura, el que es habitulamente en la cara. Tiene el mejor
pronóstico de todas las lesiones. Habitualmente en
ambos tipos los síntomas generales son poco
importantes y frecuentes. Pueden existir febrículas,
malestar general y angustia. En general no existe
linfoadenopatía regional. - Las complicaciones incluyen la celulitis,
linfangitis, lesiones cutáneas similares a pioderma
gangrenoso, trombosis venosa, pérdida de función, rechazo de injertos.
Aparentemente no tienen relación con el sitio de
mordedura.

- LOXOSCELISMO
CUTÁNEO-VISCERAL
- Con una frecuencia del 15%.
- Es grave y de alta letalidad si no es
tratado. - Se inicia de manera similar al loxoscelismo
cutáneo puro, pero alrededor de las 12-24 hrs.
posterior a la mordedura, se inician síntomas,
signos y
complicaciones derivadas
principalmente de una hemólisis intravascular masiva:
fiebre alta y sostenida, anemia
violenta y progresiva, ictericia, hematuria, hemoglobinuria
que pueden conducir a insuficiciencia renal aguda (nefrosis
hemoglobinúrica), acidosis metabólica,
desequilibrio electrolítico, crisis
hipertensivas, arritmias. - Se agrava con compromiso multisistémico,
del sensorio y muerte. - Los exámenes de laboratorio muestran: anemia, plaquetopenia,
TP y TTPK aumentados, compromiso hepático, hematuria,
hemoglobinuria. - Es muy importante controlar cualquier tipo de
loxoscelismo durante la primeras 24 a 48 hrs.y estar atentos
a la aparición de síntomas y signos sugerentes
del cuadro visceral.
Según la tesis de
Loxoscelismo en niños: manifestaciones clínicas
entre los años 1964-1980 encontramos que se han
clasificado de acuerdo a la edad, lugar de procedencia,
manifestaciones clínicas tanto del Tipo Cutáneo
Simple como del Cutáneo-Visceral, entre otras, como lo
mostraremos a continuación.
Distribución de los casos
de Loxoscelismo según edad y sexo.
Departamento de Pediatría del HGBRDT de 1964 a
1980
EDAD | MASCULINO | FEMENINO | TOTAL | % |
LACTANTES | 3 | – | 3 | 13.6 |
PREESCOLARES | 4 | 4 | 8 | 36.4 |
ESCOLARES | 10 | 1 | 11 | 50 |
TOTAL | 17 | 5 | 22 | 100 |
Distribución de los casos
de Loxoscelismo según Procedencia. Departamento de
Pediatría del HGBRDT de 1964 a 1980
LUGAR DE | Nº | % |
TRUJILLO | 1 | 4.6 |
PUEBLOS JÓVENES | 14 | 63.6 |
* ESPERANZA | 5 |
|
* FLORENCIA DE | 5 |
|
* EL PORVENIR | 4 |
|
OTROS DISTRITOS | 5 | 22.7 |
OTRAS PROVINCIAS | 2 | 9.1 |
TOTAL | 22 | 100 |
Distribución de los casos
de Loxoscelismo según las circunstancias en que
ocurrió la mordedura. Departamento de Pediatría
del HGBRDT de 1964 a 1980
ACTIVIDAD | Nº | % |
Hacía | 1 | 4.5 |
Jugaba | 4 | 18.3 |
Dormía | 3 | 13.6 |
Estaba recostado en la | 3 | 13.6 |
No | 11 | 50 |
TOTAL | 22 | 100 |
Distribución de los casos
de Loxoscelismo según la zona corporal comprometida.
Departamento de Pediatría del HGBRDT de 1964 a
1980
ZONA DE | Nº | % |
CABEZA Y | 2 (3) | 9.1 |
TRONCO | 12 | 54.5 |
M. | 6 (12) | 27.3 |
M. | 2 (14) | 9.1 |
ABDOMEN | (6) |
|
R. | (3) |
|
(…) Datos
referenciales de la tesis: Loxoscelismo en Hospitales de
Trujillo 1980-1989: Aspectos Epidemiológicos y
Clínicos.
Distribución de los casos
de Loxoscelismo según Manifestaciones Locales.
Departamento de Pediatría del HGBRDT de 1964 a
1980
M. LOCAL | Nº | % |
DOLOR | 22/22 | 100 |
EDEMA | 22/22 | 100 |
ERITEMA | 12/22 | 54.5 |
PÁPULA | 5/22 | 22.7 |
VESÍCULA/FLICTENA | 9/22 | 40.1 |
EQUIMOSIS | 17/22 | 77.3 |
ESCARA | 7/22 | 31.8 |
ÚLCERA | 5/22 | 22.7 |
Distribución de los casos
de Loxoscelismo Cutáneo Simple según
Manifestaciones Generales. Departamento de Pediatría del
HGBRDT de 1964 a 1980
M. GENERALES | Nº | % |
FIEBRE | 6/6 | 100 |
IRRITABILIDAD | 3/6 | 50 |
TAQUICARDIA | 3/6 | 50 |
VÓMITOS | 3/6 | 50 |
MEG | 2/6 | 33.3 |
NÁUSEAS | 1/6 | 16.7 |
ANSIEDAD | 1/6 | 16.7 |
Distribución de los casos de
Loxoscelismo Cutáneo-Visceral según Manifestaciones
Generales. Departamento de Pediatría del HGBRDT de 1964 a
1980
M. GENERALES | Nº | % |
FIEBRE | 15/19 | 93.8 |
TAQUICARDIA | 12/16 | 75.0 |
MEG | 11/16 | 68.8 |
IRRITABILIDAD | 9/16 | 56.3 |
VÓMITOS | 9/16 | 56.3 |
SOMNOLENCIA | 6/16 | 37.5 |
NÁUSEAS | 3/16 | 18.6 |
ANSIEDAD | 3/16 | 18.6 |
Distribución de los casos
de Loxoscelismo en los Diferentes Hospitales de Trujillo entre
1980 a 1989
HOSPITALES | Nº |
HBT | 20 |
HRDT | 27 |
IPSS-TRUJILLO | 5 |
- De 120 casos registrados sólo se tomaron
en cuenta los mencionados porque fueron identificados tanto
por clínica, identificación de araña y
las Historia
Clínicas completas.
DIAGNÓSTICO
DIFERENCIAL
- Picadura o mordedura de otros
artrópodos. - Síndrome de Steven
Jonson. - Necrosis epidérmica
tóxica. - Eritema nodoso o multiforme.
- Herpes simple infectado
crónico. - Herpes zóster.
- Úlcera diabética.
LABORATORIO
- No existen exámenes de laboratorio que
confirmen el diagnóstico. - Es importante determinar y
monitorizar: - Hemólisis, hemoglobinuria (hemograma
con recuento de plaquetas). - Hematuria (sedimento
urinario). - Tiempo de Protrombina, Tiempo de
Tromboplastina y Test de
función renal (úrea /
creatinina).
- Hemólisis, hemoglobinuria (hemograma
TRATAMIENTO
- El uso de suero antiloxosceles debería
ser el tratamiento de elección. El antídoto es una solución
inyectable de inmunoglobulinas específicas,
purificadas y concentradas, obtenidas de suero de equinos
hiperinmunizados con veneno de Loxosceles Sin embargo, en la
práctica existen importantes limitaciones: el suero se
debe emplear lo más rápido posible, durante las
2 ó 4 horas posteriores al accidente, lo cual no
siempre es fácil. La acción del veneno es tan
rápida y poderosa, que nada o muy poco se obtiene con
la aplicación tardía de la sueroterapia, pues
ya está todo el daño establecido y la
evolución posterior de las lesiones será el
simple progreso de sus secuelas. - En su reemplazo se emplean
antihistamínicos, como tratamiento de base en los
casos cutáneos puros, y de antihistamínicos,
corticoides y todas las medidas antishock y de
restauración eritrocitaria, en los casos
viscerales. - Manejo del dolor con
analgésicos. - En los casos cutáneos puros, se
recomienda iniciar el tratamiento con antihistamínicos
inyectables (como el maleato de clorofenamina de 0.4
mg/kg/día en 4 dosis o de dextroclorofenamina, en
dosis de 0.15 mg/kg/día) durante el tiempo necesario
hasta la desaparici6n del dolor y del edema y la
delimitación de la necrosis. - El tratamiento local, con aseo de las lesiones y
extracción de los fragmentos necróticos, es el
de cualquier úlcera cutánea. En los casos
cutáneo-viscerales, el tratamiento implica la
hospitalización del paciente y la terapia antishock de
urgencia. Las transfusiones sanguíneas, la
oxigenoterapia, la hidratación, la corrección
de la anuria y el bloqueo renal son necesarios muchas veces.
Como tratamiento antitóxico, se ha preconizado el
empleo
urgente de corticoides inyectables en dosis de 200 a 400 mg
de hidrocortisona, seguidas de 40 a 60 mg de prednisona
diarios durante 4 ó 7 días y, luego, de
antihistamínicos. Entre los tratamientos de urgencia
utilizados con buenos resultados está la
exanguinotransfusión, que sirve para eliminar los
restos celulares y los productos
tóxicos provocados por la hemólisis; de esa
manera, se bloquea el mecanismo inicial básico de todo
el proceso cutáneo-visceral. - Dapsona: Las sulfonas son potentes inhibidores
de la quimiotaxis de los neutrófilos. Su
aplicación ha logrado reducir la destrucción
masiva del tejido local afectado por la mordedura de
Loxosceles spp; sin embargo, sus fuertes reacciones
secundarias tales como hemólisis, agranulocitosis y
síntomas de hipersensibilidad al medicamento (fiebre,
náuseas, vómito, linfadenopatía,
leucopenia y síndrome mononucleósico), limiten
su uso. La dosis es de 50-100 mg/día, máximo
200 mg 2 veces/día, durante 10-25
días. - Colchicina: 1,2 mg vía oral, seguido de
0,6 mg c/2 horas por 2 días y luego 0,6 mg c/4 horas
por dos días más. Inhibe la infiltración
por PMN, y pueden ser efectivas en detener la rápida
progresión de la necrosis
cutánea. - Oxígeno hiperbárico: El uso de
oxígeno hiperbárico ha sugerido
también que el daño local es secundario a la
adhesión de los PMN a la pared del vaso
sanguíneo. El tratamiento consiste en la
aplicación de oxígeno a 2 atmósferas de presión por 60 a 90 minutos dos veces
al día (6 sesiones), siendo observada una
mejoría en la necrosis cutánea tanto en humanos
como en animales. - Excisión quirúrgica: Como en otros
tipos de accidentes animales venenosos que producen necrosis
en el sitio de la mordedura, la excisión
quirúrgica temprana de la lesión ulcerada es
uno de los tratamientos recomendados. Parece que la
cicatrización es mejor con el manejo conservador
inicial, posterior debridamiento e injerto.

Loxoscelismo: Ulcera a las tres
semanas
- HERMOZA MOGOLLÓN, Miguel Angel. Tesis:
Loxoscelismo en niños manifestaciones clínicas
1964-1980. UNT. - JAVE GÁLVEZ, Luis Manuel. Tesis:
Loxoscelismo en Hospitales de Trujillo 1980-1989. Aspectos
epidemiológicos y clínicos.
UNT. - QUINTANA CASTILLO, Juan Carlos. OTERO
PATIÑO, Rafael. Envenenamiento aracnídico en
las Américas. Revisión de Temas, Vol.5,
Número 13, Mayo 2002, 1-9pp. - Thomas P. Forks, DO, PhD, From the Department of
Family Medicina,
The University of Mississippi Medical Center, Jackson. (J Am
Board Fam Pract 13(6):415-423,2000).
PÁGINAS WEB
CONSULTADAS
[URL 01]:
ida /frames/ medioFrame.html
[URL 02]: http://www.aps.org.ar/Contenidos/Publicaciones.htm
[URL 03]:
http://www.umm.edu/surgeries_spanish/presentations/10013815024.htm
[URL 04]: http://pcs.adam.com/imagepage/2582.htm
[URL 05]:
http://www.siicsalud.com/des/des031/03307003.htm
[URL 06]: http://www.geocities.com/citver/viboras2.html
[URL 07]: http://www.uninet.edu/tratado/c101202.html
Trabajo enviado por:
David Rodríguez Díaz 1,
Julio Mogollón Rodríguez1, Johany
Guevara Zavaleta1, Angela Rodríguez
Díaz1, Cynthia Eslava Alzamora1,
Dr. Fausto Valdivia Mestanza2.
1 Alumnos del VI Año de la
Facultad de Medicina de la Universidad
Privada "Antenor Orrego". Trujillo –
Perú.
2 Médico Pediatra. Asistente del
Servicio de
Pediatría del Hospital IV "Víctor Lazarte
Echegaray". Docente de la Facultad de Medicina de la
Universidad Privada "Antenor Orrego". Trujillo –
Perú.
Correspondencia a:
