Prevalencia, pronóstico y tratamiento de la fibrilación auricular en la disfunción ventricular
Hospital Hermanos
Ameijeiras.
- Resumen
- Prevalencia de la FA en la
IC - Pronóstico de la FA en
la IC - Tratamiento de la FA en
pacientes con IC
La fibrilación auricular ( FA) es la arritmia
más frecuente en la práctica clínica,
aumenta con la edad y se asocia frecuentemente con la
insuficiencia cardiaca ( IC). Esta condición puede ser la
causa o la consecuencia de la misma. Los estudios sobre el
pronóstico de la FA en la IC son variables,
aunque algunos sugieren que la FA no afecta la mortalidad, los
más grandes y recientes trabajos apuntan a que la FA en
pacientes con disfunción del ventrículo izquierdo
(VI) es un factor de riesgo
independiente sobre la misma. Dos estrategias se
desarrollan para el tratamiento de la FA: el control del ritmo
y el control de la frecuencia cardiaca (FC), ambas estrategias
tienen sus ventajas y desventajas en pacientes con mala función
ventricular. Parece que la amiodarona y el dofetilide son
las drogas de
elección para el tratamiento de ambas condiciones y se
puede controlar la FC también con la digoxina y los
B-Bloqueadores del tipo carvedilol, los antiarrítmicos del
la clase I y el
sotalol deben ser evitados ya que se ha demostrado que aumenta la
mortalidad. Otras opciones terapéuticas no
farmacológicas son la ablación con catéter
en la desembocadura de las venas pulmonares lo cual no ha sido
exitoso en los casos de IC y la ablación del nodo AV con
la colocación de un marcapaso cuando no se pueda controlar
la frecuencia ventricular.
Prevalencia de
la FA en la IC.
La FA y la IC se presentan cada una por si solas en el
1- 2% de la población general y su prevalencia se
incrementa con la edad. Ambas condiciones pueden ser causa y
consecuencia de ellas mismas. Esta es la arritmia más
común en la práctica clínica, responsable
del 35% de todas las arritmias. Afecta a mas del 5% de las
personas mayores a 65 años.(1-3) y en la década
pasada se duplicó el número de descargas
eléctricas por dicha arritmia.(4)
La IC afecta el 50% de los pacientes con FA,(7) mientras
que la prevalencia de la FA se incrementa con la severidad de la
IC. (6-9)
Recientes datos del estudio
Framiingham (13) indican que la IC duplica 4.5 a 5.9 el riesgo de
tener una FA para hombres y mujeres respectivamente.
En el siguiente gráfico observamos como los
estudios SOLVD (6), DIAMOND-CHF (9), CHF-STAT (14) y CONSENSUS
(8), muestran como a medida que empeora la clase funcional
según la NYHA aumenta la prevalencia de la FA. No todos
los estudios sobre IC muestran la prevalencia de la
FA.

Ilustración 1. PREVALENCIA (%) DE LA FA EN
PACIENTES CON IC
En la población general el riesgo de mortalidad
asociada a la FA está bien documentado, (17) mientras que
el impacto de la misma en pacientes con disfunción del VI
es menos claro y con estudios controversiales. Un incremento del
riesgo de muerte se ha
encontrado en pacientes con FA e infarto del
miocardio reciente. (18-22)
En viejos y pequeños estudios de pacientes con
IC, la FA ha sido relacionada con efectos adversos, (23,24) con
efectos insignificantes (25-30) y con efectos beneficiosos. (31)
Sin embargo, en la década pasada un número de
grandes trabajos en pacientes con IC fue extendido a nuestros
conocimientos en el campo de evaluar el impacto de la FA en la
mortalidad.
Dos estudios reportaron el no incremento de la
mortalidad, (16,32) mientras tres muestran que la FA puede ser un
factor de riesgo independiente para la misma.
(15,33-35)
El análisis de Carson y colaboradores (41) en
el estudio V-HeFT, (Vasodilatador in Herat Failure Trials) indica
que la FA no incrementa la morbilidad y la mortalidad, sin
embargo este estudio retrospectivo se realizo en pacientes con IC
de ligera a moderada, y los pacientes con FA en el estudio V-HeFT
II tuvieron la fracción de eyección (FE) del VI
significativamente alta con relación aquellos sin
FA.
Más recientemente Crijns y colaboradores (16)
examinaron 409 pacientes del estudio PRIME II con IC moderada o
severa, comparando pacientes con ritmo sinusal (n=325) y con FA
(n=84). La mortalidad global fue mas alta en pacientes con FA
(60%) que en aquellos con ritmo sinusal (47%); (p = 0.04).
Después de ajustada diferentes variables, la presencia de
FA no se relacionó grandemente al incremento de la
mortalidad.
Middlekauff y col. (35) evaluó la relación
de la FA sobre la supervivencia global y muerte súbita en
390 pacientes con IC avanzada y mostró que la
supervivencia al año fue peor para la FA que para los
pacientes con ritmo sinusal (52% vs 71% ; p = 0.001).
Un retrospectivo análisis (34) del SOLVD muestra que
pacientes con FA basal tuvieron mayor mortalidad por todas las
causas (34% vs 23%; p < 0.001), muerte debido a fallo de bomba
(16% vs. 9.4%; p < 0.001) y como punto final tuvieron mayor
cantidad de muerte y hospitalización por IC (45% vs. 33%;
p < 0.001) en relación con los que no la
tenían.
En análisis multivariables, la FA permanece
asociada significativamente con todas las causas de mortalidad
(riesgo relativo [RR], 1.34; 95% de intervalo de confianza, 1.12-
1.62; p=0.002).
En el DIG trial (15) 866 pacientes (11.1%) desarrollaron
taquicardia supraventriculares, y los mismos se asociaron a alto
riesgo de mortalidad total (RR, 2.45 ; p=0.0001) y ataques
cardiacos ( RR, 2.37; p=0.0001).
Finalmente Wyse y col. (36) en el estudio AVID, indica
que la FA fue un factor de riesgo independiente (p=0.019) para el
incremento de la mortalidad en los 2848 pacientes estudiados (718
con FA).
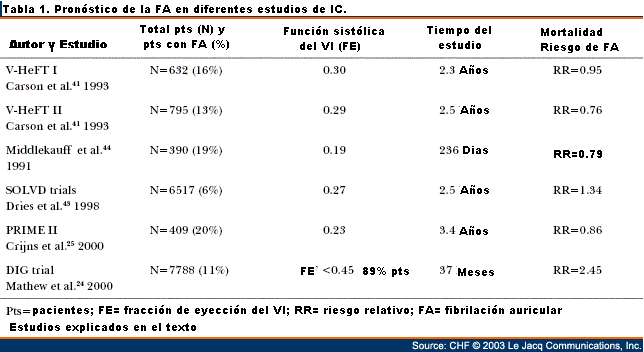
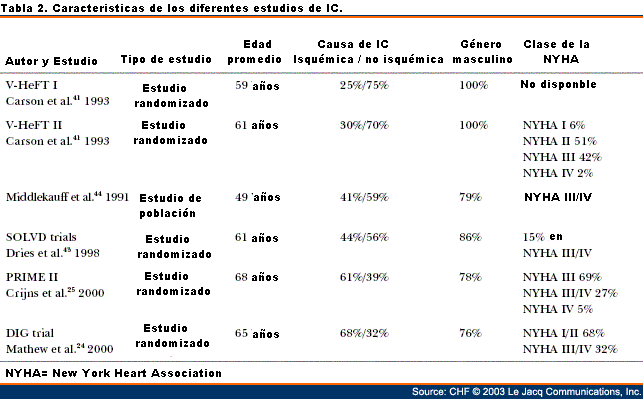
En la tabla 1 y 2 mostramos las características
de los trabajos anteriormente explicados y los mismos sugieren
que la FA es de importancia pronostica en pacientes con menos
síntomas severos en los estudios poblacionales, mientras
que en los estudios randomizados los pacientes con clase
funcional III-IV no son afectados adversamente por la FA. Datos
originados de estudios randomizados pueden resultar en potentes
perjuicios
En resumen, los estudios sobre el riesgo de la FA en la
IC son altamente variables. Aunque algunos estudios sugieren que
la FA no afecta la mortalidad, los mas grandes y recientes
trabajos apuntan que la FA en pacientes con IC es un factor de
riesgo independiente sobre la mortalidad
Tratamiento de la FA en pacientes con
IC.
El objetivo en el
tratamiento de la FA con disfunción del VI es el alivio de
los síntomas de la IC, mejorar la hemodinámica y la
capacidad funcional, así como reducir el riesgo de
mortalidad, incluyendo el riesgo de embolismo.
En esta revisión no trataremos el asunto del
embolismo, pero se sabe que la IC es un riesgo adicional de
tromboembolismo en combinación con la FA y por tanto todos
los pacientes que tengan esta asociación tienen criterio
de anticoagulación de por si . (12)
Para el tratamiento de los síntomas de esta
arritmia tenemos dos opciones:
- Control del ritmo. Cardioversión a ritmo
sinusal y mantener el mismo por el mayor tiempo
posible con la ayuda de drogas
antiarrítmicas. - Control de la frecuencia cardiaca. Reducir la
respuesta ventricular a una frecuencia cardiaca aceptable
durante el reposo y el ejercicio que cause alivio o
reducción de los síntomas, sin intentar la
cardioversión a ritmo sinusal.
Es posible conseguir nuestro objetivo con cualquiera de
las dos estrategias de tratamiento.
Algunos estudios (37) muestran que la
cardioversión a ritmo sinusal y el uso de drogas
antiarrítmicas frecuentemente resulta en un mejoramiento
de la función cardiaca en pacientes con función
ventricular reducida. Recientemente se demostró que la
cardioversión a ritmo sinusal y el mantenimiento
de este con bajas dosis de amiodarona mejora la tolerancia al
ejercicio , (38) pero estos requieren significativamente mas
hospitalización.
Simultáneamente el control de la frecuencia
cardiaca con B-bloqueadores y digoxina mejora el funcionamiento
cardiaco y controla adecuadamente la frecuencia cardiaca.
(39)
Sin embargo ambas estrategias tienen desventajas y esto
está actualmente ignorado, por tanto hay que escoger la
más adecuada con tal de mejorar el resultado final del
paciente.
La desventaja de controlar el ritmo es que incluye
numerosas cardioversiones eléctricas con corriente
continua y tratamientos antiarrítmicos
prolongados.
El tratamiento antiarrítmico lleva a riesgo de
efectos adversos cardiacos y extracardiacos. Todos los
antiarrítmicos disponibles tienen el potencial de inducir
serias arritmias ventriculares, y los efectos
proarrítmicos llevan a un probado riesgo de muerte. En
pacientes con IC, particularmente los antiarrítmicos de la
clase I deben ser evitados. Largos periodos usando agentes de la
clase I para el control de la FA ha sido seriamente cuestionado
porque estudios retrospectivos (10,11) sugieren que incrementan
la mortalidad.
En el estudio SPAF, Flaker y colaboradores (10) reportan
que los pacientes con IC tratados con
drogas antiarrítmicas tienen un riesgo relativo de muerte
cardiaca de 4.7 comparados con pacientes que no son tratados con
antiarrítmicos. Pacientes sin historia de IC no
incrementan el riesgo de mortalidad cardiaca durante la terapia
antiarrítmica.
La amiodarona parece ser efectiva en mantener el ritmo
sinusal, (40) aunque estudios controlados están ausentes
en pacientes con IC. Una ventaja atractiva de la amiodarona es
que esta tiene la frecuencia mas baja de efectos
proarrítmicos en comparación con otros agentes (41)
y solo la amiodarona ha sido reportada en tener un impacto
beneficioso sobre la sobreviva de los pacientes.
(42,43)
En un análisis combinado (42) de 13 estudios
controlados (6553 pacientes con fracción de
eyección aproximada de 31%) tuvieron una reducción
de la mortalidad estadísticamente significativa con
amiodarona (reducción del 13%; p=0.03) y fue altamente
significativa (29%; p=0.003) la reducción de muerte por
arritmia. La desventaja de este medicamento es el serio potencial
efecto colateral extracardiaco, lo cual demanda un
control frecuente de los pacientes.
El los últimos años el dofetilide aparece
como nueva droga efectiva
en pacientes con FA asociada a disfunción del VI. El
estudio DIAMOND-CHF (9,46) diseñado para evaluar la
eficacia y
seguridad de la
misma en pacientes con IC que tuvieron un infarto del miocardio
reciente demuestra la efectividad de este medicamento.
La eficacia del dofetilide en restituir el ritmo sinusal
en estos pacientes con FA fue sorprendentemente buena. De 391
pacientes con FA el 12% de los tratados con dofetilide tuvieron
conversión a ritmo sinusal comparados con el 1% de los
tratados con placebo en el primer mes. Después del
año, un total de 44% de los pacientes tratados con esta
droga tuvieron conversión a ritmo sinusal sin
cardioversión eléctrica con relación al 13%
de los que recibieron placebo. El dofetilide fue también
efectivo en mantener el ritmo después de la
cardioversión, los pacientes que tenían ritmo
sinusal al inicio de este estudio randomizado tuvieron menos
incidencia de FA y se observó alivio de los
síntomas de la IC no explicados por la prevención
de la FA sin un beneficio sobre la mortalidad.
El estudio DIAMON-CHF plantea que el dofetilide puede
ser usado con seguridad para convertir la FA en ritmo sinusal en
pacientes con IC, también sirve para mantener el ritmo
sinusal después de la cardioversión
eléctrica, medicamentosa o espontánea, así
como para controlar la frecuencia ventricular de la FA. Sin
embargo, puede ocasionar en el 3.3% de los casos
prolongación del QT, TV polimórfica y torsada de
point, y está contraindicada en la insuficiencia
renal ya que se elimina por los
riñones.(47)
Otras drogas usadas en tratamiento de la FA son los
B-bloqueadores, es conocido el beneficio de los B-bloqueadores
para controlar la respuesta ventricular en la FA, el estudio
SWORD (48) mostró un incremento de la mortalidad con el
uso del sotalol. Sin embargo, en el estudio COPERNICUS (49) el
carvedidol redujo la mortalidad en un 35% (p=0,0013) en pacientes
con IC grado IV. Un análisis retrospectivo de José
y col. (50) donde se estudiaron 336 pacientes con FA e IC , 184
usaron carvedilol y 152 con placebo, encontraron una
mejoría del 10% de la FE en el grupo que
recibió carvedidol con relación al 3% en los que
recibieron placebo. También el número de muerte y
hospitalización fue menor en los que recibieron carvedidol
con relación al placebo (7% vs 19%). Por lo tanto, el
bloqueo B en el contexto de la IC grave tiene una profunda
importancia terapéutica. En la IC asociada a la FA
está por determinar si el bloqueo B inducirá tal
efecto sobre la mortalidad.
La desventaja de controlar solamente la frecuencia
cardiaca es que aunque el control de la frecuencia ventricular
como primera estrategia de
tratamiento en la FA está extensamente usada en la
práctica médica, la optima y adecuada frecuencia
para la FA está indefinida y una evaluación
a largo plazo del control de la misma por las drogas comunes no
ha sido investigado sistemáticamente. (44,45)
También largo tiempo de anticoagulación es
obligatorio en los pacientes en que solo se controla la
frecuencia cardiaca.
Una comparación entre el control del ritmo y el
control de la frecuencia cardiaca en pacientes con FA e IC no ha
sido bien estudiada, futuros estudios compararán ambas
estrategias
El AF-CHF trial es un estudio que se encuentra en marcha
y debe concluir en el 2005, el mismo es randomizado,
multicéntrico (100 centros de Canadá, EUA y
Europa), en
1450 pacientes con IC e historia significativa de FA, para
comparar el control del ritmo usando cardioversión
eléctrica y amiodarona primaria o controlar la frecuencia
con digoxina y beta- bloqueadores, y donde el punto final
será la mortalidad cardiovascular.
Dentro de otros métodos
terapéuticos no farmacológicos para la FA
está la ablación por radiofrecuencia con
catéter. Cuando el origen de la FA puede ser localizado,
generalmente en el ostium de las venas pulmonares se puede
realizar la ablación de dicho foco, pudiendo evitar la
recurrencia hasta en un 90% de los casos.
De este modo la ablación por catéter
electrodo puede hacerse una rutina para la FA de origen focal.
Sin embargo, aplicar esta técnica a pacientes con IC en
quienes el sustrato de la FA puede estar asociado a un origen
más complejo no parece efectiva.(51)
Y por último, otro método no
farmacológico a tener en cuenta en pacientes con FA
asociada a IC y en quienes no es posible controlar la frecuencia
cardiaca con medicamentos, es la ablación del nodo AV con
la implantación de un marcapaso permanente..
1. Kannel WB, Abbott RD, Savage DD, y col. Epidemiologic
features of chronic atrial fibrillation: the Framingham study. N
Engl J Med. 1982;306:1018–1022.
2. Krahn AD, Manfreda J, Tate RB, y col. The natural
history of atrial fibrillation: incidence, risk factors, and
prognosis in the Manitoba Follow-Up Study. Am J Med.
1995;98:476–484.
3. Onundarson PT, Thorgeirsson G, Jonmundsson E, y col.
Chronic atrial fibrillation—epidemiologic features and 14
year follow-up: a case control study. Eur Heart J.
1987;8:521–527.
4. Braunwald E. Shattuck lecture—cardiovascular
medicine at the turn of the millennium: triumphs, concerns, and
opportunities. N Engl J Med. 1997;337:1360–1369.
5. Jordaens L, Trouerbach J, Calle P, y col. Conversion
of atrial fibrillation to sinus rhythm and rate control by
digoxin in comparison to placebo. Eur Heart J.
1997;18:643–648.
6. The SOLVD Investigators. Effect of enalapril on
mortality and the development of heart failure in asymptomatic
patients with reduced left ventricular ejection fractions. N Engl
J Med. 1992;327:685–691.
7. Deedwania PC, Singh BN, Ellenbogen K, y col.
Spontaneous conversion and maintenance of sinus rhythm by
amiodarone in patients with heart failure and atrial
fibrillation: observations from the Veterans Affairs Congestive
Heart Failure Survival Trial of Antiarrhythmic Therapy
(CHF-STAT). The Department of Veterans Affairs CHF-STAT
Investigators. Circulation. 1998;98: 2574–2579.
8. Swedberg K, Remes J, and the CONSENSUS Trial Study
Group. Effects of enalapril on mortality in severe congestive
heart failure. Results of the Cooperative North Scandinavian
Enalapril Survival Study. N Engl J Med.
1987;316:1429–1435.
9. Torp-Pedersen C, Moller M, Bloch-Thomsen PE, y col.
Dofetilide in patients with congestive heart failure and left
ventricular dysfunction. Danish Investigations of Arrhythmia and
Mortality on Dofetilide Study Group. N Engl J Med.
1999;341:857–865.
10. Flaker GC, Blackshear JL, McBride R, y col.
Antiarrhythmic drug therapy and cardiac mortality in atrial
fibrillation. The Stroke Prevention in Atrial Fibrillation
Investigators. J Am Coll Cardiol.
1992;20:527–532.
11. Coplen SE, Antman EM, Berlin JA, y col. Efficacy and
safety of quinidine therapy for maintenance of sinus rhythm after
cardioversion. A meta-analysis of randomized control trials.
Circulation. 1990;82:1106–1116.
12. Fuster V, Ryden LE, Asinger RW, y col. ACC/AHA/ESC
Guidelines for the Management of Patients With Atrial
Fibrillation: executive summary. A Report of the American College
of Cardiology/American Heart Association Task Force on Practice
Guidelines and the European Society of Cardiology Committee for
Practice Guidelines and Policy Conferences (Committee to Develop
Guidelines for the Management of Patients With Atrial
Fibrillation) Developed in collaboration with the North American
Society of Pacing and Electrophysiology. Circulation.
2118–2150.
13. Kannel WB, Wolf PA, Benjamin EJ, y col. Prevalence,
incidence, prognosis, and predisposing conditions for atrial
fibrillation: population-based estimates. Am J Cardiol.
1998;82:2N–9N.
14. Singh SN, Fletcher RD, Fisher SG, y col. Amiodarone
in patients with congestive heart failure and asymptomatic
ventricular arrhythmia. Survival Trial of Antiarrhythmic Therapy
in Congestive Heart Failure. N Engl J Med.
1995;333:77–82.
15.Mathew J, Hunsberger S, Fleg J, y col. Incidence,
predictive factors, and prognostic significance of
supraventricular tachyarrhythmias in congestive heart failure.
Chest. 2000;118: 914–922.
16. Crijns HJ, Tjeerdsma G, de Kam PJ, y col. Prognostic
value of the presence and development of atrial fibrillation in
patients with advanced chronic heart failure. Eur Heart J.
2000;21:1238–1245.
17. Benjamin EJ, Wolf PA, D´Agostino RB, y col.
Impact of atrial fibrillation on the risk of death: the
Framingham Heart Study. Circulation.
1998;98:946–952.
18. Pizzetti F, Turazza FM, Franzosi MG, y col.
Incidence and prognostic significance of atrial fibrillation in
acute myocardial infarction: the GISSI-3 data. Heart.
2001;86:527–532.
19. Wong CK, White HD, Wilcox RG, y col. New atrial
fibrillation after acute myocardial infarction independently
predicts death: the GUSTO-III experience. Am Heart J.
2000;140:878–885.
20. Pedersen OD, Bagger H, Kober L, y col. The
occurrence and prognostic significance of atrial
fibrillation/flutter following acute myocardial infarction. TRACE
Study group. TRAndolapril Cardiac Evalution. Eur Heart J.
1999;20:748–754.
21. Eldar M, Canetti M, Rotstein Z, y col. Significance
of paroxysmal atrial fibrillation complicating acute myocardial
infarction in the thrombolytic era. SPRINT and Thrombolytic
Survey Groups. Circulation. 1998;97:965–970.
22. Crenshaw BS, Ward SR, Granger CB, y col. Atrial
fibrillation in the setting of acute myocardial infarction: the
GUSTO-I experience. Global Utilization of Streptokinase and TPA
for Occluded Coronary Arteries. J Am Coll Cardiol.
1997;30:406–413.
23. Lengyel M, Kokeny M. Follow-up study in congestive
(dilated) cardiomyopathy. Acta Cardiol.
1981;36:35–48.
24. Hofmann T, Meinertz T, Kasper W, y col. Mode of
death in idiopathic dilated cardiomyopathy: a multivariate
analysis of prognostic determinants. Am Heart J.
1988;116:1455–1463.
25. Diaz RA, Obasohan A, Oakley CM. Prediction of
outcome in dilated cardiomyopathy. Br Heart J.
1987;58:393–399.
26. Fuster V, Gersh BJ, Giuliani ER, y col. The natural
history of idiopathic dilated cardiomyopathy. Am J Cardiol.
1981;47:525–531.
27. Juilliere Y, Danchin N, Briancon S, y col. Dilated
cardiomyopathy: long-term follow-up and predictors of survival.
Int J Cardiol. 1988;21:269–277.
28. Keogh AM, Baron DW, Hickie JB. Prognostic guide in
patients with idiopathic or ischemic dilated cardiomyopathy
assessed for cardiac transplantation. Am J Cardiol.
1990;65:903–908.
29. Koide T, Kato A, Takabatake Y, y col. Variable
prognosis in congestive cardiomyopathy. Role of left ventricular
function, alcoholism, and pulmonary thrombosis. Jpn Heart J.
1980;21: 451–463.
30. Romeo F, Pelliccia F, Cianfrocca C, y col.
Predictors of sudden death in idiopathic dilated cardiomyopathy.
Am J Cardiol. 1989; 63:138–140.
31. Convert G, Delaye J, Beaune J, y col. Prognosis of
primary nonobstructive cardiomyopathies [in French]. Arch Mal
Coeur Vaiss. 1980;73:227–237.
32. Carson PE, Johnson GR, Dunkman WB, y col. The
influence of atrial fibrillation on prognosis in mild to moderate
heart failure. The V-HeFT Studies. The V-HeFT VA Cooperative
Studies Group. Circulation. 1993;87:VI102–VI110.
33. Maggioni AP, Gorini M, Midi P, y col, on behalf of
the IN-CHF Investigators. Predictors of 1-year mortality in 2086
outpatients with congestive heart failure: data from the Italian
network on congestive heart failure. J Am Coll Cardiol.
1998;34(suppl A):218A.
34. Dries DL, Exner DV, Gersh BJ, y col. Atrial
fibrillation is associated with an increased risk for mortality
and heart failure progression in patients with asymptomatic and
symptomatic left ventric- ular systolic dysfunction: a
retrospective analysis of the SOLVD trials. Studies of Left
Ventricular Dysfunction. J Am Coll Cardiol.
1998;32:695–703.
35. Middlekauff HR, Stevenson WG, Stevenson LW.
Prognostic significance of atrial fibrillation in advanced heart
failure. A study of 390 patients. Circulation.
1991;84:40–48.
36. Wyse DG, Love JC, Yao Q, y col. Atrial fibrillation:
a risk factor for increased mortality—an AVID registry
analysis. J Interv Card Electrophysiol.
2001;5:267–273.
37. Van Gelder IC, Crijns HJ, Blanksma PK, y col. Time
course of hemodynamic changes and improvement of exercise
tolerance after cardioversion of chronic atrial fibrillation
unassociated with cardiac valve disease. Am J Cardiol.
1993;72:560–566.
38. Hohnloser SH, Kuck KH. Randomized trial of rhythm or
rate control in atrial fibrillation: the Pharmacological
Intervention in Atrial Fibrillation Trial (PIAF). Eur Heart J.
2001;22:801–802.
39. Kudoh M. Clinical studies on long-term combined
therapy of digitalis and xamoterol for patients with mild and
moderate congestive heart failure accompanied by atrial
fibrillation. Teikyo Med J. 1988;16:65–74.
40. Roy D, Talajic M, Dorian P, y col. Amiodarone to
prevent recurrence of atrial fibrillation. Canadian Trial of
Atrial Fibrillation Investigators. N Engl J Med.
2000;342:913–920.
41. Hohnloser SH, Singh BN. Proarrhythmia with class III
antiarrhythmic drugs: definition, electrophysiologic mechanisms,
incidence, predisposing factors, and clinical implications. J
Cardiovasc Electrophysiol. 1995;6:920–936.
42. Effect of prophylactic amiodarone on mortality after
acute myocardial infarction and in congestive heart failure:
meta-analysis of individual data from 6500 patients in randomised
trials. Amiodarone Trials Meta-Analysis Investigators. Lancet.
1997;350: 1417–1424.
43. Doval HC, Nul DR, Grancelli HO, y col. Randomised
trial of low-dose amiodarone in severe congestive heart failure.
Grupo de Estudio de la Sobrevida en la Insuficiencia Cardiaca en
Argentina (GESICA). Lancet. 1994;344:493–498.
44. Farshi R, Kistner D, Sarma JS, y col. Ventricular
rate control in chronic atrial fibrillation during daily activity
and programmed exercise: a crossover open-label study of five
drug regimens. J Am Coll Cardiol.
1999;33:304–310.
45. Zarowitz BJ, Gheorghiade M. Optimal heart rate
control for patients with chronic atrial fibrillation: are
pharmacologic choices truly changing? Am Heart J.
1992;123:1401–1403.
46. Kober L, Bloch Thomsen PE, Moller M, y col. Effect
of dofetilide in patients with recent myocardial infarction and
left-ventricular dysfunction: a randomised trial. Lancet. 2000;
356:2052–2058.
47. Kristin E, Ellison MD, William G, y col. Management
of Arrhythmias in Heart Failure. CHF.2003; 9(2):
91-99.
48. Waldo AL, Camm AJ, deRuyter H, y col. Effect of
d-sotalol on mortality in patients with left ventricular
dysfunction after recent and remote myocardial infarction. The
SWORD Investigators. Survival With Oral d-Sotalol. Lancet.
1996;348:7–12.
49. Packer M, Castaigne A, Coats A. COPERNICUS: a
multicenter, randomized, double-blind, placebo-controlled study
to determine the effect of carvedilol on mortality in patients
with severe chronic heart failure. Presentation #5 in Session
#414: Late Breaking Clinical Trials II. Program and abstracts of
the American College of Cardiology 50th Annual Scientific
Session; March 18-21, 2000; Orlando, Florida.
50. Jose A, Andre P, Neil H, y col.Effect of Carvedilol
on Survival and Hemodynamics in Patients With Atrial Fibrillation
and left Ventricular Dysfuntion: Retrospective Analysis of the US
Carvedilol Heart Failure Trials Program. Am Heart J. 2001;
142(3): 498-501.
51. Bramah N. Insuficiencia cardiaca y
fibrilación auricular: impacto de los recientes hallazgos
de la investigación sobre el tratamiento.
Congreso del Colegio Americano de Cardiología 50
Reunión Científica Anual; Marzo.18-21. 2000;
Orlando, Florida.
Dr. Luis Reinaldo Suárez
Fleitas
Especialista de primer grado en Cardiología y en
MGI. Grupo de Trasplante Cardiaco e Insuficiencia Cardiaca del
Hospital Hermanos Ameijeiras.
Calle A No 504 entre 21 y 23. Vedado. Plaza. Ciudad
Habana. Cuba.
Dra. Lissette Rodríguez de
Armas
Especialista de primer grado en Cardiología.
Grupo de Trasplante Cardiaco e Insuficiencia Cardiaca del
Hospital Hermanos Ameijeiras.
Calle Virginia No 152 entre Woodbury y Franklin. Reparto
Callejas. Arroyo Naranjo. Ciudad Habana. Cuba.
Dr. Javier González
Fernández
Especialista de primer grado en Cardiología.
Grupo de Trasplante Cardiaco e Insuficiencia Cardiaca del
Hospital Hermanos Ameijeiras.
Calle Carcel No 101 entre Morro y Prado. Habana Vieja.
Ciudad Habana. Cuba.
Dr. José Eugenio Negrín
Expósito
Especialista de primer grado en Medicina
Interna. Hospital Hermanos Ameijeiras.
Calle J No 208 apto 1 entre Linea y 11. Vedado. Plaza.
Ciudad Habana. Cuba.
