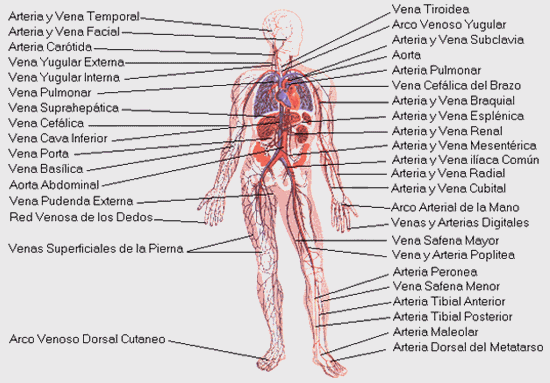
2.0. ARTERIAS.
En anatomía una
arteria es cada uno de los vasos que llevan la sangre desde el
corazón
a las demás partes del cuerpo. Etimología: Proviene
del griego artería, "tubo, conducción (que
enlaza)" + ter/tes/tr (gr.) [que hace] + -ia
(gr.)

Las arterias son conductos membranosos,
elásticos, con ramificaciones divergentes, encargados de
distribuir por todo el organismo la sangre expulsada en cada
sístole de las cavidades ventriculares.
Cada vaso arterial consta de tres capas
concéntricas:
Cada vaso arterial consta de tres capas
concéntricas:
- Externa o adventicia: de tejido
conjuntivo - Media: compuesta por fibras
musculares lisas y fibras elásticas - Interna o íntima: constituida por el
endotelio y una capa conjuntiva subendotelial.
La nutrición de estas túnicas o capas
corre a cargo de los vasa vasorum; su inervación, al de
los nervi vasorum (fenómenos vasomotores).
2.1. Sistema de la
arteria pulmonar
La arteria pulmonar contiene sangre venosa. Es arterial
por su origen (ventrículo derecho), por su modo de
distribución y por su estructura. Su
origen se encuentra en la base del corazón
(infundíbulo del ventrículo derecho), desde donde
se dirige a la izquierda arriba y atrás, en una longitud
de 5 centímetros, dividiéndose en 2 ramas
terminales: la arteria pulmonar derecha y la arteria pulmonar
izquierda, que se dirigen cada una al pulmón del mismo
nombre.
2.1.1. Arteria Pulmonar.
La arteria pulmonar es la arteria por la cual la
sangre pasa del ventrículo derecho a los pulmones, para
ser oxigenada a través de la
barrera alvéolo capilar en un
proceso
conocido como hematosis.
Para ello, atraviesa la
válvula pulmonar, a la salida del
ventrículo derecho.
A nivel del cayado de la aorta, la arteria pulmonar se
divide en una rama derecha y otra izquierda, una para cada
pulmón, que discurren junto al bronquio respectivo,
penetrando al pulmón a nivel del hilio
pulmonar, para dividirse luego en ramas cada vez más
finas.

2.2. Sistema de la arteria aorta
Trayecto
Al principio se dirige oblicuamente arriba, adelante y a
la izquierda, en una longitud de 5 centímetros.
Después se inclina hacia la tercera vértebra
dorsal, formando el cayado de la aorta. Luego se hace
vertebral, corriendo primero a lo largo de la parte izquierda de
la columna vertebral, hasta la octava vértebra dorsal, y
luego a lo largo de la línea media. Por último,
atraviesa el diafragma y termina a nivel de la cuarta
vértebra lumbar.
Ramas que nacen del cayado de la aorta
1- Tronco braquiocefálico arterial, que se
divide en 2 ramas terminales:
- La
Arteria Carótida
Primitiva Derecha.
Las arterias
carótidas son cada una de las dos arterias
derechas e izquierda, que discurren en su mayor parte a ambos
lados del cuello
y que irrigan tanto el cuello como la cabeza. Las
arterias carótidas inicialmente se llaman arterias
carótidas primitivas o carótidas comunes, y
después se bifurcan en arteria carótida externa y
arteria carótida interna.

Arterias carótidas
primitivas
Las carótidas primitivas son un par de arterias
(derecha e izquierda) que nacen en los grandes troncos
arteriales del tórax en diferentes lugares:
- La arteria carótida primitiva derecha
nace del
tronco braquiocefálico, es
más corta que su homóloga izquierda puesto que
nace en la porción más interna de laregión supraclavicular.
Presenta por delante a la articulación
esternoclavicular y la inserción del
músculo esternocleidomastoideo,
por dentro está casi en contacto con la tráquea
y por fuera la arteria subclavia. - La arteria carótida primitiva
izquierda nace del cayado de la arteria aorta en su
porción ascendente. Se relaciona por delante con
el
tronco venoso braquiocefálico
izquierdo, por dentro discurre paralela a la
tráquea, aunque más alejada que su
homóloga derecha. Por detrás discurre el
esófago, y en entre tráquea y esófago el
nervio recurrente izquierdo, por fuera el nervio
frénico y el neumogástrico.
Tanto la carótida primitiva izquierda como
derecha, discurren por el cuello de forma similar a
través de la región carotídea en forma de
prisma triangular, que presenta:
- Una pared posterior osteomuscular formada por las
apófisis transversas de las vértebras
cervicales forradas por los músculos prevertebrales
del cuello. - Una pared interna visceral formada por la
tráquea y la laringe por delante y por el
esófago y la faringe por detrás. - Una pared anteroexterna muscular formada por el
músculo esternocleidomastoideo. La carótida
común se separa de este músculo por la vena
yugular interna. En la parte posterior, entre carótida
y yugular discurre el nervio
neumogástrico.
Las dos carótidas comunes no emiten ninguna
rama colateral en su trayecto hasta el borde superior del
cartílago tiroides donse se bifurca cada una en sus dos
ramas terminales: la arteria carótida externa y la
arteria carótida interna (derecha e izquierda
respectivamente).Región carotídea.
Músculos esternocleidomastoideos, escalenos y
prevertebrales. Vena yugular interna, arteria carótida
primitiva, nervios neumogástrico, espinal y
simpático cervical. Ganglios linfáticos de la
cabeza y el cuello.
Arteria carótida
externa
La carótida externa es la arteria de la
cara y de los tegumentos de la cabeza, emerge de la
bifurcación carotídea en el borde superior del
cartílago tiroides a la altura de la cuarta
vértebra cervical. Continúa su trayecto hasta que
divide en dos ramas terminales: la arteria
temporal superficial y la arteria
maxilar interna.
En el trayecto de la arteria carótida externa
se aprecian dos porciones:
- Primera porción que comienza desde su origen
en el borde superior del cartílago tiroides hasta el
cruce transversal del vientre posterior del músculo
digástrico por delante de la arteria. Esta primera
porción también se llama región
carotídea superior. - Segunda porción, que comienza desde el
vientre posterior del digástrico, cruza los
músculos estíleos, discurre muy próxima
a la faringe y penetra un poco en la
parótida. Termina bifurcándose
en sus dos ramas terminales en el borde posterior del cuello
del cóndilo de la mandíbula.
Las arterias colaterales de la arteria
carotídea externa durante su recorrido son
seis:
- Arteria tiroidea superior, que se
dirige hacia delante. - Arteria lingual, que se dirige hacia
delante. - Arteria facial, que se dirige hacia
delante. - Arteria occipital, que se dirige hacia
atrás. - Arteria auricular posterior, que se
dirige hacia atrás.
Ramas terminales
- arteria temporal superficial
- arteria maxilar interna: da 15 ramas de las cuales
5 colaterales
Arteria carótida
interna
Es la segunda rama de la arteria carótida
primitiva, que se distribuye por la parte anterior y superior
del
encéfalo y del
globo ocular. Desde su origen en el borde
superior del cartílago tiroides, la carótida
interna asciende algo oblicua hacia atrás a la
región carotídea superior, luego atraviesa el
espacio retroestíleo, penetra en el conducto
carotídeo (porción intrapetrosa) y describe
aquí dos codos que la llevan encima del agujero rasgado
anterior en la cavidad craneal. Dentro del cráneo tiene
un trayecto intradural en el interior del seno cavernoso.
Termina en la apófisis clinoides anterior
dividiénsoe en cuatro ramas terminales muy divergentes:
la
arteria cerebral anterior, la
arteria cerebral media, la
arteria comunicante posterior, y
la
arteria coroidea anterior. La arteria
cerebral anterior y la arteria comunicante posterior, junto con
el comunicante anterior y la cerebral posterior, forman el
Polígono de Willis (Comunicante anterior, Cerebral
anterior, Comunicante posterior, Cerebral
posterior).
La arteria carótida interna no emite ninguna
rama colateral en la porción cervical. En la
porción intrapetrosa emite el ramo
caroticotimpánico, en el seno cavernoso emite una rama
anastomótica para la arteria vidiana, otra
anastomótica para la meníngea media y finalmente
en la apófisis clinoides anterior emite una rama
importantísima, la
arteria oftálmica.
- La
Arteria Subclavia
Derecha.
Arteria
que se dirige hacia afuera, recorriendo la base del
cuello. Describe una concavidad que abraza el vértice
del pulmón. Alcanza hacia afuera el vértice de la
axila, donde da su rama terminal, la
arteria axilar. En el lado derecho del
cuerpo sale del tronco braquiocefálico, mientras que en
el lado izquierdo lo hace de la aorta. La arteria subclavia se
divide en tres partes:
1) Parte ascendente: Situada en el tórax. En
esta parte es donde más ramas dan.
2) El tramo de detrás del escaleno anterior: la
vena y la arteria subclavia se separan, quedando la vena en la
parte ventral del escaleno y la arteria detrás. El plexo
braquial se une a ellas en esta zona.
3) Después del escaleno anterior: La vena sigue
en la parte ventral de la arteria, y ambas guardan la
relación con el plexo braquial.
En su trayecto da varias ramas, entre
ellas:
- Ramas ascendentes
- Arteria vertebral. Se mete por los
orificios de las apófisis transversas de las
vértebras cervicales y va a juntarse junto con la
carótida interna formando un entramado que va a
irrigar al encéfalo
- Arteria vertebral. Se mete por los
- Tronco tirobicervicoescapular. Este tronco
sale antes de que la arteria subclavia pase por el escaleno
anterior. Este tronco da varias ramas:
- Arteria supraescapular o coracoidea. Se
dirige a la escápula y pasa por encima del ligamiento
coracoides; por el agujero coracoides pasa el nervio
supraescapular.
- Arteria transversa del cuello. Esta rama, a
su vez, da otras dos ramas: - Rama superficial
- Arteria dorsal de la escápula. Esta rama
sale, en el 60% de los casos, directamente de la arteria
subclavia.
- Arteria cervical ascendente.
- Arteria tiroidea inferior.
- Ramas descendentes
- Tronco costo
cervical. Este tronco da una rama
ascendente: - Arteria profunda del cuello
- Arterias intercostales.
- Tronco costo
- Arteria mamaria interna o arteria
torácica interna. Se sitúa en la parte
interna de las costillas, irrigándolas. De aquí
surgen algunas ramas para la irrigación del pecho
(estas ramas son especialmente importantes en las mujeres,
sobre todo el periodo de lactancia). Esta arteria acaba en una rama de
la arteria ilíaca (la epigástrica) y de
aquí se dirige a la aorta, formando así un
circuito colateral. Es por esta razón que la mamaria
interna se utiliza en caso de que se tuviera que hacer un
bypass.
2- Arteria carótida común
izquierda, destinada como la derecha a la extremidad
cefálica.
3- Arteria subclavia izquierda
Ramas que nacen de la porción torácica
de la aorta
1- Arterias bronquiales. Son 3 para el
pulmón derecho y 2 para el izquierdo, y están
destinadas a la nutrición del parénquima
pulmonar.
2- Arterias esofágicas medias. Son 5 o 6 y
se distribuyen por la porción torácica del
esófago
3- Arterias medianísticas
posteriores. Son ramos muy delgados que se
distribuyen por los órganos del mediastino posterior
(pleura,
pericardio,
ganglios).
4- Arterias intercostales
aórticas
Ramas que nacen de la porción abdominal de la
aorta
1- Arterias diafragmáticas
inferiores
2- Arterias lumbares
3-
Tronco celíaco, que da 3
ramas:
arteria hepática,
arteria esplénica y
arteria coronaria
estomáquica.
4-
Arteria mesentérica superior
5- Arterias capsulares medias
6- Arterias renales
7- Arterias genitales. Son las
arterias espermáticas en el hombre y
las arterias uteroováricas en la
mujer.
8-
Arteria mesentérica inferior
Ramas terminales de la aorta
1-
Arteria sacrus media
2-
Arteria ilíaca primitiva

3.0
VENA
En anatomía una vena es un vaso
sanguíneo que conduce la sangre desde los capilares al
corazón. El cuerpo humano
tiene más venas que arterias y su localización
exacta varía mucho más según las
personas.
Las venas se localizan más superficialmente que
las arterias, prácticamente por debajo de la piel, en las
venas superficiales.
Las venas están formadas por tres
capas:
- Interna o endotelial.
- Media o muscular.
- Externa o adventicia.
Las venas tienen una pared más delgada que la de
las arterias, debido al menor espesor de la capa muscular, pero
tiene un diámetro mayor que ellas porque su pared es
más distensible, con más capacidad de acumular
sangre. En el interior de las venas existen unas valvas que
forman las válvulas semilunares que impiden que el
corazón tenga un nodo sino auricular
3.1. División de los sistemas
venosos
Las venas se agrupan en tres sistemas que son:
pulmonar, general y de la vena
porta
- Venas del sistema general: Por las venas de la
circulación sistémica o general circula la sangre
pobre en oxígeno desde los capilares o micro
circulación sanguínea de los tejidos a la
parte derecha del corazón. Las venas de la
circulación sistémica también poseen unas
válvulas, llamadas válvulas
semilunares que impiden el retorno de la sangre hacia los
capilares. - Sistema pulmonar: Por las venas de la
circulación pulmonar circula la sangre oxigenada en los
pulmones hacia la parte izquierda del
corazón. - Sistema porta: Por las venas de los sistemas
porta circula sangre de un sistema capilar a otro sistema
capilar. Existen dos sistemas porta en el cuerpo
humano: - Sistema porta hepático: Las venas
originadas en los capilares del tracto digestivo desde el
estómago hasta el recto que transportan los productos de la digestión, se
transforman de nuevo en capilares en las sinusoides
hepáticos del hígado, para formar de nuevo
venas que desembocan en la circulación
sistémica. - Sistema porta hipofisario: La arteria
hipofisaria superior procedente de la
carótida interna, se ramifica
en una primera red de
capilares situados en la eminencia media. De estos
capilares se forman las venas hipofisarias que descienden
por el tallo hipofisario y originan una segunda red de
capilares en la adenohipófisis que drenan en
la
vena yugular interna.
- Sistema porta hepático: Las venas
Las venas se las observa desde un fondo de luz.
3.1.1. Vena Yugular interna
Saltar a
navegación,
búsqueda
La vena yugular interna es una vena que recibe
sangre del cerebro,
cara y cuello. Comienza en el agujero yugular del cráneo
como continuación del
seno sigmoideo, desciende por el cuello en
la
vaina carotídea y se une a
la
vena subclavia por detrás del
extremo medial de la clavícula para formar la
vena braquiocefálica.
La vena tiene una dilatación en la parte superior
llamada bulbo superior y otro cerca de su
terminación llamada bulbo inferior. Justo encima de
éste se encuentra la
válvula
bicúspide.
Relaciones
- Antero laterales: piel, fascia,
esternocleidomastoideo y glándula
salival parótida. En su parte inferior, está
cubierta por los músculos esternotiroideo,
esternohioideo y homo hioideo que suelen entre la vena y el
esternocleidomastoideo. - Posteriores: procesos
transversos de las vértebras cervicales, elevador de
la
escápula,
escaleno medio,
escaleno anterior, plexo cervical,
nervio frénico, troncotirocervical,
vena vertebral y la primera parte de
la
vena subclavia del lado izquierdo pasa
frente al conducto toráxico - Mediales: en la parte superior esta la
arteria carótida interna y el IX,
X, XI, XII nervios craneales en la parte inferior se encuentra
la arteria carótida común y el
nervio vago.
Tributarias
- El ceno petroso inferior que participa en el drenaje
del seno cavernoso. - La
vena facial, las venas faríngeas,
la
vena lingual, la vena tiroidea superior,
la
vena tiroidea media.
3.2. Nombres de las principales venas
Los nombres de las principales venas son:
3.2.1.
Venas pulmonares.
Las venas pulmonares son el conjunto de venas
encargadas de transportar la sangre oxigenada desde los pulmones
al corazón. Se trata de las únicas venas del
organismo que transportan sangre oxigenada.
Las venas pulmonares se originan a partir de las
redes de
capilares de los
lobulillos pulmonares y de las
últimas divisiones bronquiales. Estas ramificaciones
convergen hacia el hilio
pulmonar en número de cuatro, dos troncos paralelos
al bronquio derecho y otros dos paralelos al bronquio izquierdo.
Son venas voluminosas, cortas y carecen de
válvulas.
A través de ellas, la sangre oxigenada procedente
del pulmón es transportada hasta el corazón,
desembocando en la porción superior de la aurícula
izquierda. Esta sangre llega al corazón luego de ser
oxigenada mediante el proceso de hematosis
que se lleva a cabo por medio de la barrera
hemato-alveolar en el pulmón. A
continuación, desde la aurícula izquierda, la
sangre pasa al ventrículo izquierdo a través de
la
válvula mitral y, saliendo del
mismo por la válvula aórtica, se introduce en la
arteria aorta para así ser distribuida al resto del
cuerpo.

3.2.2.
Vena Cava
Superior.
La vena cava superior es una de las dos venas
más importantes del cuerpo humano. Transporta la sangre
que necesita oxígeno fresco desde la parte superior del
cuerpo hasta la aurícula derecha. Todas las venas de la
parte superior drenan de ella.
Origen: confluencia entre los dos Troncos Venosos
Braquiocefálicos derecho e izquierdo, a la altura del 1er
cartílago costal. Edición
de su terminación esta en proceso.
Relaciones:
- Anterior: Timo
y sus vestigios. - Post: Cayado de la
vena ácigos y pedículo
pulmonar derecho - Lateral: Pleura Mediastínica del pulmón
derecho y el nervio frénico derecho. - Medial:
Aorta ascendente.
Sistema vena cava superior. Afluentes
principales:
- Vena yugular externa
- Superficiales:
- Vena yugular interna
- Vena yugular anterior
- Vena vertebral
- Vena yugular posterior
- Vena tiroidea inferior
- Profundas:
La vena cava superior retorna la sangre de todas las
estructuras
superiores del diafragma, con excepción de los pulmones y
del corazón. Sigue su trayecto inferior y termina a la
altura del 3º cartílago costal, por donde ingresa a
la aurícula derecha. La VCS radica a la derecha del
mediastino superior, antero lateral a la tráquea y
posterolateral a la aorta ascendente.
El
nervio frénico se encuentra entre
la VCS y la pleura mediastínica. La mitad terminal de la
VCS está en el mediastino medio, al lado de la aorta
ascendente, y forma el límite posterior del seno
pericárdico transverso.
3.2.3.
Vena cava
inferior.
Cada una de las dos venas mayores del cuerpo, una
superior o descendente, que recibe la sangre de la mitad superior
del cuerpo, y otra inferior o ascendente, que recoge la sangre de
los órganos situados debajo del diafragma. Ambas
desembocan en la aurícula derecha del
corazón.
Vena cava inferior
La vena cava inferior se divide en si en venas
ilíacas comunes, que dan por resultado a una vena
ilíaca externa que sigue su recorrido, mientras que otra
vena ilíaca interna se interna en la pelvis para formar
otras venas (vesical, rectal, etc.) no es cierto no sirven solo
forman el corazón ¨:)
3.2.4.
Vena femoral.
La vena femoral es la prolongación de
la
vena plopítea. Esta vena penetra en
la
vaina femoral, lateral al conducto
femoral, y termina detrás del ligamento inguinal,
convirtiéndose en la
vena ilíaca externa.
La vena femoral recibe la sangre de la vena femoral
profunda, creada por la unión de tres o cuatro venas
perforantes y desemboca en la vena femoral unos 8 cm. por
debajo del ligamento inguinal y casi 5 cm. por debajo de la
desembocadura de la vena safena mayor.
Las venas son el acceso más rápido para la
extracción de una muestra de sangre
para su análisis. También son la vía
más directa para la
administración de medicamentos, fluidos y
nutrición, llamándose a esta vía intravenosa
o endovenosa.
3.3. Enfermedades de las
venas
3.3.1. Várices.
Las varices o várices (singular
variz) son dilataciones venosas que se caracterizan por la
incapacidad de establecer un retorno eficaz de la sangre al
corazón. Las más habituales son las de los miembros
inferiores.
Se producen por una alteración de las
válvulas venosas, dispositivos situados dentro de la luz
de la vena en forma de un doble nido de golondrina que permite el
flujo unidireccional de la sangre en dirección al retorno cardíaco y, a
su vez, impide el reflujo de esta a la periferia (reflujo venoso
retrógrado). Las várices se pueden encontrar en
otros sitios como el esófago (várices
esofágicas), región anal (hemorroides) o en
testículos (varicocele). Siempre son
dilataciones venosas.
3.3.1.1. Factores que influyen en su
desarrollo
Ante una propensión hereditaria, existen
numerosas circunstancias que además favorecen el desarrollo de
varices como son:
- La obesidad.
Unas piernas de contextura gruesa requieren mayor aporte
sanguíneo por parte de las arterias, que luego tiene que
ser drenado por las venas, lo que favorece la sobrecarga de
estas y el fallo precoz. - El sedentarismo. La bomba impulsora del retorno
venoso son la almohadilla plantar y los músculos de las
piernas; como el sedentarismo no favorece la contracción
muscular ni la puesta en funcionamiento de la almohadilla
plantar, se provoca un mayor estancamiento de sangre y una
mayor sobrecarga valvular, lo que facilita la aparición
de las varices. - Trabajos prolongados de pie. Al igual que en el caso
del sedentarismo, hay poco ejercicio muscular y, además,
el sistema de retorno debe trabajar siempre en contra de la
gravedad. - Los anticonceptivos. Provocan retención de
líquidos y también favorecen, de forma
específica, el fallo de las válvulas de las venas
reticulares. Muchas mujeres notan cómo los cambios
hormonales a lo largo del ciclo cambian la morfología de sus venas y muchas de ellas
tienen claro que, coincidiendo con la toma de anticonceptivos,
empezaron a desarrollar telangiectasias (arañitas
superficiales).
3.3.1.2. Clínica
- Estadio I: El sistema venoso superficial se
dilata progresivamente, variando de un individuo a
otro según unos factores como el ortostatismo,
sedentarismo, obesidad… - Estadio II: Las varices, hasta ahora a
sintomáticas, empiezan a provocar molestias:
– Cansancio: Relacionado con el ortostatismo prolongado
y el calor, sobre
todo por la tarde. Cede caminando y con la elevación de
las extremidades inferiores.
– Pesadez: Cede igual que el anterior.
– Dolor: De distinta localización. Especialmente
a lo largo de los trayectos venosos (pantorrillas, región
peri maleolar). Puede ir desde una sensación de
distensión hasta un dolor urente.
– Calambres: Son muy frecuentes, más en las
noches y en la región gemelar. Obligan a levantarse de la
cama y pasear.
– Prurito:
Generalmente en la región peri maleolar y dorso del pie,
zonas con más paquetes venosos. Cuando es muy importante
obliga al rascado, que puede originar una sobre infección,
una diseminación eczematosa y, a veces,
varicorragias.
– Edema:
Es el signo de mayor importancia ya que representa el fracaso de
los mecanismos de regulación del drenaje venoso,
originando distrofias cutáneas e hipo dermitis. En
principio responde bien a la elevación de las extremidades
inferiores, después se cronifica y no responde al
tratamiento postural, por lo que no desaparece.
- Estadio III: Situación de fracaso
absoluto de los mecanismos de regulación del drenaje
venoso, produciéndose la extravasación dehematíes al
espacio intersticial. Se producen
cambios en la coloración de la piel, que se vuelve
pardusca por la
hemosidesina. También se producen
reacciones inflamatorias de la piel, lo que hace que aumenten
más las distrofias cutáneas. - Estadio IV: Es la consecuencia final de las
alteraciones anteriores, apareciendo ulceraciones dolorosas
principalmente en la región peri maleolar interna. A
veces se sobre infectan y aparecen reacciones eczematosas
amplias.
3.3.1.3. Tratamiento
- Tratamiento quirúrgico: Tratar el
síndrome varicoso y la insuficiencia de los cayados. El
tratamiento clásico consiste en el
Strip ping de la
vena safena más la
extirpación de los paquetes varicosos existentes
más la extirpación ligadura de los paquetes con
venas perforantes o colaterales. - Tratamiento
esclerosante: Consiste en la
inyección de un esclerosante para que se necrose la
vena. Se usa sólo para varículas y
pequeñas varicosidades, nunca en varices
tronculares. - Láser endovenoso.
- Termo coagulación:
Aplicación de calor en la vena para que se necrose.
Sólo para varículas y pequeñas
varicosidades. - Tratamiento médico: Para las molestias y
varices sintomáticas. Se usan
tónicos venosos. - Medidas fisiológicas: Como evitar el
ortostatismo y sedentarismo, control de
la obesidad y retención de líquidos,
aplicación de medidas de descarga (medias
elásticas y elevación de extremidades
inferiores).
3.3.1.4. Complicaciones
- Varicorragia:Hemorragia de una vena varicosa al
exterior porque se rompe la piel dando lugar a una hemorragia
externa, o al
tejido celular subcutáneo dando
lugar a equimosis
o hematoma. - Varicoflebitis: Inflamación de una vena varicosa. Se
manifiesta por dolor, enrojecimiento y palpación de un
cordón duro en la zona afectada. - Trastornos tróficos
cutáneos - Varicotrombosis: Trombosis
de las venas varicosas.
3.3.2. Flebitis.
La flebitis es la inflamación de la pared de una
vena, más como una trombosis.
Se puede encontrar en 2 tipos:
1-.Flebotrombosis: se caracteriza por un coágulo
poco adherente. Se encuentra flotando por la vena y no obstruye
completamente el flujo sanguíneo. Hay un riesgo alto de
que se produzca una embolia.
2-.Tromboflebitis: se caracteriza por un coágulo
que está adherido completamente a la pared de una vena
obstruida e inflamada. No hay mucho riesgo de embolia, pero puede
dejar importantes secuelas.
3.3.3.
Trombosis venosa
profunda.
La trombosis venosa profunda
consiste en un
coágulo sanguíneo (o
trombo)
en una vena profunda, usualmente afecta las venas en la parte
inferior de la pierna y el muslo. Puede presentarse a cualquier
edad, aunque es frecuente en personas mayores de 60 años.
A diferencia de las venas superficiales, cercanas a la piel, las
venas profundas se encuentran en los grupos de
músculos.
3.3.3.1. Síntomas
Los síntomas pueden ser: dolor o
inflamación en una sola pierna, aumento de la temperatura en
una pierna o enrojecimiento de la piel.
3.3.3.2. Causas o factores de riesgo
Factores que contribuyen al desarrollo de la trombosis
venosa profunda:
- Cirugías, en especial a la cadera, pierna o
abdominal - Períodos largo de reposo en cama o en
posición sentada durante mucho tiempo - Píldoras anticonceptivas u hormonas
administradas para los síntomas de la
menopausia - hipercoagulabilidad hereditaria o
adquirida - Ciertas enfermedades y trastornos, como:
várices, fibrilación auricular crónica,
enfermedad intestinal inflamatoria, lupus eritematoso, una
enfermedad del sistema inmune, cáncer, insuficiencia
cardiaca, ataque cardíaco, enfermedad arterial,
lesión de la médula espinal y parálisis
consecuente, coágulo sanguíneo previo, embarazos,
tratamientos que incluyen la colocación de un
catéter venoso central, personas con tratamiento de
quimioterapia.
3.3.3.3. Consecuencias y prevenciones
El coágulo sanguíneo o trombo al
interferir la circulación sanguínea, existe la
posibilidad de que se desprenda y se traslade por el torrente
sanguíneo, pudiendo complicar la situación si se
aloja en el cerebro, pulmones
o corazón, donde podría causar un daño
grave al órgano afectado. La mayoría de las
trombosis venosas profundas desaparecen sin dificultad. Se debe
evitar estar inactivo o inmovilizado por largos períodos
de tiempo como es
permanecer sentado, reposar en cama, viajes largos
en avión o en automóvil. Por lo general se
prescriben anticoagulantes como medida preventiva.
3.3.4.
Síndrome de vena cava
superior.
El síndrome de la vena cava superior (SVCS,
siglas en inglés)
es un conjunto de síntomas causados por el deterioro del
flujo sanguíneo a través de la vena cava superior a
la aurícula derecha. Los síntomas que hacen
sospechar de este síndrome son la disnea, tos, e
inflamación de la cara, cuello, tronco superior y
extremidades. En raras instancias, los pacientes se pueden quejar
de ronquera, dolor del tórax, disfagia y hemoptisis. Los
signos
físicos que se pueden observar al presentarse son
distensión de la vena del cuello, distensión de la
vena del tórax, edema de la cara o de las extremidades
superiores, plétora y taquipnea. Raramente, también
se pueden presentar cianosis, síndrome de Horner y una
cuerda vocal paralizada.
El síndrome de la vena cava superior es
generalmente una señal de carcinoma broncogénico
localmente avanzado. La supervivencia depende del estado de la
enfermedad del paciente. Cuando el carcinoma broncogénico
de células
pequeñas es tratado con quimioterapia, el tiempo promedio
de supervivencia con o sin SVCS es casi idéntica (42
semanas o 40 semanas). La supervivencia a 24 meses es del 9% en
pacientes sin SVCS y del 3% en los que tienen el síndrome.
Cuando la malignidad se trata con radioterapia, el 46% de los
pacientes que tienen cáncer de pulmón de
células no pequeñas experimentan alivio de los
síntomas comparados con el 62% de los pacientes que tienen
carcinoma broncogénico de células pequeñas.
La supervivencia a 2 años del 5% es casi la misma para
ambos grupos.
La mayoría de los pacientes con linfoma no
Hodgkin y con SVCS responden a la quimioterapia apropiada o a
regímenes de modalidad combinada.
3.3.4.1. Evaluación/diagnóstico
Una vez que se reconoce el síndrome de la vena
cava superior (SVCS) es importante la pronta atención clínica. Se deberá
establecer un diagnóstico antes de iniciar la terapia
debido a las siguientes razones: []
- 75% de los pacientes tienen síntomas y signos
por más de 1 semana antes de que busquen la
atención médica
- los pacientes con cáncer a quienes se
diagnostica el SVCS no mueren del síndrome mismo sino
del grado de su enfermedad subyacente, y
- 3% a 5% de los pacientes a quienes se diagnostica
SVCS no tienen cáncer.
En la ausencia de obstrucción traqueal, no es
probable que el SVCS sea una emergencia oncológica que
ponga la vida en peligro y no se justifica el tratamiento antes
de un diagnóstico definitivo.
La evaluación inicial del paciente deberá
incluir una radiografía de tórax para buscar masas
mediastínicas y condiciones relacionadas como derrame
pleural, colapso lobular o cardiomegalia. La exploración
del tórax por tomografía computarizada (TAC) ofrece
la información diagnóstica más
útil y puede definir la anatomía de los ganglios
mediastínicos afectados.
La apertura venosa y la presencia de trombos se
determinan usando contraste y técnicas
rápidas de exploración. [2]
Dependiendo de la pericia local, la venografía de
contraste o nuclear, las imágenes
por resonancia magnética y la ecografía pueden ser
valiosas para determinar el sitio y la naturaleza de
la obstrucción.
Si se sospecha de carcinoma broncogénico, se
deberá obtener una muestra de esputo. Si la muestra de
esputo es negativa, se deberá tomar una muestra de biopsia
del sitio más accesible que esté afectado
clínicamente con enfermedad. La estrategia de la
biopsia depende del diagnóstico de trabajo, la
localización del tumor, el estado
fisiológico del paciente y de la pericia disponible en la
institución de salud. Esto puede incluir
una broncoscopia, biopsia de ganglios linfáticos
cervicales o supraclaviculares palpables, biopsia con aguja de
una masa pulmonar o de ganglios mediastínicos
guiándose por TAC o por ultrasonografía,
mediastinoscopia, mediastinotomía, estereotomía
media, toracoscopia con el auxilio de video y
toracotomía convencional.[3]
Los resultados de la biopsia ayudarán al clínico a
planificar el tratamiento apropiado.
3.3.5.
Trombosis de la vena renal
La trombosis de la vena renal (RVT) es la
formación de un coágulo o de un trombo que obstruye
la
vena renal, conduciendo a una
reducción en el drenaje del
riñón.
Esta trombosis puede conducir a desequilibrios en el
factor de coagulación de la sangre. Sus síntomas
pueden incluir sangre en la orina o estar reducida en volumen. La
cirugía para quitar el coágulo es posible, pero es
raramente realizada.
Andrius Rafael Coronado Amaya
 Página anterior Página anterior |   Volver al principio del trabajo Volver al principio del trabajo | Página siguiente  |
