Estrategias educativas para familiares de pacientes diabéticos (página 2)
TIPOS DE
DIABETES
Hay dos tipos principales de diabetes. Al tipo
I, dependiente de la insulina, a veces se le llama diabetes
juvenil, porque normalmente comienza durante la infancia
(aunque también puede ocurrir en adultos).
Como el cuerpo no produce insulina, personas con
diabetes del tipo I deben inyectarse insulina para poder vivir.
Menos del 10% de los afectados por la diabetes padecen el tipo
I.
En el tipo II, que surge en adultos, el cuerpo sí
produce insulina, pero, o bien, no produce suficiente, o no puede
aprovechar la que produce. La insulina no puede escoltar a la
glucosa al
interior de las células.
El tipo II suele ocurrir principalmente en personas a partir de
los cuarenta años de edad.
La diabetes mellitus tipo 2 supone el 80-90 % de los
casos de diabetes. La frecuencia de la diabetes mellitus
está aumentando en todo el mundo de forma acelerada. Si en
1997 los datos de
prevalencia se encontraban en torno a 124
millones de personas, se estima que en el año 2025 esta
cifra llegará a 300 millones.
En este tipo de diabetes se producen trastornos
metabólicos caracterizados por una elevación
inapropiada de la glucosa en sangre
(hiperglucemia) que da lugar a complicaciones crónicas por
afectación de grandes y pequeños vasos y nervios.
La alteración subyacente en esta enfermedad es la
dificultad para la acción
de la insulina (como una pérdida de sensibilidad de
los tejidos a esta
hormona) que denominamos insulinorresistencia y una
secreción inadecuada de insulina por las
células encargadas de su producción en el páncreas.
Además de aumentar la concentración de glucosa la
acción deficiente de la insulina se traduce
frecuentemente en elevación de los niveles de colesterol
y/o triglicéridos.
La mayor parte de los casos de diabetes mellitus tipo 2
se producen en el contexto de lo que llamamos
Síndrome Metabólico. En este
síndrome se asocian diabetes, hipertensión arterial, aumento de los
niveles de colesterol, triglicéridos y/o ácido
úrico y sobrepeso probablemente debidos también a
la insulinorresistencia. El Síndrome Metabólico
eleva notablemente el riesgo
cardiovascular y es una causa fundamental de muerte en los
países desarrollados
SÍNTOMAS
La diabetes mellitus tipo 2 se caracteriza precisamente
por ser prácticamente asintomática en sus fases
iniciales. Este es en realidad el gran problema, ya que
diagnosticamos diabetes con retraso (varios años con
frecuencia) y se calcula que hasta un 50 % de personas con
diabetes mellitus tipo 2 permanecen sin diagnosticar en este
momento. Esto hace que con frecuencia (hasta un 20 %) las
personas con este tipo de diabetes presenten signos de
complicaciones en el momento del diagnóstico.
Todo ello hace que la diabetes mellitus tipo 2
haya que buscarla de forma específica en las personas con
riesgo, esto es
. Cualquier persona a partir
de los 45 años
. Menores de 45 con:
ü Obesidad
ü Antecedentes familiares de DM
ü Diabetes durante anteriores embarazos o niños
con peso al nacer superior a 4 kg.
ü Hipertensión arterial
ü Colesterol o triglicéridos
elevados
ü Antecedentes de alteraciones de la glucosa en
sangre
DIAGNÓSTICO
El diagnóstico se realiza inicialmente mediante
la determinación glucosa en ayunas. Actualmente se
considera patológico un valor repetido
de glucosa mayor de 126 mg/dl. En casos dudosos se
recurrirá a la realización de una curva de glucosa
(determinación de glucosa en sangre de forma seriada) tras
la toma de un preparado con 75 g de glucosa.
TRATAMIENTO INICIAL
El tratamiento de la diabetes tipo 2 se basa en tres
pilares fundamentales: seguimiento de un plan de alimentación
equilibrado, práctica de ejercicio físico regular y
tratamiento farmacológico personalizado. Como hemos
indicado anteriormente, un buen número de personas con
este tipo de diabetes presenta un grado variable de obesidad, por
lo que un objetivo
primordial en estos casos es la reducción de
peso.
Este tratamiento debe ser individualizado en cada uno de
sus aspectos y adecuado al modo de vida del paciente.
AVANCES MÉDICOS EN EL
TRATAMIENTO
En el momento actual disponemos de varios grupos de
fármacos (estimulantes de la secreción de
insulina, sensibilizadores de los tejidos a la
insulina, inhibidores de la absorción de hidratos
de carbono o
grasas,…)
que permiten seleccionar el tratamiento más oportuno para
cada paciente de acuerdo con sus características:
obesidad, cantidad de insulina que produce su
páncreas,… Además de nuevos tipos de
fármacos, han aparecido algunos con un perfil de
acción y seguridad que los
hace más eficaces, con menor número de efectos
adversos y más cómodos para el paciente.
Entre los fármacos recientes sobresale el papel
de los denominados de forma genérica
Tiazolidindionas o Glitazonas. Actualmente
disponemos de dos: Rosiglitazona y Pioglitazona
. Estos nuevos medicamentos para la diabetes son
insulinosensibilizadores, es decir, favorecen la acción de
la insulina en múltiples órganos y tejidos
(hígado, tejido adiposo, músculo,…).
Además de mejorar el control
glucémico en monoterapia o en combinación con otros
fármacos han demostrado beneficios reduciendo las
alteraciones asociadas a la diabetes tipo 2 y el síndrome
metabólico (hipertensión arterial, alteraciones de
los lípidos,…). También podrían
retrasar el inicio del tratamiento insulínico.
LA
IMPORTANCIA DE UN BUEN CONTROL DE LA
DIABETES
Este defecto de la insulina provoca que la glucosa se
concentre en la sangre, de forma que el cuerpo se ve privado de
su principal fuente de energía. Además los altos
niveles de glucosa en la sangre pueden dañar los vasos
sanguíneos, los riñones y los nervios.
No existe una cura para la diabetes. Por lo tanto, el
método de
cuidar su salud para
personas afectadas por este desorden, es controlarlo: mantener
los niveles de glucosa en la sangre lo más cercanos
posibles los normales. Un buen control puede ayudar enormemente a
la prevención de complicaciones de la diabetes
relacionadas al corazón y
el sistema
circulatoria, los ojos, riñones y nervios.
Un buen control de los niveles de azúcar
es posible mediante las siguientes medidas básicas: una
dieta planificada, actividad física, toma correcta
de medicamentos, y chequeos frecuentes del nivel de azúcar
en la sangre.
CÓMO MEJORAR EL CONTROL DE LA
DIABETES
Gracias a una serie de avances
tecnológicos de los últimos años es
más fácil mejorar el control del nivel de
azúcar en la sangre.
Mucha gente que padece el tipo I de diabetes ha podido
mejorar su control mediante terapias intensivas de insulina,
mediante múltiples inyecciones diarias, o mediante
bombas de
insulina. La FDA ha aprobado el Humalog, un nuevo tipo de
insulina de acción rápida que debe ayudar a
controlar el aumento de azúcar que ocurre inmediatamente
después de comer. Las investigaciones
más avanzadas buscan desarrollar una pequeña bomba
de insulina implantable que hiciera innecesarias las
inyecciones.
Existe una nueva píldora para el tratamiento de
diabetes del tipo II. El Glucóphago (metaformina) funciona
aumentando la sensibilidad del cuerpo a la insulina. A diferencia
de otras píldoras, que tienden a causar un aumento de
peso, el Glucóphago frecuentemente causa una
disminución de peso. Algunas personas afectadas por
diabetes del tipo II que han estado tomando
insulina, pueden dejar de tomarla cuando se añade
Glucóphago a su programa. Precose
(acarbose), otro tipo de píldora novedosa, funciona
bloqueando la absorción de fécula, con lo cual se
reduce el la oleada de azúcar que se produce
inmediatamente después de comer.
Continúa el progreso en la confección de
aparatos con los que los pacientes pueden medir su nivel de
glucosa en su propio hogar. Cada vez son más
pequeños y más rápidos que los modelos
antiguos, y funcionan con muestras de sangre más
pequeñas.
Uno de los mejores indicadores
del control de su diabetes es de hemoglobina glicosilada, que
muestra el
nivel de azúcar promedio sobre un periodo de tres meses.
Se puede usar los resultados de este test para mejorar
el control de la diabetes del paciente, y de esta forma reducir
el riesgo de complicaciones de diabetes.
LA
IMPORTANCIA DE LA EDUCACIÓN SOBRE DIABETES
A pesar de todos los avances en el tratamiento de la
diabetes, la educación del
paciente sobre su propia enfermedad sigue siendo la herramienta
fundamental para el control de la diabetes. La gente que sufre de
diabetes, a diferencia aquellos con muchos otros problemas
médicos, no puede simplemente tomarse unas pastillas o
insulina por la mañana, y olvidarse de su condición
el resto del día. Cualquier diferencia en la dieta, el
ejercicio, el nivel de estrés, u
otros factores puede afectar el nivel de azúcar en la
sangre. Por lo tanto, cuanto mejor conozcan los pacientes los
efectos de estos factores, mejor será el control que
puedan ganar sobre su condición.
También es necesario que la gente sepa qué
puede hacer para prevenir o reducir el riesgo de complicaciones
de la diabetes. ¡Por ejemplo, se estima que con un cuidado
correcto de los pies, se podría prescindir de un 75% de
todas las amputaciones en personas con diabetes!
Aunque las clases de educación sobre
diabetes proporcionan información general útil, cada
paciente debería recibir una educación a medida de
sus necesidades concretas. El equipo que confecciona la evaluación
sobre diabetes incluye un médico, un tutor de diabetes,
una trabajadora social, una enfermera especializada y un
especialista en dietética. A continuación se debe
desarrollar un plan de tratamiento que responde a las necesidades
físicas, emocionales, dietéticas y educacionales de
cada persona.
La educación individual es el pilar fundamental
del proceso
educativo. Es la más adecuada como primer acercamiento al
paciente, en el momento del diagnóstico o en el primer
contacto con el equipo de salud. Y es también necesaria
para la educación continuada durante toda la
vida
Tiene en la entrevista
clínica y la atención longitudinal los instrumentos
idóneos para conseguir una mayor eficiencia en el
proceso de adquisición de conocimientos y
modificación de actitudes y
hábitos. Este proceso debe ser continuado en el tiempo y no
contemplado como una actividad puntual, de aquí la
importancia de establecer un plan educativo individualizado y de
graduar en el tiempo los objetivos a
alcanzar, reforzando periodicamente el entrenamiento
conductal a través de la relación longitudinal
entre los profesionales sanitarios y las personas con
diabetes.
Ventajas:
El plan educativo puede ser adaptado a las
circunstancias personales, sociales, culturales,
económicas,… de cada paciente, así como al tipo y
momento evolutivo de la enfermedad
Favorece la bidireccionalidad en la relación
educativa.
El establecimiento de comportamientos saludables, de
hábitos de cuidados no sólo depende del
"saber", de que esa persona sepa lo que es bueno y
aconsejable para la salud;también dependen del
"querer", de que esa persona decida adoptar
determinados comportamientos de salud; y por último una
vez que toma la decisión depende del
"poder", de que tenga a su alcance los medios
necesarios para realizar dicho comportamiento.
Por ejemplo, para que un diabético realice con
éxito
su autoanálisis de glucemia depende de :
Saber: Que conozca los beneficios que le puede aportar
el control de su enfermedad. La estrategia para
transmitir estos conocimientos, no es la misma en una persona con
alto nivel de instrucción que en una
analfabeta.
Querer: Una serie de características personales
pueden influir en que la persona decida realizar
autoanálisis:
Experiencias previas de enfermedad,
Su manera de vivenciar la enfermedad y el dolor (puede
haber miedo en relación con los pinchazos).
Su grado de autonomía. Si es una persona
autónoma e independiente en el desarrollo de
su vida diaria estará dispuesta inmediatamente a no
depender de nadie para hacerse sus controles.
Poder: Condiciones físicas como agudeza visual,
habilidad psicomotora, contar con el material necesario (una
persona con bajos ingresos
económicos puede que no se compre un
reflectómetro).
Por tanto para educar previamente hay que valorar toda
una serie de factores que nos van a influir sobre el proceso
educativo y determinan directamente cómo lo vamos a hacer,
qué problemas nos vamos a encontrar, y qué soluciones les
vamos a dar. En definitiva nuestro trabajo
consistirá en ayudarles en el saber, en el
querer y en el poder.
Aún insistiendo en que deben individualizarse
ante cada persona, proponemos de manera orientativa los
siguientes objetivos generales:
- Asumir y aceptar su Diabetes
- Conocimientos fundamentales sobre su trastorno
metabólico - Mejorar la calidad de
vida de la persona diabética, promocionando los
hábitos de vida saludables, especialmente los
referentes a alimentación, ejercicio y tabaco. - Proporcionar los recursos
para que sea un individuo
"capaz", activo y autónomo respecto al cuidado de su
Diabetes. - Evitar la aparición de complicaciones agudas
y crónicas.
Estrategias y actividades educativas.
El Proceso de Aprendizaje:
Enseñaremos teniendo en cuenta que el aprendizaje es
un proceso en el que se suceden una serie de fases:
- Estar informado, estar al corriente
- Estar interesado
- Sentir la necesidad de tomar una
decisión - Tomar una decisión
- Ensayar el comportamiento
- Adoptarlo
- Adaptar la conducta
- Interiorizarlo
Ejemplo: Vamos a transmitir información sobre el
ejercicio y sus ventajas. Es posible que logremos interesar al
individuo sobre el tema, de forma que él también
busque información y reflexione sobre ella. Una vez que ha
procesado esta información puede que sienta necesidad de
tomar una decisión respecto a si hace ejercicio. Decide
caminar todos los días y se une a un grupo de
vecinos que da un paseo diariamente a primera hora de la
mañana. Empieza a probar, y se da cuenta que se siente
mejor, más relajado , sus cifras de glucemia,han mejorado
y ha tenido que disminuir la dosis de insulina. Además se
lo pasa bien con este nuevo grupo de amigos que ha encontrado.
Todas estas ventajas le irán influyendo para que el hacer
ejercicio deje de ser algo que siempre iniciaba y probaba , y se
convierta en una conducta adoptada, y con el tiempo interiorizada
dentro de su forma de vivir. Nosotros tenemos que seguir todas
estas fases y reforzar cada una de ellas.
La comunicación: Nuestra actividad en
educación individual se va a establecer a través
del dialogo.
Transmitiremos información y permitiremos que exprese sus
sentimientos y creencias, que los analice, que identifique
problemas, que busque soluciones
La entrevista
motivacional es el instrumento que el profesional de
Atención Primaria debe conocer y utilizar en el proceso de
educación del paciente diabético. Requiere un
adecuado entrenamiento por parte del sanitario, ya que supone un
cambio
conceptual con respecto al modelo
informativo clásico. Permite la aplicación de una
serie de habilidades de comunicación centradas en la
experiencia del consultante, bajo un clima de
empatía, interés,
tolerancia y
cooperación mutua, respetando siempre las últimas
decisiones del paciente. Con ello trasladamos el peso del cambio
en los hábitos hacia la propia persona diabética,
ayudando nosotros en el proceso de toma de
decisiones, reestructurando sus creencias y negociando los
cambios propuestos. Es una línea de entrevista que trata
de conseguir decisiones que partan del paciente, obtenidas tras
una correcta información por parte del profesional y
después de verificar la necesaria comprensión del
problema de salud que presenta la persona con Diabetes.
A la hora de informar al paciente acerca de su
enfermedad y de las distintas opciones terapeúticas
recomendadas, debemos tener en cuenta que el éxito en todo
proceso de comunicación viene marcado por la
bidireccionalidad. El paciente no es un mero receptor, sino que
se deben dar las condiciones para que pueda interrumpir y opinar
en cualquier momento, explorando los conocimientos y creencias
previas del paciente, y apoyándonos en ellos para
conseguir que los mensajes sean correctamente
interpretados.
Métodos de exposición: Los elementos conceptuales
en la emisión de mensajes informativos se apoyan en una
serie de técnicas
que resulta imprescindible incorporar como rutinarias en el
proceso de educación para la salud en la persona
diabética. Estos elementos conceptuales son:
Enunciación: Anunciar los
contenidos que vamos a explicar ("ahora vamos a hablar de las
hipoglucemias, voy a explicarle en qué consiste tener el
azúcar bajo…")
Racionalidad: Explicar el fundamento o
actuación de la conducta terapeútica propuesta. No
se trata de una explicación técnica y prolija, sino
de intentar que el paciente comprenda el porqué de nuestra
propuesta, respetando su independencia
("los hipoglucemiantes orales ayudan al páncreas a
segregar insulina, la acarbosa hace que el azúcar no
atraviese el intestino, la insulina es necesaria para que el
organismo utilice el azúcar, el ejercicio hace consumir
azúcar al organismo…)
Detallar las instrucciones y los cambios:
Detallar los cambios conductuales propuestos. El paciente
recuerda sólo una pequeña parte de lo que le
comunicamos verbalmente, pero lo que recuerda es lo más
importante, lo que decimos al principio y lo que se incorpora a
su regimen habitual de vida. Es conveniente basarse, a
través de la bidireccionalidad, en los hábitos del
paciente para detallar los cambios que queremos introducir ( "se
tomará las pastillas antes de las comidas", "la insulina
se la pone antes del desayuno y cena", "salga a dar un paseo por
la mañana antes de recoger a sus nietos en el colegio
…"). Es muy importante detallar por escrito las instrucciones
terapeúticas, considerando siempre la posibilidad del
analfabetismo
funcional y las posibles limitaciones visuales que podemos
encontrarnos.
Comprobar la asimilación:
Cerciorarse de la exacta comprensión de los mensajes
("explíqueme usted ahora cómo va a inyectarse la
insulina", "enseñeme como se determina la glucemia
capilar"…)
Las características formales en la
emisión de mensajes informativos deben ser dominadas de
forma eficaz por el sanitario que educa individualmente al
paciente. La forma de hablar y construir las frases, el
vocabulario empleado y los complementos visuales utilizados son
factores esenciales para conseguir una correcta compresión
del mensaje que pretendemos comunicar:
Frases cortas: las frases deben tener una
longitud no superior a las 20 palabras, como media. Evitaremos
utilizar términos médicos, adecuando nuestro
lenguaje al
nivel cultural del paciente. En los ancianos es conveniente usar
un tono más pausado para permitir una mejor
asimilación.
Vocabulario neutro: Utilizar
términos de bajo contenido emocional, evitando palabras
que desencadenan una repuesta emocional intensa por sí
mismas (ceguera, amputación, muerte,…)
Dicción clara y entonación
adecuada: Las palabras más importantes deben
quedar suficientemente subrayadas y la dicción permite
comprenderlas sin esfuerzo. No hay peor enemigo para una
comunicación eficaz que una voz inaudible o
monótona.
Complemento visual-tactil: Utilizar
vías de comunicación distintas a la auditiva,
reforzando la comprensión de los mensajes. Utilizar
folletos explicativos adaptados a las características de
nuestros pacientes, sin olvidar el alto grado de analfabetismo
funcional que existe en nuestros mayores.
La utilización de material escrito (libros,
foletos, guías) es un complemeto importante en el que
podemos apoyarnos para reforzar nuestro mensaje. Existe mucho
material bibliográfico para personas con Diabetes que
podemos proporcionar o recomendar.
Métodos conductuales: Se usan para ayudar
a aprender una determinada conducta o habilidad. También
los podemos utilizar una vez aprendida esa conducta, reforzar al
individuo para que la perfeccione y la incorpore de forma
permanente a su vida diaria.
El entrenamiento. Consiste en
demostrar una determinada conducta o habilidad, por ejemplo como
ponerse la insulina, y luego hacer a la persona practicar.
Finalmente progresará y perfeccionará esa
habilidad.
El refuerzo positivo. Consiste en
recompensas de todo tipo, por ejemplo, emocionales a
través de la alabanza ( es muy importante felicitar a
la persona por los logros conseguidos, expresar nuestra
alegría, etc.), materiales, como el dinero que
ahorrará al dejar de fumar. También puede haber un
refuerzo positivo por observación de las conductas de otros
diabéticos y los logros conseguidos por los mismos.O por
los beneficios sociales obtenidos (ejemplo: un
diabético al que a la hora de darle un puesto de trabajo
en una empresa
determinada se valoró su nivel de educación en
diabetes y su autonomía y dominio en el
autocuidado). Estos refuerzos son extraordinariamente
importantes a la hora de mantener o aumentar la frecuencia de una
conducta saludable.
Preocupaciones sexuales de hombres
diabéticos
La impotencia frecuentemente es tema de chistes, pero
a la medida que los hombres envejecen (y para muchos hombres
diabéticos) la impotencia no hace ninguna gracia. Es un
problema que principalmente aflige a hombres de cincuenta
años en adelante, y los hombres diabéticos tienen
un riesgo mayor. De hecho, el 50 o 60 por ciento de hombres
diabéticos mayores de cincuenta años padecen
algún grado de impotencia. (Impotencia es la incapacidad
frecuente, no ocasional, de conseguir o mantener la erección).
La impotencia puede tener causas psicológicas y
fisiológicas. La impotencia de base psíquica suele
empezar de forma repentina, mientras que la impotencia con base
fisiológica empieza de forma gradual, con un pene menos
erecto y erecciones menos frecuentes, y se va haciendo peor hasta
que el hombre no
es capaz de mantener una erección. En los hombres
diabéticos las causas suelen estar relacionadas con
problemas de nervios y vasos sanguíneos. Por ejemplo, si
los defectos de los vasos sanguíneos impiden que la sangre
fluya al pene, no podrá causar una erección, o si
los nervios fallan al señalizar el pene, el resultado
puede ser que no haya erección.
La mejor manera de evitar la impotencia
fisiológica para un hombre
diabético es mantener un buen control de los niveles de
glucosa sanguíneos, no fumar, reducir el consumo de
alcohol, y
mantener una presión
arterial normal.
Antes de que se pueda recomendar un tratamiento para la
impotencia es necesario determinar su causa, lo cual
requerirá una serie de tests. Como parte de la
evaluación de la situación se debe informar a su
médico de los medicamentos que está tomando,
incluso aquellos libres de receta médica, porque algunos
medicamentos contra males comunes pueden contribuir a la
impotencia. Si la medicación es la que le está
causando impotencia al paciente, el médico posiblemente
pueda cambiar o ajustar la receta. En cualquier caso el paciente,
nunca deberá cesar de tomar medicamentos que les han sido
recetados sin consultarlo con el médico. Fumar y beber
alcohol también puede contribuir a la
impotencia.
Hoy en día los médicos disponen de una
variedad de tratamientos para la impotencia fisiológica.
Pasar por el proceso diagnóstico, vale la pena. Los
tratamientos comunes incluyen inyectar un medicamento
directamente en el pene para producir una erección que
durará 30 a 60 minutos, utilizar una bomba de vacuo para
producir una erección, e implantar una prótesis dentro
del pene para producir erecciones. El médico le
ayudará al paciente a tomar una decisión sobre
cuál de estas opciones mejor le conviene.
Si sospecha que la impotencia del paciente tiene una
base psicológica, el médico le podrá indicar
algún terapeuta especializado en el tratamiento de asuntos
sexuales
Control de diabetes y el ciclo
menstrual femenino
Las mujeres con diabetes del tipo I tienen dificultades
más frecuentes a la hora de controlar la glucosa
sanguínea durante la semana anterior al periodo, dado que
los niveles de glucosa pueden ser o bien superiores o bien
inferiores a lo normal. Este problema parece prevalecer entre
aquellas mujeres que sufren el síndrome premenstrual
(PMS).
Las culpables de esto son las hormonas
femeninas estrógenos y progesterona, aunque no se
entienden muy bien sus efectos.
Durante la primera mitad de cada ciclo, los niveles de
estas hormonas son relativamente bajos. Durante la segunda parte
del ciclo, después de la ovulación, los niveles de
estrógeno y progesterona aumentan y provocan un
acolchamiento de las paredes del útero en
preparación de la alimentación de un óvulo
fertilizado. Si no hay fertilización, el ovario cesa de
producir estos dos tipos de hormonas, y su repentina
pérdida provoca el desprendimiento de este acolchado del
útero. Este desprendimiento se conoce como
menstruación.
Algunos investigadores creen que en algunas mujeres los
niveles altos de progesterona causan una resistencia
temporal a la insulina. En estos casos la insulina estaría
parcialmente incapacitada para ligarse a proteínas
receptoras en la superficie de las células, mientras que
en otras mujeres, los niveles altos de estrógeno
incrementan la sensibilidad hacia la insulina causando niveles de
glucosa inferiores al normal. Otros investigadores creen que las
razones de los trastornos de los niveles de glucosa son la
retención de agua, la
hinchazón, la irritabilidad, depresiones y ansias de comer
carbohidratos
y grasas, típicos del síndrome premenstrual
(PMS).
Para conocer los efectos de los ciclos mensuales sobre
el control de la glucosa en la sangre, se debe comprobar
diariamente el nivel de glucosa del paciente, e indicar los
niveles de los últimos tres meses en un gráfico. En
este gráfico se debe marcar los primeros días de
cada periodo en cada uno de los meses. Entonces se comprueba si
puede observar alguna regularidad, como por ejemplo niveles de
glucosa que sean consistentemente más altos o más
bajos de lo habitual durante los días anteriores o
posteriores a la menstruación. (Si no tiene el
hábito de apuntar y guardar una relación de sus
niveles de glucosa)
Existen algunas medidas para aliviar la pérdida
de control del nivel de glucosa relacionado con los ciclos
mensuales.
Si se sospecha que los niveles de glucosa pueden estar
afectados por el PMS, intente como primer paso aliviar su PMS:
mantenga un horario de comidas lo más regular posible,
limite su consumo de sal (la sal contribuye a la hinchazón
general), y reduzca el consumo de alcohol, chocolate y cafeína, que pueden afectar su nivel de
glucosa y su estado de ánimo. Y mantenga su programa de
ejercicio físico para reducir los cambios de ánimo
y el aumento de peso.
Incluso después de tomar estas medidas contra el
PMS, puede ser necesario hacer algunos cambios en sus
hábitos alimenticios, el ejercicio y la medicación
durante los días previos a la menstruación para
conseguir un buen control de la glucosa. Lo mejor es introducir
estos cambios uno por uno, para poder observar mejor el efecto de
cada una por separado.
Si sus niveles de glucosa tienden a subir antes de la
menstruación, amplíe su programa diario de
ejercicio físico, evite comer más carbohidratos, y
hable con su médico sobre incrementos graduales temporales
de su dosis de insulina. (Necesitará trabajar
conjuntamente con su médico para ajustar las dosis
indicadas para usted).
Si sus niveles de glucosa tienden a ser demasiado bajos
antes de la menstruación, puede intentar de reducir su
programa de ejercicio durante estos días, y aumentar los
carbohidratos en su dieta (con alimentos sanos,
no con comida basura).
También puede comentar la posibilidad de reducir su dosis
de glucosa gradualmente durante estos días con su
médico.
LA DIETA
DIABÉTICA
Las ideas falsas populares sobre la nutrición y la
diabetes incluyen la idea que una "dieta diabética" es una
"dieta libre del azúcar"; o esa azúcar refinada es
"mala" y los "dulcificantes naturales" son "buenos". ¿Se
pueden los alimentos "sin azúcar" comer en cantidades?
¿Puede una persona con la diabetes ser "tramposo" de vez
en cuando? ¿Cuál es una "dieta diabética"?
Porque existen tantas preguntas y malentendidos, es importante
que una persona con diabetes pueda entender los fundamentos de la
nutrición, uno de varios elementos esenciales de la
gerencia
acertada de la diabetes.
No hay realmente cosa tal como una sola "dieta
diabética". La dieta que una persona con diabetes sigue
para ayudar para manejar sus niveles de azúcar de sangre
se basa en los mismos principios de la
nutrición que cualquier persona sana, con o sin diabetes,
debe seguir para la buena salud. Cuando una persona con diabetes
ve al nutricionista que lo aconseja, la meta es crear
un plan de la nutrición. Esto ayudará a la persona
a manejar sus o sus niveles de azúcar de sangre, reduce el
riesgo de la enfermedad cardíaca y otras condiciones
dietarias relacionadas, mantienen un peso sano, así como
la estructuración de la calidad
alimentaria de una persona, forma de vida y las necesidades
culturales.
La energía que conseguimos de los alimentos,
medidos en calorías, viene a partir de tres tipos de
alimentos: grasas, proteínas, y carbohidratos. Cualquier
alimento que proporcione calorías levantará el
azúcar de sangre. Cuando se digieren los alimentos, se
analizan en el combustible básico del cuerpo — glucosa,
un tipo de azúcar. La glucosa es absorbida por la
circulación sanguínea, y después conocida
como la glucosa de la sangre o azúcar de sangre. En una
persona sin diabetes, la insulina es lanzada por el
páncreas después de que una comida o un bocado para
permitir que la glucosa en la sangre consiga en las
células de cuerpo, donde se quema para la energía.
Esto trae el nivel de la glucosa en la sangre abajo a la gama
normal. Si la insulina no se produce ni está trabajando
correctamente, la glucosa no puede incorporar las células
que se utilizarán, y se acumula en la circulación
sanguínea. Esto da lugar a azúcar de sangre alta, y
esta condición se conoce como diabetes.
Aunque todos los alimentos que proporcionan
calorías son convertidos en la glucosa por el cuerpo,
ciertos alimentos tienen un efecto más directo en el nivel
de la glucosa de la sangre. Las grasas en alimentos se digieren y
se convierten eventual en la glucosa, pero ésta puede
tomar hasta 6 a 8 o más horas después de una
comida, y el lanzamiento de la glucosa en la sangre es muy lento.
La proteína en tomas de los alimentos (tales como carnes,
las aves de
corral, los pescados, los huevos, soja, habas, y
leche) cerca
de 3 a 4 horas después de una comida a "demuestra como
aumenta la glucosa de la sangre".
Los carbohidratos, por otra parte, toman solamente sobre
mitad de la hora a una hora después de una comida que se
dará vuelta en la glucosa de la sangre. La palabra
"carbohidrato" significa realmente las "azúcares y los
almidones." Químicamente, un alimento almidonado es justo
una "cadena" de las moléculas de la glucosa. De hecho, si
un alimento almidonado como una galleta de soda se sostiene en la
boca por algunos minutos, comenzará a sentir dulce
mientras que las enzimas
digestivas en la saliva comienzan a romper el almidón
abajo en sus piezas de la glucosa.
Cualquier alimento que sea alto en cualquier tipo de
carbohidrato levantará los niveles de la glucosa de la
sangre pronto después de una comida. Si un alimento
contiene una onza de azúcar (natural o refinada) o una
onza de almidón, levantará la glucosa de la sangre
la misma cantidad, porque la cantidad total de CARBOHIDRATO es
igual. Aunque un cristal de zumo de fruta y la misma cantidad de
soda azucarada pueden parecerse como algo "bueno" contra la
"mala" opción, cada uno levantará cantidades casi
iguales de la glucosa de la sangre. Esta información con
respecto a la cantidad de carbohidrato en diversos alimentos es
el centro de una herramienta de gerencia de la nutrición
para la gente con diabetes. Los alimentos altos en carbohidratos
incluyen los almidones tales como arroz, pastas, panes, cereales,
y alimentos similares; frutas y jugos; leche y productos
lácteos; y cualquier cosa hecha con las
azúcares agregadas, tales como caramelos, las galletas,
las tortas, y las empanadas.
La meta de un plan de la nutrición de la diabetes
es proporcionar una mezcla de las grasas, carbohidratos, y las
proteínas en cada comida en un nivel apropiado de las
calorías que proporcionan los alimentos esenciales tan
bien como crean incluso un lanzamiento de la glucosa en la sangre
de la comida a la comida. Un nutricionista determina las
necesidades alimenticias de una persona con diabetes y calcula
las cantidades de grasa, de proteína, de carbohidrato, y
de calorías totales necesitadas por día, y
después convierte esta información en las
recomendaciones para las cantidades y los tipos de alimentos para
incluir en la dieta diaria. El número total de comidas y
los bocados y su sincronización a través del
día pueden ser diferentes para cada persona, basado en el
suyo o sus necesidades alimenticias, forma de vida, y la
acción y sincronización de medicaciones.
Un plan total de la nutrición para una persona
con diabetes incluye 10 a 20 por ciento de calorías de la
proteína, no más de 30 por ciento de
calorías de las grasas (sin más de 10 por ciento de
las grasas saturadas), y los 50 a 60 por ciento restantes de los
carbohidratos. Se añaden los alimentos del carbohidrato
que contienen la fibra dietética, pues una alta dieta de
la fibra se ha asociado a riesgos
disminuidos de los dos puntos y de otros cánceres. Para la
gente con altos niveles del colesterol de la sangre, proporciones
de grasas light y saturadas totales más bajas pueden ser
recomendadas. El producto del
sodio más del magnesio de 3000 por día se sugiere;
para la gente con la tensión arterial alta, el sodio se
debe limitar al magnesio 2400 por día o según lo
aconsejado por un médico.
FACTORES DE
RIESGO
Los factores de riesgo para DM son:
-Edad, mayores de 40 años.
-Ascendencia hispana.
-Sobrepeso u obesidad.
-Obesidad infantil o de la adolescencia
(IMC percentil 90 para la edad y género).
–Historia familiar previa de
DM2.
-Antecedentes de Hipertensión
Arterial.
-Madres con hijos macrosómicos (> 4 Kg. al
nacer)
-Antecedentes de DM gestacional.
-Antecedentes de hiperlipidemia
–Recién nacidos de bajo peso al
nacer.
FISIOPATOLOGÍA
El mantenimiento
de la glucemia en una persona depende de:
1.- Secreción de insulina.
2.-Acción periférica de la insulina en los
tejidos sensibles (músculo y tejido adiposo).
3.- Control de la insulina sobre la producción
hepática de glucosa.
La alteración en el equilibrio de
estos tres factores, es la causa de la aparición de la D M
2, se presentara en un individuo que presente
predisposición genética,
asociada a la presencia de factores de riesgo.
CRITERIOS DE DIAGNÓSTICO

En cualquier caso la determinación se hace en
plasma venoso, (no en capilar)
- El periodo de ayuno debe ser de 8- 14
horas.
**PTOG (Prueba de tolerancia oral a la glucosa), valor
obtenido a las dos horas de sobrecarga con 75 gr. de
glucosa.
*** En los casos GAA e ITG (prediabetes) hay un riesgo
cardiovascular aumentado
****Glucemia al azar (muestra tomada a cualquier hora
del día) de > a 200 mg/ dl, en presencia de
síntomas (polidipsia, poliuria o pérdida de peso
inexplicada, es DM.
TRATAMIENTO
El tratamiento de la DM tiene como objetivos la
corrección del dismetabolismo a nivel de glúcidos,
proteínas y lípidos; la corrección del peso
corporal y el estado de
nutrición especialmente en los pacientes obesos o
desnutridos, la prevención de la aparición de
complicaciones agudas y / o crónicas.
Para cumplir estos objetivos el tratamiento de la DM
incluye:
1.- Educación Diabetológica.
2.-Dietoterapia.
3.-Terapéutica medicamentosa.
4.-Actividad física.
5.- Automonitoreo.
La dieto terapia es uno de los pilares básicos
del tratamiento de la DM .Una correcta prescripción y una
educación diabetológica con una amplia
explicación del plan de alimentación
adaptándola al nivel de comprensión del paciente
aseguran en muchos casos el control terapéutico de la
enfermedad. Mazzei y Col. observaron que el cumplimiento del plan
de alimentación se presentó en el 84.5 % (siempre
el 28 %, frecuente 56%) Stone y Col. observaron una
mejoría del plan alimentario y del control
metabólico al intensificar la educación.
La práctica de actividad física
programada, sistemática y habitual, ha demostrado ser un
factor determinante que contribuye en la disminución de la
incidencia de DM en sujetos con factores de riesgo para
padecerla, y contribuye a la mejora del control metabólico
así como en la reducción de complicaciones, tanto
agudas como crónicas, en pacientes con DM.
3.7.- METAS DE CONTROL CLÍNICO

MARCO
METODOLÓGICO
4.-OBJETIVOS
4.1.- OBJETIVO GENERAL
Implementar estrategias
participativas para la educación de los familiares de
pacientes diabéticos del Centro de Atención
Ambulatoria Central del IESS para fortalecer la atención
del paciente con DM.
4.2.- OBJETIVOS ESPECÍFICOS
1.-Establecer el nivel de familiares que
acompañan a las citas A los pacientes con DM, para que de
este modo se puedan generar estrategias de participación
de los mismos en el cuidado de la enfermedad.
2.-Identificar las necesidades de educación que
tienen los familiares de pacientes diabéticos a fin de
fortalecer el control y el cuidado del paciente con
DM.
3.-Diseñar fichas
descriptivas- educativas para la utilización en la
capacitación de los familiares de pacientes
diabéticos donde se enumeren los temas a tratar, los
grupos a los que se puede manejar y la ideas con las cuales se
debe partir la educación
5.- DISEÑO, METODOLOGÍA,
MUESTRA
El estudio será realizado mediante la metodología activa- participativa, donde se
analizarán los factores sociales, económicos y
culturales que enfrentan los pacientes con DM y sus familias,
tratando de que este documento se accesible para personas que no
tiene conocimientos médicos y que a su vez fortalezca la
educación diabetológica para que se generen
estrategias claras de atención a los familiares de
pacientes con diabetes.
Se aplicará una evaluación socio-
económica, donde la escala de
conocimientos educativos influirán proporcionalmente en
las estrategia para la educación de los
familiares.
UNIVERSO
Se tomará como universo a los
pacientes con diagnóstico establecido de DM 2 que reciben
atención en el CAAC del IESS que en su totalidad son 600,
(fuente archivo de
historias clínicas)
TIPO DE MUESTREO
La muestra será probabilística con
aleatoriedad simple.
TAMAÑO DE LA MUESTRA
Se determinó que el número de pacientes
que se estudiará sería de 64, aplicando la
fórmula para n
CRITERIOS DE INCLUSIÓN
Diabéticos tipo 2 que acuden a regularmente a
realizarse evaluación de peso IMC, talla y signos
vitales.
CRITERIOS DE EXCLUSIÓN
Pacientes con enfermedades que afecten el
nivel de comunicación y comprensión (sordera,
demencia senil, ceguera, etc.)
Pacientes que expresen su no voluntad de
participar.
5.6.-PLAN DE ANÁLISIS
ESTADÍSTICO
Se utilizará la estadística
descriptiva y analítica, utilizándose la
distribución de frecuencia, los
porcentajes
5.7.-TÉCNICAS
Recolección de la información: para el
análisis del nivel socio-económico
se aplicará un cuestionario,
el contenido del cuestionario se encuentra en el anexo
1
5.8.-INSTRUMENTOS
El instrumento a utilizarse es ya validado y contiene en
su mayoría preguntas semiabiertas, y una parte con
preguntas cerradas. El formulario contiene instructivo
6.- RECURSOS
6.1.- RECURSOS HUMANOS
Una estudiante del Diplomado de Educación
Diabetológica del Instituto Superior de Postgrado en
Salud
Pública de la Facultad de Ciencias
Médicas de la Universidad
Central.
Pacientes que acuden a realizarse el control en el CAAC
del IESS
6.2.- TÉCNICOS Y MATERIALES
Hojas de encuesta
Papel bond
Computadora
Impresora.
Memory Flash
6.3.- FINANCIEROS
Recursos propios de la investigadora.
7.- ESTUDIO
ANÁLISIS E INTERPRETACIÓN DE
DATOS
POBLACIÓN: Población de familiares de Pacientes
Diabéticos del CAAC
IESS
SEXO: Masculino 20 Femenino 46
EDAD: Entre 41 y 70 años
TOTAL: 66 familiares de Pacientes con DM tipo
2
A continuación se presentará todos los
datos disgregados por etapas de estudio.
EDAD
Tabla Nº1

A partir del cuadro de las edades podemos darnos cuenta
que la mayor parte de los familiares de los pacientes
diabéticos que se encuentran dentro del estudio son
mujeres las mismas que presentan edades mucho menores a las del
sexo
masculino, también es importante resaltar que para el
análisis fueron divididos en rangos de 41 a 50, de 51 a
60, de 61 a 70, en el rango de 41 a 50 se encuentran mas
mujeres.
Estos datos concuerdan con estudios realizados en otros
países.
¿Se siente el familiar responsable
personalmente del cuidado del paciente con
Diabetes?
Tabla Nº2

Existe un mayor porcentaje de de personas es decir el
70,20% que se considera responsable de la educación del
paciente mientras que un 29,80% dice que no es así. Este
singular porcentaje nos da a entender que en la mayoría de
los casos la familia
siente responsabilidad dentro del cuidado del paciente
diabético mientras que la otra cantidad demuestra que debe
existir tambien auto cuidado.
¿Aprecia el paciente los beneficios de la
corresponsabilidad de su tratamiento con la familia?
Tabla Nº 3

El 63.43% de los familiares de pacientes
diabéticos consultados consideran que es el paciente
siente el apoyo dentro de la familia mientras que el 36.53% de
los familiares que consideran que no lo aprecian es por motivos
tales como que familia se vuelve muy restrictiva en los alimentos
, ellos violan la dieta o simplemente el tratamiento para el
paciente no es de gran importancia.
¿Nota el paciente obstáculos
importantes a su tratamiento en el desenvolvimiento cotidiano de
su familia, tales como la alimentación?
Tabla Nº 4

El 70.20% de los de los familiares de pacientes
diagnosticados con DM ha notado que el paciente se encuentra con
obstáculos importantes en el desenvolvimiento cotidiano
con su familia tales como la alimentación donde muchas
veces se cohibido de varios alimentos a se va a su cuarto cuando
ellos prueban tortas o helados mientras que el 29.89% considera
que no ha tenido obstáculos directos puesto que la familia
a asumido la misma dieta que el paciente y por lo tanto no se
vé sumido en varias dificultades.
¿Se ocupa el paciente con eficacia de su
dieta y medicación a pesar de que la dieta de la familia
sea distinta?
Tabla Nº 5

68.20% de los pacientes trata de cumplir con eficacia su
dieta y medicación a pesar de que la dieta familiar sea
distinta , pero el 31,80% considera que el paciente no lo puede
cumplir , por lo que es de prima importancia la educación
diabetológica del familiar del paciente para un correcto
desenvolvimiento de la enfermedad del paciente alrededor de sus
seres queridos.
.¿Controla el paciente su sangre y orina
regularmente y responde adecuadamente a los
resultados?
Tabla Nº 5

El 48.20% de los familiares considera que el paciente
controla regular y adecuadamente su orina y su sangre cumpliendo
con los requerimientos necesarios pero el 51.60% considera que no
lo hace por varias razones tiene desconocimiento sobre el tema o
porque no sabe cuales son los niveles que el paciente
debería cumplir
¿Asume como familiar el control del
tratamiento insulínico, ajustando ,de acuerdo al resultado
de los análisis, la ingesta de alimentos, ejercicio y
cambios en el estilo de
vida, así como cuando se siente mal?

El 51.60% de los familiares sabe cual es el uso de la
insulina y asume como familiar el tratamiento el 48.20 % se ve
alejado frente al tema.
¿Asume el familiar el cuidado efectivo para
prevenir y tratar la hipoglucemia?

La mayoría de los familiares no asume el cuidado
efectivo para prevenir y tratar la hipoglucemia por lo que el
35.60% se siente identificado en asumirlo mientras que el 64.60%
restante no sabe como hacerlo y aquí se denota nuevamente
la importancia de que los familiares se encuentren prevenidos
sobre el tema y con una educación base
¿Tiene la Diabetes efectos adversos
importantes en el estilo de vida de la familia?

A pesar de todos los avances en el tratamiento de la
diabetes, la educación del paciente sobre su propia
enfermedad sigue siendo la herramienta fundamental para el
control de la diabetes, pero sobretodos las cosas la
educación continua a sus familiares facilitara la vida en
comunión con su familia.
¿Se muestra el paciente excesivamente
preocupado (angustiado, deprimido, confuso o desconcertado) o
pesimista y asustado por la Diabetes?

La gente que sufre de diabetes, a diferencia aquellos
con muchos otros problemas médicos, no puede simplemente
tomarse unas pastillas o insulina por la mañana, y
olvidarse de su condición el resto del
día.
Cualquier diferencia en la dieta, el ejercicio, el nivel
de estrés, u otros factores puede afectar el nivel de
azúcar en la sangre. Por lo tanto, cuanto mejor conozcan
los pacientes los efectos de estos factores, mejor será el
control que puedan ganar sobre su condición. En este
sentido el apoyo familiar y la consecuencia de cada acto que
asuma la familia debe ser controlado y tomado en cuenta para el
consecuente apoyo familiar.
¿Recibe el paciente adecuado apoyo de su
familia, amigos y compañeros?

También es necesario que la gente sepa qué
puede hacer para prevenir o reducir el riesgo de complicaciones
de la diabetes. ¡Por ejemplo, se estima que con un cuidado
correcto de los pies, se podría prescindir de un 75% de
todas las amputaciones en personas con diabetes!
¿Conoce el paciente sus objetivos de niveles
de glucemia apropiados?

Un avance importante en los últimos años
en el recursos del tratamiento de la diabetes ha sido el medir en
forma objetiva el control glicérico previo, la HbA1c es el
producto de la glucosilación de la glucosa que se
encuentra adherida a la cadena de aminoácidos de la
hemoglobina de modo relativamente permanente, de manera que la
HbA1c refleja la carga glicémica que se presenta en los
eritrocitos durante su lapso de vida, que es de 120
días.
Los controles de HbA1c deben hacerse cada tres meses,
una menor concentración de HbA1c disminuye las
compliaciones a largo plazo.
La hemoglobina es la sustancia de las células
rojas de la sangre que proporciona oxígeno
a las células del organismo y que a veces se une con la
glucosa. Debido a que mientras viva la célula
la glucosa se mantiene unida a ella, la prueba de Hemoglobina
glicosilada indica la concentración promedio del nivel de
glucosa en la sangre durante las últimas semanas, esta es
una prueba que nos enseña los niveles con los que se
manejan los pacientes.
¿Consigue el paciente objetivos adecuados con
la ayuda familiar?

Este tipo de actividades se han desarrollado en
países de América
Hispano parlante como Méjico, donde existe el teléfono amigo o páginas
web donde la gente discute sobre su enfermedad y da sus
testimonios lo cual es un impulso y actúan como una
comunidad al
tanto de los avances médicos y las posibilidades de
mejorar su calidad de vida.
¿Reconoce el familiar que el paciente responde
a la necesidad de revisión médica
periódica

Aunque las clases de educación sobre diabetes
proporcionan información general útil, creemos que
cada paciente debería recibir una educación a
medida de sus necesidades concretas, junto a sus familiares para
que de este modo se puedan reducir los riesgos tanto en la
familia como en el paciente .
.Suministrándose una evaluación completa
de la condición médica de cada paciente, de sus
actividades y su dieta. El equipo que debería realizar
esta evaluación incluye un médico, un tutor de
diabetes, y un especialista en dietética y por supuesto
una licenciada en enfermería
que llevaría adecuadamente la ficha del
paciente.
8.- PROPUESTA
PROPUESTA DE ESTRATEGIAS DE EDUCACIÓN A LOS
FAMILIARES DE PACIENTES DIABÉTICOS

Programa
„ ¿ Por qué tengo diabetes
?
„ Cifras de glucosa que se deben tener.

Las Cosas Que Hacen Cambiar La Cantidad De
"Azúcar" Que Hay En La Sangre

„ La luna de miel.

„ Los análisis.
GUÍA DE AGUJAS PARA LA INYECCIÓN DE
INSULINA


„ La hipoglucemia (bajadas de azúcar).
El alcohol. La conducción de
vehículos

„ Los horarios de inyección de insulina
y de las comidas.
CRITERIOS para diseñar el
horario.
Para evitar hipoglucemias e hiperglucemias por culpa del
horario,
1) Siempre debe estar haciendo efecto
alguna dosis de insulina.
2) Las comidas más "fuertes" se
realizarán cuando la insulina está haciendo el
máximo efecto.
3) Los tentempiés se utilizan para evitar
hipoglucemias cuando entre una comida y la siguiente pasan
más de 3 horas.


CLASES EXCLUSIVAS PARA PACIENTES
„ Clases en pequeño grupo
(de 5 a 8 personas)
„ Clases en pequeño grupo (de 5 a 8
personas)
„ Tiempo : 11 clases, de 2 horas.
„ Frecuencia : una clase cada 2
semanas
„ Para personas de 14 a 55 años
Programa





Curso para familiares y |
„ Clases en pequeño grupo (de 5 a 8 |
„ Tiempo : 5 clases, de 1 hora. |
„ Frecuencia : una clase cada mes |
„ Para familiares y amigos de personas con |
Programa |
Clase 1 : ¿Que es la Diabetes? Su |
Clase 2 : La insulina y |
Clase 3 : La |
Clase 4 : Días de |
Clase 5 : Ajuste del |
Programa de Seguimiento y Refuerzo
„ Clases en pequeño grupo (de 5 a 8
personas).
„ Tiempo : 2 horas
„ Frecuencia : una sesión cada 4 – 6
meses
„ Para personas que acuden desde su
domicilio
Actividades (adaptadas a cada
situación)
Análisis conjunto de la situación actual y
apoyo en las rectificaciones, para mejorar el control de la
diabetes
Consolidación y ampliación de
conocimientos
Ánimo
Actualización sobre las novedades para el cuidado
de la diabetes
Consultas por teléfono
Horario : de 8 a 15 horas
Para personas que acuden al Programa del Aula
El Aula para dar clases a familiares y amigos de
pacientes diabéticos
La mayoría de personas genera grandes
expectativas al hablar de un aula de capacitación para
diabéticos pero en varias clínicas de España ,
México y
Estados Unidos
estas aulas son didácticas , pequeñas y acogedoras
donde el paciente se siente a gusto , pero sobretodo existe un
ambiente de
familiaridad, el espacio destinado para la ecuación
diabetológica debe constar de una cartelera, una computadora,
una pizarra , una mesa redonda
con sillas a su alrededor y material informativo donde el
paciente , los familiares y la comunidad puedan sentir que es un
momento de enseñanza– aprendizaje.
Si el presupuesto
podría ser aún mayor se tendrían aulas
dinámicas con materiales
como televisiones o proyectores donde los pacientes de forma
visual – activa podrían ir enterándose de las
novedades en la diabetes pero sobretodo los familiares
aprendería técnicas de cómo fortalecer el
ánimo de los pacientes con ciertas presentaciones en
power
point.
|
| ||
|
| ||
BIBLIOGRAFÍA
- American Association of Endocrinologists (AACE).
AACE guidelines for the management of diabetes
mellitus.Online: http://www.aace.com/guidelines/diabetes_guide.html.
March 1995. - American Diabetes Association.National Standards
for DiabetesSelf-Management Education Programs and American
Diabetes Association Review Criteria. Diabetes Care 1996; 19:
s114-s120. Online:
http://www.diabetes.org/DiabetesCare/Supplement/s114.htm. - Borrell i Carrió F. Manual de
Entrevista Clinica para la Atención Primaria de Salud.
Ediciones Doyma S.A. Barcelona 1989. - Bueno JM Marco MD, Leal A, Orozco D, Mira JJ.
Estudio de Validación de una escala de
educación diabetológica en Atención
Primaria. Atención Primaria 1993; 11:
344-349. - Calle-Pascual AL et al. Behaviour modification
educative programmes in obese type 2 diabetic patients.
Avances en Diabetología 1993; 6: 119-124. - Calle-Pascual AL Gil E, Benedi MA et al. Diseño de dos cuestionarios para
evaluar los factores de riesgo de padecer amputación
de miembros inferiores en la diabetes mellitus. Avances en
Diabetología 1995 ; 10: 31-40 . - Campo Ordás JM, Vargas Royo ME. Opiniones de
los pacientes diabéticos sobre su educación
sanitaria. Atención Primaria 1991; 8: 729. - Diabetes Education Study Group of de European
Association for de Study of Diabetes.The teaching Letter
1987. - Diabetes Education Study Group of de European
Association for de Study of Diabetes (D.E.S.G.).Kit de
supervivencia: Estrategias educativas de 5 minutos.
Educación Diabetológica Profesional 1995; 5:
3-23. - Durá Trave T., Moya Benavent M.
Conocimientos y actitudes de los profesores de
enseñanza primaria sobre el alumno diabético.
Avances en Diabetología 1993; 7: 129-134 - Greene WH, Simons-Morton BG. Educación para
la Salud. Editorial Interamericana Mc.Graw Hill.
1988. - Juvenile Diabetes Foundation. What you should know
about Diabetes? Online: http://www.jdfcure.com/whatknow.htm#careforkids
.Sept.1996. - Junta de Andalucía.Consejería de
Salud y Servicios
Sociales.Guía de Asociaciones.Ayuda Mutua y
Autocuidado.1988. - Mitchell Funnell M., Hass L.B. National Standards
for Diabetes Self-Management Educations Programs. Diabetes
Care 1995; 1: 100-116. - Moncada E, Cano I, Salvador J et al. Impacto de la
educación diabetológica sobre la asistencia
sanitaria de la diabetes mellitus. Estudio longitudinal de 9
años de evolución. La experiencia de Pamplona.
Avances en Diabetología 1992; 5: 111-120 . - Peyrot M. Evaluation of Patient Education Programs:
How to Do It and How to Use it. Diabetes Spectrum 1996; 9:
86-93. Online:
http://www.diabetes.org/DiabetesSpectrum/96v9n02/evalu.htm - Polaino-Lorente A. Estrategias de
intervención psicológica para el autocontrol de
la diabetes infanto-juvenil. En: Psicología
Clinica y Salud: Aplicación de Estrategias de
Intervención.Capitulo 11; 313-336. Universidad
Nacional a Distancia. Madrid
1991.Simanca Ediciones S.A. - Pringkle M, Stewrat-Evans C, Coupland C, Williams
I, Allison S, Sterland J. Influences on control in diabetes
mellitus: patient, doctor, parctice, or delivery of care? Br
Med J 1993; 306: 630-634. - Rochon Alain. Educación para la Salud.
Guía práctica para realizar un proyecto.
Editorial Masson S.A. Barcelona 1991. - Sáenz Hernáiz J et al. Efectividad de
la educación sanitaria a diabéticos tipo II, no
insulindependientes. Atención Primaria 1992; 10:
785-788. - Sorroche Navarro C, Fernández Soto ML, De
Sande Barroso MJ et al. Evaluación de un programa
educativo en diabetes: utilidad de
la aplicación de una técnica de grupo nominal.
Avances en Diabetología 1994; 8 : 117-124.
Anexos
Sería de gran ayuda para evaluar el disponer de
una hoja de registro en la que figuren todos los
contenidos, destrezas y habilidades contemplados en el programa
educativo. En cada punto podemos registrar el grado de
conocimientos y destrezas del familiar del paciente
diabético necesita conocer y por último si es
posible lo lleva a la práctica.
La evaluación debe ir dirigida a contestar las
siguientes preguntas:
| |||
Si | NO | ||
| |||
Si | NO | ||
| |||
Si | NO | ||
| |||
Si | NO | ||
5.¿Controla el paciente su sangre y orina | |||
Si | NO | ||
6.¿Asume como familiar el control del | |||
Si | NO | ||
| |||
Si | NO | ||
| |||
Si | NO | ||
| |||
Si | NO | ||
10. ¿Recibe el paciente adecuado apoyo de | |||
Si | NO | ||
11. ¿Conoce el paciente sus objetivos de | |||
Si | NO | ||
12. ¿Consige el paciente objetivos | |||
Si | NO | ||
| |||
Si | NO | ||
Los niveles de alimentación
DIETA SEMÁFORO

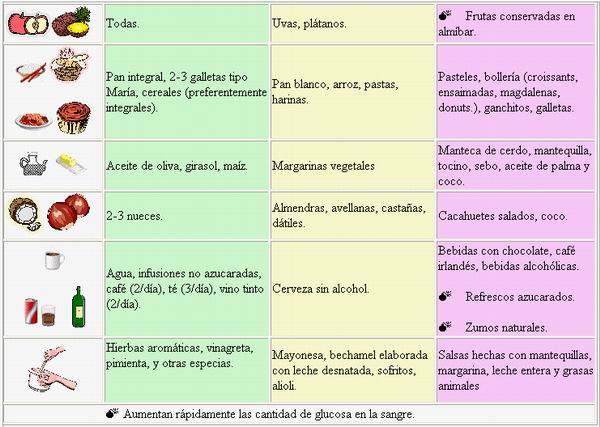
DIETA VASITO
Alimentación controlando Hidratos de Carbono y
grasas
(para adaptar, ampliando ó
reduciendo, al tratamiento dietético
prescrito)

AUTOR
Lcda. Verónica Jiménez
Lic. Mercedes Ordóñez
UNIVERSIDAD CENTRAL DEL ECUADOR
FACULTAD DE CIENCIAS MÉDICAS
INSTITUTO SUPERIOR DE POST GRADO EN SALUD
PUBLICA
DIPLOMADO DE EDUCACIÓN EN DIABETES
PRIMERA PROMOCIÓN 2006
PROTOCOLO DE TESINA
2006-10-29
1 Juvenile Diabetes Foundation. What you
should know about Diabetes? Online: http://www.jdfcure.com/whatknow.htm#careforkids
.Sept.1996.
2Durá Trave T., Moya Benavent M.
Conocimientos y actitudes de los profesores de enseñanza
primaria sobre el alumno diabético. Avances en
Diabetología 1993; 7: 129-134
3 Deakin T, McShane CE, Cade JE, Williams
RDRR, Entrenamiento grupal de estrategias de autocuidado en
personas con diabetes mellitus tipo 2
4
http://usuarios.lycos.es/educadiabetes/cursos/cursos.htm
5
http://usuarios.lycos.es/educadiabetes/cursos/cursos.htm
 Página anterior Página anterior |   Volver al principio del trabajo Volver al principio del trabajo | Página siguiente  |




