- Patogenia
- Patología
- Etiología
- Diagnóstico
clínico - Tratamiento
- Normativa de la ATS como criterio de ingreso
hospitalario - Neumonía comunitaria
grave - Estudio de pacientes sin respuesta
favorable - Complicaciones de neumonía adquirida en
la comunidad - Bibliografía
La neumonía adquirida en la comunidad (NAC) es
una enfermedad infecciosa que afecta a los pulmones. Por lo
general se adquiere al inhalar o aspirar microorganismos
patógenos como las bacterias, virus, hongos y
parásitos adquiridos fuera del ambiente
hospitalario.
Una persona que presenta síntomas de
neumonía adquirida en la comunidad, puede requerir
hospitalización, en especial si por juicio médico
el paciente tiene factores que eleven su riesgo de morir. Algunos
de esos factores de riesgo incluyen tener una edad mayor de 65
años, tener otras enfermedades de base incluyendo
trastornos del corazón y diabetes mellitus o estar
inmunosuprimido como en el caso de pacientes con VIH o lupus
eritematoso sistémico.
La NAC ocurre en todo el mundo y es una de las
principales causas de enfermedad y mortalidad. En el Perú,
Desde el inicio este año 2012 hasta el 2 de junio se han
registrado 14,734 casos de neumonías en niños
menores de 5 años, frente a los 16,061 casos presentados
en el mismo periodo durante el 2011, lo que representa una
reducción de 8.3%, informó la Agencia
Andina.
Según un último monitoreo de
atenciones, Lima representa la primera región del
país con mayor número de atenciones por Infecciones
Respiratorias Agudas (IRAS) en menores de 5 años con
300,225.
En tanto, Arequipa se convierte en la segunda
región en registrar mayor número de atenciones en
IRAS en menores de 5 años, al registrar 75,546 atenciones
frente al quinto lugar ocupado durante el 2011. Le sigue la
región La Libertad con 64,449 atenciones, Loreto con
64,388 y Piura con 61,170 atenciones.


Patogenia
Neumonía es la inflamación aguda del
parénquima pulmonar de diversas etiologías y de
duración variable, caracterizada por una exudación
inflamatoria localizada en las porciones distales del bronquiolo
terminal incluyendo sacos alveolares y
alvéolos.
La infección es de origen endógeno casi
siempre, siendo las principales fuentes de infección la
oro faringe y los senos paranasales. La magnitud de la
infección depende de la frecuencia del contacto, del
volumen aspirado, como también de la virulencia de la
bacteria por un lado y por el otro lado de los mecanismos de
defensa del huésped.
En el tracto respiratorio superior los mecanismos de
defensa están constituidos por la barrera mucociliar,
defensa humoral IgA, IgG, Complemento, el flujo salivar, flora
microbiana normal, ph de la mucosa y el reflejo de la tos. En las
vías aéreas inferiores los mecanismos de defensa
son anatómicos, mecánicos, humorales y celulares.
El sistema mucociliar tiene un rol muy importante en la
mantención de la esterilidad de la vía
aérea, el cual está formado por el epitelio ciliado
y el mucus. En los espacios aéreos terminales del
pulmón están en primera línea los
macrófagos alveolares que son células
fagocíticas potentes seguido por los leucocitos
polimorfonucleares iniciándose la actividad bactericida
con las inmuno globulinas.
Cuando los neumococos alcanzan los espacios alveolares,
comienzan a multiplicarse libremente y se diseminan por todo el
lóbulo, la respuesta inicial es una exudación
edematosa con eritrocitos, seguida horas más tarde por
leucocitos polimorfonucleares. Las bacterias son transportadas
por los linfáticos a los ganglios linfáticos
regionales y luego a la sangre. Aun cuando el pulmón
cuenta con el conjunto de proteínas plasmáticas,
bacterias, y leucocitos polimorfonucleares, la fagocitosis es
escasa hasta que el huésped elabora anticuerpos
anticapsulares. El único factor de virulencia conocido del
neumococo es la cápsula, constituida por carbohidratos de
los cuales se conocen 83 tipos serológicos diferentes.
Otra forma de infección es la inhalación directa
del agente, el bacilo tuberculoso, la influenza, hongos. O la
diseminación hematógena de agentes como el
Staphylococus Aureus pero ésta es una forma mucho
más rara de neumonía adquirida en la comunidad,
excepción es la neumonía staphylococica seguida a
una influenza También es posible adquirir una
neumonía por contigüidad si existe un absceso
subfrénico ruptura esofágica y contaminación
iatrogénica, post procedimiento.
FACTORES DE RIESGO DE
NAC
Alcoholismo
Enfermedades psiquiátricas
Enfermedad bronquial obstructiva
crónicaInfluenza
HIV
Senilidad
Edema agudo pulmonar
Inmunodepresión
Infecciones virales
Diabetes Mellitus
Otras
FACTORES DE MAL
PRONÓSTICO
Edad: mayor 65 años
Patología asociada: Diabetes mellitus
insuficiencia renal, alcoholismo.Hospitalización Reciente.
Fiebre > 38.5*.
Taquipnea, hipoxemia (pO2 < 50mm Hg).
Bacteriemia.
Inmunodepresión.
Staphylococo, Gram negativos.
Progresión radiológica.
La edad está asociada con muchas alteraciones de
los mecanismos de defensa del huésped que van de los
cambios mecánicos como la pérdida de elasticidad
del pulmón a la disminución del reflejo de la tos,
se demostró recientemente que el Neumococo, Legionella y
Staphylococo serían los agentes que más
frecuentemente llevan a los pacientes a ventilador
mecánico. La Legionella en el anciano puede provocar
consecuencias devastadoras con una mortalidad atribuida en un
25%.
Patología
El cuadro clínico de una neumonía
adquirida en la comunidad (NAC) resulta tanto de la
invasión y daño directo de los microorganismos,
así como de la respuesta del sistema inmune del hospedador
ante la infección. Los mecanismos de la infección
varían entre los diferentes microorganismos, y la
respuesta inmune es también diferente entre un individuo y
el otro. Incluso cepas de microorganismos dentro de una especie
dada, originan tasas de morbilidad y mortalidad variables, siendo
máxima en infecciones por P. aeruginosa, Klebsiella, E.
coli, S. aureus y Acinetobacter. Un serotipo de neumococo o
estafilococo puede producir una cifra mayor de mortalidad que las
otras, etcétera.
Virus
Típicamente, los virus llegan a los pulmones en
gotas, entrando por la boca o nariz durante cada
inhalación. Una vez en las vías respiratorias, los
virus invaden las células que revisten el trayecto y los
alvéolos. Esta invasión con frecuencia conlleva a
la muerte celular de manera directa por el virus o por
autodestrucción de la célula misma, un proceso
llamado apoptosis. Un daño mayor a la arquitectura
pulmonar ocurre cuando el sistema inmune responde a la
infección. Los glóbulos blancos, en especial los
linfocitos son responsables de la activación de una
variedad de moléculas llamadas citoquinas, que causan la
salida de fluido hacia el alvéolo. Esta combinación
de muerte celular y de llenado alveolar con líquido
interrumpe el transporte de gases hacia el torrente
sanguíneo y viceversa. Los virus son capaces
también de causar daño a otros órganos y
tejidos, por lo que una infección viral puede
acompañarse de trastornos de diversas funciones
corporales. Adicionalmente, los virus hacen que el cuerpo se
vuelva susceptible a infecciones bacterianas, por lo que una
neumonía viral adquirida en la comunidad puede verse
complicada con una neumonía bacteriana.

Bacterias y hongos
Las bacterias y los hongos también entran por
vía inhalatoria, aunque pueden llegar a los pulmones por
vía sanguínea si hay otras regiones del cuerpo que
están infectadas. A menudo, las bacterias habitan
normalmente las vías respiratorias altas y están
siendo constantemente inhaladas al alvéolo pulmonar. Una
vez en el alvéolo, las bacterias y hongos viajan a los
espacios entre las células y entre un alvéolo y el
otro por medio de poros interconectantes. La invasión
activa a que el sistema inmune responda enviando glóbulos
blancos responsables de atacar a los microorganismos. Los
neutrófilos envuelven y destruyen a los organismos
ofensores pero a la vez liberan citoquinas que resultan en la
activación general, no solo localizada, del sistema
inmune. Ello resulta en la aparición de fiebre,
escalofríos y fatiga que son síntomas frecuentes de
una NAC. Si las bacterias u hongos salen del pulmón hacia
la circulación sistémica, puede iniciarse una
enfermedad severa llamada shock séptico, en el que la
presión sanguínea se reduce a tal punto que causa
daños a múltiples regiones del cuerpo, incluyendo
el cerebro, riñón y el corazón.
Parásitos
Hay una variedad de parásitos que afectan a los
pulmones. En general estos parásitos entran al cuerpo por
la piel o al ser tragados. Una vez en el cuerpo, los
parásitos viajan a los pulmones, frecuentemente por la
sangre, aunque pueden hacerlo por otras vías, algunas de
ellas invasivas, dañando en su paso a varios
órganos. En los pulmones, son responsables de una
combinación similar a la bacteriana, de destrucción
celular y daño inmune, lo que causa un trastorno en el
transporte de oxígeno.
Etiología
Se han identificado más de 100 microorganismos
que causan neumonía adquirida en la comunidad.7 Los
más frecuentes difieren entre diferentes grupos de
personas. Los recién nacidos, niños y adultos
tienen riesgos de diferentes espectros de microorganismos
infecciosos.

Lactantes
Estos pueden adquirir infecciones pulmonares antes de
nacer bien sea al respirar líquido amniótico
infectado o por una infección transmitida por la madre a
través de la placenta. El recién nacido puede
inhalar o aspirar líquido del canal vaginal durante el
parto. La infección más importante en neonatos es
la causada por la bacterias Streptococcus agalactiae,
también llamado Streptococcus de Grupo B (GBS) causante de
un 50% de los casos de neumonía adquirida en la comunidad
durante la primera semana de vida.10 Otras causas bacterianas en
el período neonatal incluyen la bacteria Listeria
monocytogenes y la tuberculosis. Los virus pueden ser
transferidos de la madre a su bebé, tal es el caso del
virus del herpes simple que es la más frecuente y la
más mortal. El adenovirus, el virus de la parotiditis, y
el enterovirus pueden también causar esta
enfermedad.
En niños mayores, la NAC refleja una
exposición más prolongada a los microorganismos.
Las más frecuentes son causadas por bacterias:
Streptococcus pneumoniae, Escherichia coli, Klebsiella
pneumoniae, Moraxella catarrhalis, y Staphylococcus aureus. Una
forma muy única de NAC en este grupo etáreo es la
causada por la bacteria Chlamydia trachomatis, adquirido durante
el parto pero no causa neumonía sino hasta un mes
después. Algunos virus comunes incluyen el virus sincitial
respiratorio—una causa muy frecuente de enfermedad y
hospitalización—, metaneumovirus, adenovirus,
parainfluenza, influenza, y rhinovirus. Los hongos y
parásitos no son frecuentes causas de neumonía en
niños sanos, aunque es posible que la sífilis de
origen materno cause neumonía en este grupo de
edades.
Escolares
La mayoría de los casos, los niños
escolares y pre-escolares tienen un riesgo muy similar al de los
adultos de contraer NAC. En escolares, a diferencia de
niños menores de 5 años, y en adolescentes, la
neumonía adquirida en la comunidad es causada
principalmente por los microorganismos Mycoplasma pneumoniae y
Chlamydophila pneumoniae.
Adultos
Varios grupos importantes de microorganismos causan NAC
en personas con ciertos factores de riesgo. El identificar esos
factores de riesgo asociados a uno o varios microorganismos en
particular es importante para escoger el tratamiento
correcto.
Virus
Los virus causan un 20% de los casos de NAC, las
más frecuentes son los virus de la influenza,
parainfluenza, virus sincitial respiratorio, metapneumovirus, y
el adenovirus. Otros virus menos comunes incluyen la
varicela,SARS, gripe aviar, y el hantavirus.
Organismos atípicos
Los organismos menos frecuentes causantes de
neumonía se conocen como bacterias atípicas e
incluyen al Mycoplasma pneumoniae Chlamydophila pneumoniae' y la'
Legionella pneumophila. Estos organismos han sido descubiertos
recientemente a comienzos del siglo XX y tienden a ser más
difíciles de cultivar y de que respondan a los diferentes
antibióticos.
Diagnóstico
clínico
Los síntomas que sugieren neumonía
incluyen fiebre acompañado de tos, producción de
desgarro, pleuresía y disnea. Síntomas similares
pueden ser acusados por bronquitis, sinusitis y una variedad de
patologías no infecciosas. Los pacientes adultos mayores a
menudo tienen pocos síntomas y menos fiebre que los
jóvenes. Al examen físico se encuentra fiebre en el
80% de los casos, frecuencia respiratoria sobre 20 pm,
crépitos a la auscultación en el 80%.
Muchos de los pacientes con NAC son tratados en forma
ambulatoria y no requieren mayores estudios que una
radiografía de tórax para establecer el
diagnóstico, algunos exámenes de laboratorio para
determinar la extensión y la patología asociada y
estudio microbiológico.
La radiografía de tórax anteroposterior y
lateral mostrando infiltrados es fundamental para establecer el
diagnóstico de neumonía, rara vez específico
para el organismo etiológico, establece la presencia de
derrame pleural, delimita la extensión de la
neumonía, la severidad. La tomografía computarizada
es considerada más sensible para la detección de
infiltrados y puede ser especialmente útil para detectar
enfermedad intersticial, empiema, cavilación, enfermedad
multifocal y adenopatías.
La confirmación que la neumonía es causada
por un determinado patógeno requiere la
recuperación del agente desde una muestra no contaminada
(sangre, líquido pleural, aspirado transtraqueal, aspirado
transtorácico) test serológico positivo o
detección de patógenos que no colonizan la
vía aérea en secreciones respiratorias
(Pneumocistis Carinii, Toxoplasma Gondii, Legionella, Mycoplasma
Pneumoniae, Mycobacterio Tuberculoso, Virus Influenza, Virus
Sincitial Respiratorio).
El valor diagnóstico de la tinción de gram
y el cultivo de espectoración ha sido debatido por
más de dos décadas. Los problemas comunes son que
entre un 10 y un 30% de los pacientes son no productivos, que
entre un 15 y un 30% han recibido antibióticos previos a
la hospitalización y que resultados negativos se informan
entre un 30 y un 65% de los cultivos de desgarro. Sin embargo en
pacientes profundamente neutropénicos o inmunosuprimidos
son muy útiles. La muestra a estudiar debe ser adecuada,
es decir debe tener + de 25 leucocitos polimorfonucleares y de 10
células epiteliales.
Los hemocultivos son altamente específicos pero
menos de un 30% son positivos, la infección
bacterémica conlleva a un peor pronóstico, por lo
cual debe practicarse hemocultivos a todo paciente hospitalizado
por neumonía en forma rutinaria.
El uso del hidróxido de potasio en una muestra de
desgarro para determinar la presencia de fibras de elastina puede
ser útil para identificar neumonías necrotizantes
gram negativas como la Klebsiella Pneumoniae.
Los métodos serológicos no pueden ayudar
en la valoración inicial, pero son imprescindibles para
estudios epidemiológicos. La detección de
antígeno neumococo en espectoración mucopurulenta
tiene una sensitividad de 63-94% y una especificidad de 82-96%,
esta técnica permite identificar la neumonía
neumococica en pacientes tratados con antibióticos previo
al ingreso hospitalario.
Los métodos denominados invasivos,
aspiración transtraqueal, broncoscopía con
catéter protegido, lavado bronquio alveolar,
aspiración directa, no tienen justificación
rutinaria y deben ser reservados para los casos graves o con mala
respuesta al tratamiento empírico.
Para el inicio de la terapia se debe tener en cuenta los
factores de riesgo que han sido delineados por la
A.T.S. (American Thoracic Society) basados en
diversos estudios.
Tratamiento
El tratamiento de la neumonía en teoría es
aparentemente fácil, simplemente debemos hacer el
diagnóstico, determinar el agente etiológico y
luego seleccionar el antibiótico para el cual el agente es
sensible. En la práctica sin embargo esto no es
posible.
El diagnóstico está basado en los detalles
obtenidos de la historia del paciente, un examen físico
acucioso, exámenes de laboratorio adecuados y algunos
procedimientos. La historia clínica, el examen
físico y la radiografía de tórax se obtienen
antes que cualquier examen de laboratorio; por lo tanto la
determinación del patógeno causante inicialmente
depende de la clínica y la radiografía, lo cual
podrá posteriormente ser confirmado o no por los
exámenes de laboratorio, pudiendo además, agregarse
que en aproximadamente en el 50% de los casos no se encuentra el
agente causante, por las dificultades ya dichas para los
exámenes de desgarro, cultivos, test serológicos y
las técnicas más invasivas que no son
exámenes de inicio. Por lo que basado en numerosos y
serios estudios retrospectivos prospectivos en que se
correlacionaron hechos demográficos, clínicos y de
laboratorio principalmente con la mortalidad, se demostró
por ejemplo que a medida que aumenta la edad y las
patologías asociadas aumenta la mortalidad así como
alteraciones de conciencia y alteraciones de los signo vitales
con la presencia de patógenos de alto riesgo como Gram
negativos.
Y es por esto que la ATS sugirió algunas pautas
para tratamiento de la neumonía, las que han sido
aceptadas a nivel nacional.
CONSENSO INTERNACIONAL
ATS.
GRUPO I
CARACTERISTICAS Pacientes menores de 60 | TRATAMIENTO
|
GRUPO II
CARACTERISTICAS Pacientes menores de 60 | TRATAMIENTO
|
GRUPO III
CARACTERISTICAS Pacientes que requieren | TRATAMIENTO
|
GRUPO IV
CARACTERISTICAS Pacientes con neumonía | TRATAMIENTO
|
Para elegir una terapia debe considerarse la eficacia de
la droga, toxicidad, costos, y la adhesión a la terapia;
como no existe una clínica ni una radiología
específica y por las limitaciones para identificar el
agente etiológico la terapia inicial es habitualmente
empírica, basada fundamentalmente en dos variables: la
severidad de la enfermedad al inicio y la presencia de
patología agregada o edad avanzada.
Normativa de la
ATS como criterio de ingreso hospitalario
Edad superior a 65 años
Enfermedad concomitante: Limitación
crónica del flujo aéreo, supuración
pulmonar crónica, diabetes mellitus, insuficiencia
renal crónica, insuficiencia cardíaca
congestiva, daño hepático crónico
alcoholismo, desnutrición, inmunosupresión:
neoplasia, hospitalización en el último
año, esplenectomía, alteración del
sensorio, sospecha de aspiración.Alteraciones fisiológicas: Taquipnea
>30 rpm, Hipotensión arterial (PS<90 o PD<60
mmhg), Temperatura > 38,3ºC.Presencia de
metástasis sépticas (artritis,
meningitis).Confusión o depresión del nivel de
conciencia.Alteraciones de laboratorio: Leucopenia
< 4000/mm3 o Leucocitosis >30.000/mm3, Pa O2 < 60
mmhg o PaCO2 > 50 mmhg, alteración de la
función renal creatinina >1.2 mg/dl o
nitrógeno ureico >20 mg/dl), hematocrito < 30% o
hemoglobina < 9 gr/dl.Alteraciones radiológicas:
Afección de más de un lóbulo, presencia
de cavilación o derrame pleural.Sospecha de sepsis: Manifestada por un
incremento del tiempo de protrombina y de tromboplastina,
disminución de las plaquetas, incremento PDF y en
general signos de CID, acidosis metabólica.Razones sociales. La existencia de cualquiera
de los criterios mencionados, debe motivar el ingreso
hospitalario del paciente y en la instauración de la
terapia debe tenerse presente la frecuencia de
patógenos en diversos grupos de pacientes la Sociedad
Británica de Tórax recomienda que la terapia
empírica debe cubrir siempre al Streptococus
pneumoniae.Exámenes de
ingreso:
Hemograma, VHS, PCR, GSA electrolitos
plasmáticos, P bioquímico, Radiografía de
tórax anteroposterior y lateral, tinción Gram,
cultivo desgarro hemocultivos 2-3, estudio de líquido
pleural (si hay derrame citoquímico, cultivo aerobios,
anaerobios hongos, mycobacteria) baciloscopías,
aglutinación con partículas de Látex para
Neumococo (si es posible).
Neumonía
comunitaria grave
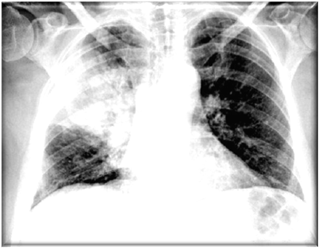
No existe una definición de Neumonía
Severa que sea universalmente aceptada, pero la presencia de una
de las siguientes condiciones es considerada como severa, para
los grupos tanto canadienses como ingleses.
Frecuencia respiratoria >30 por minuto
Insuficiencia respiratoria aguda severa PaO2/FiO2
<250 mmHgNecesidad de ventilación
mecánicaRadiografía de tórax con compromiso
bilateral o multilobarPresión sistólica <90mmHg o
presión diastólica <60 mmHgNecesidad de drogas vasopresoras por más de 4
hrsDébito urinario<20 ml/hr o volumen
urinario<80ml/hr en 4 horas o insuficiencia renal aguda
que requiera diálisis.
9.1.- Duración del tratamiento:
La presencia de patología concomitante y/o
bacteremia, la severidad de la neumonía al inicio de la
terapia, y el curso clínico intrahospitalario
determinarán la duración de la terapia. Debemos
considerar que la fiebre cae al 2 a 4 día, la
desfervescencia es más rápida en la neumonía
por Streptococus pneumoniae, los blancos se normalizan alrededor
del 4º día aunque los signos clínicos se
mantienen más allá de 7 días en el 40% de
los pacientes, las imágenes radiológicas se aclaran
más lentamente que la clínica, aproximadamente a la
4º semana en los pacientes menores de 60 años y sin
patología agregada.
La duración del tratamiento es
para:
Streptococus pneumoniae: 7 – 10
díasMycoplasma pneumoniae, Chlamidia
pneumoniae: 10 – 14 díasLegionella pneumophila: 14 – 21
díasNeumonía + Bacteremia: 14 – 21
días
El tratamiento debe ser inicialmente ev en los pacientes
hospitalizados y cambiar a terapia oral de acuerdo a las
características del paciente, a la evolución
clínica, tener el tracto gastro intestinal funcionando
como también a las características de la droga,
concentración mínima inhibitoria (< 0.1 ug/ml
para streptococus pneumoniae). En general una vez que las
condiciones clínicas del paciente se han estabilizado y la
fiebre ha cedido lo cual ocurre aproximadamente entre el 3º
y el 6º día si la respuesta es favorable al
tratamiento.
9.2.- Sin respuesta al tratamiento:
Es frecuente que se produzca un deterioro de la
radiografía con progresión de los infiltrados y/o
desarrollo de derrame pleural al inicio de la terapia pero con
buena respuesta clínica; pero si la clínica no
mejora o se produce un deterioro luego de iniciada la terapia
empírica debemos considerar:
Complicaciones propias de la
Neumonía(Empiema pleural, abseso pulmonar)
Patógeno no cubierto por la pauta
empírica(agente resistente, virus)
Infección por germen no
bacteriano:Tuberculosis, Pneumocistis Carinii, Psittacosis,
HongoPatología no infecciosa: Enfermedad pulmonar
que presente fiebre e infiltrados pulmonares pero no es
neumonía: Tromboembolismo pulmonar, insuficiencia
cardíaca congestivo, vasculitis, neumonitis
obstructiva por neoplasia.
En estos casos está justificado realizar
técnicas invasivas para obtener diagnóstico
etiológico.
Estudio de
pacientes sin respuesta favorable
Falla terapéutica precoz: sin
respuesta a las 72 horas de terapia.
Falla terapéutica
tardía: respuesta inicial pero luego de 72 horas
se produce deterioro.
Métodos Invasivos:
Fibrobroncoscopía con cepillo protegido o lavado
bronquioalveolar (útil 41%), ya que el cultivo de las
secreciones broncoaspiradas carece de valor debido a la
contaminación del fibrobroncoscopio por las
secreciones faríngeas, se realizan principalmente en
pacientes inmunocomprometidos ya sea VIH+, transplantado,
conectado a ventilación mecánica, o
neumonía severa intra o extrahospitalaria que no
responde a terapia.El lavado bronquioalveolar permite obtener
muestras representativas del pulmón y sirve para
establecer etiología cuando se practican cultivos
cuantitativos, permite además la búsqueda de
gérmenes poco frecuentes como el mycobacterio
tuberculoso, hongos, pneumocistis carinii.También la
fibroboncoscopía sirve para descartar factores
mecánicos como síndrome de aspiración,
cuerpo extraño endobronquial, lesión
endobronquial obstructiva.Aspiración Pulmonar Percutánea:
Método poco usado en Estados Unidos pero con mayor
experiencia en Europa, es bien tolerada y muy efectiva en los
procesos neumónicos que se extienden hasta la pared
pleural aunque con un 8% de posibilidades de provocar
neumotórax.Exámenes Especiales: Tomografía
computarizada de tórax se considera más
sensible para la detección de infiltrados y puede ser
especialmente útil para detectar enfermedad
intesticial, empiema, cavitación enfermedad multifocal
y adenopatías. Angiografía pulmonar para
descartar tromboembolismos. Test serológicos (virus,
bacterias, hongos) Inmunofluorescencia indirecta
ELISABiopsia pulmonar a cielo
abierto.VATS
Complicaciones de
neumonía adquirida en la comunidad
Infecciones metastásicas (10%), meningitis,
artritis, endocarditis, pericarditis, peritonitis.Derrame pleural paraneumónico: simple o
complicado (empiema)Extrapulmonares: insuficiencia renal, insuficiencia
cardíaca, infarto agudo miocárdico,
tromboembolismo pulmonar + infarto pulmonarSepsis
Síndrome de distrés respiratorio del
adultoFalla orgánica múltiple.
La mortalidad se produce en un 10-25 % de los pacientes
hospitalizados y los patógenos más frecuentemente
asociados son el Streptococus pneumoniae y Legionella por lo
tanto la prevención es obviamente importante. La
infección por influenza es un factor crítico,
especialmente en pacientes ancianos que constituyen la
población de más alto riesgo y el grupo con mayor
mortalidad debido a esta enfermedad, por lo tanto sería
recomendado el uso de la vacunas (influenza y neumonía),
como también en pacientes con patología
crónica cardiovascular, enfermedad bronquial obstructiva
crónica, diabetes mellitus, alcoholismo, disfunción
esplénica, linfomas, mieloma multiple, insuficiencia renal
crónica, inmunodeprimidos por transplante de órgano
o VIH.
En resumen podemos decir que para el manejo de un
paciente con neumonía adquirida en la comunidad debemos
tener en consideración los siguientes hechos:
¿Recibirá tratamiento ambulatorio u hospitalizado?
¿Tiene patología concomitante severa o edad
avanzada? ¿Es portador de una neumonía severa? Una
vez respondidas estas interrogantes instauramos una
terapéutica de acuerdo a las recomendaciones planteadas
cubriendo los patógenos más frecuentes. Es
importante evaluar la respuesta inicial para que aquellos
pacientes que no fueron acertadamente cubiertos sean
identificados y manejados adecuadamente.
Bibliografía
Campbell-GD. Overview of community acquired
pneumonia. Prognosis and clinical features. Med Clin North
Am. 1994;78(5):1035-104Matthew, E Levison. Neumonia, comprendidas las
infecciones pulmonares necrosantes IN Harrison
Principios de Medicina Interna.13* ed. Madrid, Mc.grow-Hill.
Interamericano de España,
1994;2(1):1361-1369Fraser Páre. Enfermedad Infecciosa Pulmonar
IN Enfermedades del tórax 2* ed. Madrid, Malbran
Libros S.L., 1996:287-392.Gleeson K,Reynolds H. Life-Threatening Pneumonia.
Clinics in Chest Medecine 1994;15(3):581-598Nelson S, Mason C, Kolls J, Summer W.
Pathophysiology of Pneumonia Clinics in Chest Medecine
1995;16:1-12Brown RB. Community-acquired pneumonia: diagnosis
and therapy of older adults. Geriatrics 1993;
48(2):43-50.MacFarlane J. An overview of community acquired
pneumonia with lessons learned from the British Thoracic
Society Study. Semin Respir Infect 1994; 9:153-
165.Ortquist A, Hedlnd J, Grillner L. Aetiology, outcome
and prognostic factors in Commmunity acquired Pneumonia
requiring hospitalization. Eur Resp J
1990;3:1105-1113Marrie TJ. Bacteremic pneumococcal pneumonia: a
continuously evolving disease. J Infect 1992;
24:247-255.Clark RB,Giges 0, Mortense JE. Comparison of
susceptibility test methods to detect penicillin-resistant
Streptococus Pneumonia. Microbiol Infect Dis 1993;
17:213Carroll K, Cohen S,Saxon B et al. Failure of
MicroMedia Fox microdilution system to detect the creved
susceptibility of Streptococus Pneumoniae to penicillin. J
Clin Mierobiol 199 1;29:2651-2657Center for disease control pneumococcal polysacaride
vaccine. MMWR 1989;38:64TorresA,SerreBatllesJ,FerresA,Jimenez P. Severe
Community acquired pneumonia. Am Rev Respir Dis 199 1;
144:312-318.Kashuba AD, Ballow CH. Legionella urinaly anticen
testing:potential impact on diagnosis and antibiotic therapy.
Diagn-Microbiol-Infect-Dis 1996; 24(3):129-139.Ruben FL. Viral pneumonias the increasing importance
of a high index o! suspicion. Postgrad-Med. 1993;93(7):57.
60,63-4.Niederman MS,Bess JB,Campbell GD Guidelines for the
initial management of adults with community-acquired
pneumonia: diagnosis, assessment of severity and initial
antimicrobial therapy Am Rev Respir Dis 1993;
148:1418-1426.Bartlett JG,Mundy LM.Community. Acquired Pneumonia.
New Engl J Med 1995;333:24:1618-1624Sahn SA. Management of complicated paraneumonic
effusion. Am Rev Respir Dis 1993;148:813-817Niederman-MS. Empirical therapy 01 community
acquired pneumonia. Semin. Respir-Infect. 1994;
9(3):192-198.Farr B,Sloman A,Fisch M. Predictiul Death in
Patients Hospitalized for Community-acquired Pneumonia.
Annals of Internal Medecine 199 1; 1 15:428-436Mandell – LA. Community – acquired
Pneumonia.Etiology, epidemiology anc treatment. Chest 1995;
108(Suppl):35- 43.Almirall J,Mesalles E,Klaumung J Prognosting factors
of pneumonia requiring admission to the intensiva care unit.
Chest 1995:107;2-511-516Ortquist A,Sterner G,Nilsson A. Severe
Community-acquired Pneumonia: Factors Influencing Need of
Intensive Care Treatment and Prognosis. Scand J Infect
Dis 1985;17:377-386Leeper K, Torres A. Community-acquired Pneumonia in
the Intensive Care Unit Clinics in Chest Medecine
1995;16:155-171.Johnston BL. Methicillin resistant Staphylococcus
aureus as cause of community acquired pneumonia.
Semin-Respir-Infect. 1994; 9(3):199-206.
Autor:
Dr. Percy Zapata Mendo